预见性护理措施对外科长期卧床患者褥疮的预防作用
许小梅, 郝艳芳
(陕西省榆林市第一医院, 1. 重症医学科; 2. 骨科, 陕西 榆林, 719000)
预见性护理措施对外科长期卧床患者褥疮的预防作用
许小梅1, 郝艳芳2
(陕西省榆林市第一医院, 1. 重症医学科; 2. 骨科, 陕西 榆林, 719000)
预见性护理; 长期卧床; 褥疮
褥疮是临床常见并发症之一,据相关研究[1]统计,中国医院住院患者中褥疮的发病率为3%~14%。患者一旦发生褥疮,不仅会加重病情,延缓康复,还可能继发感染而危及生命,因此褥疮的预防一直是长期卧床患者护理中的重点和难点[2]。虽然近年来随着护理技术和护理质量不断进步,外科长期卧床患者的褥疮发生率有所下降,但褥疮的预防效果仍不够理想[3]。因此,为有效降低外科长期卧床患者的褥疮发生率,本院对外科需长期卧床患者实施了预见性护理措施,现将结果报告如下。
1 资料与方法
1.1 一般资料
将2014年7月—2015年12月在本院接受治疗的90例外科长期卧床患者作为本次研究对象,采用随机数表法分为观察组和对照组各45例。观察组中,男29例、女16例,年龄28~74岁,平均(54.37±6.67)岁,住院时间32~66 d, 平均(49.21±7.67)d,Braden量表[4]评估褥疮风险显示高风险25例、中风险14例、低风险6例。对照组中,男28例、女17例,年龄29~76岁,平均(50.37±6.31)岁,住院时间34~68 d, 平均(50.39±7.08) d, Braden量表评估褥疮风险显示高风险24例、中风险16例、低风险5例。2组患者在性别构成、年龄结构、住院时间、褥疮发生风险方面比较,差异无统计学意义(P>0.05)。纳入标准[5]: ① 患者在住院前未有褥疮发生; ② Braden评分不高于18 分。排除标准[6]: ①合并有下肢动脉疾病、糖尿病以及血管源性营养不良等疾病的患者; ② 患有会对皮肤观察产生影响的皮肤病的患者; ③在住院前1周内使用过糖皮质激素的患者; ④出现意识障碍的患者。本研究得到本院伦理委员会批准,且征得患者同意。
1.2 方法
1.2.1 对照组: 实施常规护理措施,包括根据医嘱给予患者相应的用药指导,宣教疾病相关知识,监测患者各项生命体征和观察指标,观察患者的意识状态和行为状态,发现异常及时报告医师处理。
1.2.2 观察组: 实施预见性护理措施。① 提高护理人员、患者及家属对褥疮的认知水平。从医学、解剖学、心理学、人体力学等多方面讲解褥疮相关知识和护理知识,加强护理人员、患者及家属对褥疮护理目的、方法、价值的认识。② 对因长期卧床产生孤独、抑郁等消极心理的患者实施心理干预,提高护理依从性。③ 护理中做好勤翻身、勤整理、勤擦洗、勤检查、勤更换、勤按摩、勤交代工作,从多方面防止患者局部组织受长期压迫而引发褥疮。④ 做好预防潮湿的工作,长期卧床患者发生大小便失禁时,应及时进行清洁清理工作,保证患者皮肤干燥、洁净、平整; 若患者由于切口引流或排汗过多引起皮肤潮湿时,应及时予防潮措施。⑤ 做好褥疮实时监控。建立翻身卡,记录翻身次数、翻身时间、体位等,严格按照翻身时间表帮助患者翻身,并在翻身时对患者易发生褥疮的部位进行详细检查。⑥ 针对褥疮发生情况进行对症处理。当发现患者出现可疑深部组织损伤时,应避免皮肤受压,更换体位; 患者局部出现瘀血红润时,应在避免受压的同时,增加翻身次数,采用温水擦浴; 出现炎性浸润时,在避免受压的同时,用水胶体敷料或泡沫敷料保护患处,以生理盐水擦拭皮肤; 对发生褥疮患者改用气垫床,根据患者的体质、睡眠习惯、受力程度调节充气量。⑦ 嘱患者食用高营养、高蛋白食物,给予良好的营养支持,增强免疫力。
1.3 观察指标
观察2组患者褥疮发生率、褥疮发生严重程度、受压部位表皮稳定及体表压力变化。褥疮严重程度评定标准[7-8]: 0度为无褥疮; Ⅰ度为患者局部皮肤组织出现瘀血,可见红斑; Ⅱ度为局部组织受压发生水疱,可见皮肤因充血发红; Ⅲ度为局部出现溃疡,但溃疡未超过皮肤表层,为浅溃疡,溃疡基底部为苍白色; Ⅳ度为局部出现炎症,皮肤组织发生缺血坏死,呈黑色,为深度溃疡。
1.4 统计学分析
2 结 果
2.1 褥疮发生情况
观察组的褥疮总发生率低于对照组,差异有统计学意义(P<0.05), 见表1。
2.2 褥疮发生严重程度
观察组患者0度褥疮发生率高于对照组,差异有统计学意义(P<0.05); 2组患者Ⅰ度褥疮发生率差异无统计学意义(P>0.05); 观察组Ⅱ度、Ⅲ度、Ⅳ度褥疮发生率低于对照组,差异有统计学意义(P<0.05)。见表2。

表1 2组患者褥疮发生情况比较[n(%)]
与对照组比较, *P<0.05。
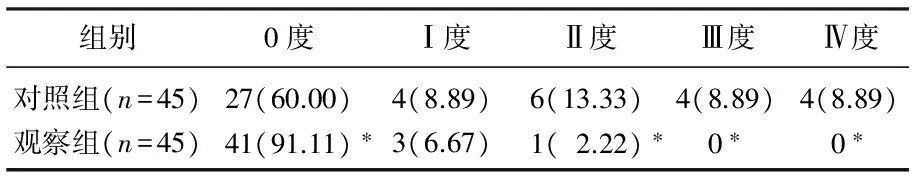
表2 2组患者褥疮严重程度比较[n(%)]
与对照组比较, *P<0.05。
2.3 受压部位表皮温度和体表压力比较
观察组患者受压部位的表皮温度和体表压力低于对照组,差异有统计学意义(P<0.05), 见表3。
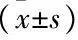
表3 2组患者受压部位表皮温度和体表压力比较
与对照组比较, *P<0.05。
3 讨 论
褥疮又称压疮、压力性溃疡,是由于局部组织长时间受压迫、摩擦而导致皮肤组织出现持续性缺氧、缺血、营养不良等,引起血液循环障碍及神经营养紊乱而致局部组织发生溃烂或病理性坏死的一种疾病[9]。大量实践[10-11]表明,长期卧床是褥疮最为主要的引发原因。据相关调查[12]显示,长时间卧床引发的褥疮占褥疮患者的70%左右。有研究[13]发现,当人体局部皮肤的体表压力高于32 mmHg时,皮肤下层血管易受损,可发生变形或扭曲,导致局部血液循环受阻,发生坏死,进而形成褥疮,人体局部受压时间与褥疮发生几率成正比。患者若发生褥疮,很可能会引起继发感染,从而延迟康复,甚至危及生命,给患者及家属带来巨大的身心痛苦,因此褥疮的预防护理具有重要意义。
预见性护理是一种针对某种疾病的发生发展特点给予针对性护理措施的护理工作模式,主要包括两方面: 一是以预防疾病发生为主,在疾病未发生时,针对可能导致疾病的因素采取针对性措施,防止疾病发生; 二是在疾病发生后,针对可能导致疾病发展的因素迅速给予相应护理措施,防止疾病进一步恶性。长期卧床患者在卧床期间,由于摩擦力、垂直压力、营养不良、皮肤抵抗力下降等均可能发生褥疮,且褥疮好发于肋骨、粗隆、髋部等肌肉层较薄或无肌肉包裹的骨隆突出处[14]。预见性护理措施可针对褥疮诱发因素,采用多种护理方法加以干预,从而提高皮肤质量,降低褥疮发生率。
对于长期卧床患者,护理人员应在护理过程中帮助其经常更换体位,保护皮肤,正确移动,补充营养,以便有效减少褥疮发生。本研究观察组对外科长期卧床患者实施预见性护理措施,结果证实,患者褥疮发生率仅为8.89%,低于采用常规护理措施的对照组患者的褥疮发生率(P<0.05); 同时,观察组患者褥疮严重程度、受压部位的表皮温度和体表压力均显著低于对照患者(P<0.05)。由此可见,预见性护理措施能够有效降低褥疮发生率。分析原因在于,采用预见性护理措施的观察组在护理过程中加强了对患者及家属的健康教育和心理干预,提高了患者的护理依从性; 加强基础护理,保证了患者的个人卫生和病床、病房的干净整洁; 加强褥疮的针对性护理,保证翻身次数,避免了患者受压部位压迫时间过长,并保持患者皮肤干燥,减少了褥疮的发生; 在褥疮发生后第一时间给予处理,避免了褥疮加重; 注意为患者补充营养,提高了患者自身免疫力。
综上所述,预见性护理措施可有效降低外科长期卧床患者褥疮表皮温度和体表压力,进而降低褥疮发生率,并减轻褥疮发生严重程度。
[1] 程圣英, 冉林晋, 刘腊梅. 压疮的综合防治[J]. 中国康复理论与实践, 2015, 21(11): 1290-1293.
[2] 许丽敏, 郎云琴, 詹才胜. 压疮防范措施的改进及效果分析[J]. 中华护理杂志, 2013, 48(7): 621-623.
[3] 戴正银, 林红霞, 王彤. 集束化干预策略在老年卧床患者预防压疮护理中的应用[J]. 江苏医药, 2014, 40(20): 2522-2523.
[4] 王敏, 祝启兰, 姚丹, 等. 压疮护理小组在神经内科压疮预防中的作用[J]. 实用临床医药杂志, 2014, 18(20): 136-137.
[5] 朱守林, 瞿小龙, 李来娟等. 压疮知识培训对压疮现患率及预防措施的效果分析[J]. 实用临床医药杂志, 2016, 20(16): 213-214, 217.
[6] 吴晔, 李秀兰, 陈雨梅, 等. 改良护理法预防腰椎融合术患者并发压疮的效果评价[J]. 实用临床医药杂志, 2014, 18(2): 61-63.
[7] 郭兰, 尹艳华. 综合护理干预对ICU患者压疮形成及生活质量的影响[J]. 国际护理学杂志, 2013, 32(9): 1953-1955.
[8] Kwong E W, Hung M S, Woo K. Improvement of pressure ulcer prevention care in private for-profit residential care homes: an action research study[J]. BMC Geriatr, 2016, 16(1): 192-200.
[9] 孙春霞, 葛东明, 丁涟沭. 预见性护理在神经外科重症监护病房安全管理中的应用[J]. 实用医学杂志, 2013, 29(19): 3248-3251.
[10] 孙晨曦, 杜丽丽. 对卧床老年患者压疮进行综合护理的效果分析[J]. 国际护理学杂志, 2013, 32(3): 490-492.
[11] Coleman S, Nixon J, Keen J. Using cognitive pre-testing methods in the development of a new evidenced-based pressure ulcerrisk assessment instrument[J]. BMC Med Res Methodol, 2016, 6(1): 158-168.
[12] Rathore F A, Ahmad F, Zahoor M U. Case Report of a Pressure Ulcer Occurring Over the Nasal Bridge Due to a Non-Invasive Ventilation Facial Mask[J]. Cureus, 2016, 8(10): 813-818.
[13] 魏亚丽, 李松梅. 神经内科老年患者压疮危险因素分析及相关护理措施[J]. 实用临床医药杂志, 2016, 20(6): 22-24.
[14] 邓霞, 曾颖, 汪敏. 压疮安全管理在101例老年卧床患者压疮预防中的应用[J]. 重庆医学, 2013, 42(1): 109-110.
2017-03-28
陕西省科技攻关项目(2002K10-G1)
郝艳芳, E-mail: 670324420@qq.com
R 473.6
A
1672-2353(2017)16-191-03
10.7619/jcmp.201716067

