前额颅底开放性颅脑损伤的手术治疗
赵富文,支文勇,程序曲
·临床研究·
前额颅底开放性颅脑损伤的手术治疗
赵富文,支文勇,程序曲
目的 探讨前额颅底开放性颅脑损伤尤其是颅底重建的手术方法。方法 收集21例前额部近颅底的开放性颅脑损伤患者的临床资料,通过分析影像资料,急诊手术行开颅探查。术中可以发现程度不同的颅底骨骨折,硬膜破损,以及脑组织的损伤和脑内血肿等。手术采用自体局部可设计利用的额颞肌,筋膜,骨膜组织进行重建颅底及修复破损硬膜。结果 术后无脑脊液漏,无颅内感染等并发症。结论 在彻底的颅脑清创的基础上,采用带蒂自体额颞肌筋膜骨膜瓣可以有效修复开放性损伤的颅底,临床手术效果良好,并发症低。
颅脑开放伤;颅底重建;脑脊液鼻漏;外科治疗 ;腰大池引流
前额颅底开放性颅脑损伤多由于局部直接暴力导致的加速或减速性损伤引起,临床处理中有其特殊性。处理不当可以导致颅内感染,脑脊液漏,癫痫等严重并发症。常熟市第二人民医院神经外科2012年1月~2016年12月收治21例前额部近颅底的开放性颅脑损伤患者,现报告如下。
1 资料与方法
1.1 一般资料 本组中男14例,女7例;年龄16~62岁,平均(30±12)岁;以青年男性多见。致伤原因包括交通事故13例,打击伤5例,坠落伤3例。加速伤14例,减速伤7例,患者于受伤后2~72 h急诊人院。入院体检:前额头皮及颌面伤口大小不等且活动性出血,颌面眼睑青紫肿胀明显,有时伴破碎脑组织外溢7例。GLS评分10~15分,无肢体活动障碍。眼球损伤1例,视神经损伤1例。
1.2 影像学检查 本组患者均行头颅CT平扫及颅颌面三维重建,早期急诊提示有前额部头皮及颅底软组织损伤肿胀;额骨、额窦骨及颅底骨线状或粉碎性骨折,骨折片移位,部分嵌入破碎脑组织内,视神经管变形;颅内积气,硬脑膜破损及脑挫裂伤或颅内血肿等。后期可以表现为脑脊液漏导致的颅内积气,副鼻窦积液等。
1.3 手术方式 急诊手术病例在全身麻醉下行颅脑清创,前额颅底探查术:根据伤情及CT提示设计切口,充分估计颅底损伤情况,根据术中需要留取带蒂骨膜,额肌骨膜,额颞肌骨膜筋膜或分层颞肌筋膜骨膜瓣进行颅底重建及破损硬膜的修补,视情况放置硬膜外引流或腰大池引流,择期成型钛板颅骨修补。早期保守治疗,后期出现脑脊液漏的患者采用成型骨瓣开颅,自体骨膜筋膜瓣修补脑脊液漏,可以同期自体成型骨瓣复位。
2 结 果
本组手术病例均临床治愈,伤口愈合良好;随访3个月~3年,无脑脊液漏,无颅内感染;迟发癫痫2例,药物控制良好; 腰大池引流8例有利于伤口愈合。其中有2例早期保守治疗患者出现延期脑脊液鼻漏,择期采用额肌骨膜瓣修补恢复良好。其余所有急诊手术病例在择期颅骨修补前行颅骨三维重建及前颅底组织愈合情况分析,显示均无颅底脑膜膨出,脑脊液漏等并发症发生。附典型病例术前,术后CT影像,遗憾无术中图片保留。左图为术前CT显示右额底开放性颅脑损伤。右图为术后带蒂的额颞肌骨膜筋膜瓣置入损伤颅底的软组织影。
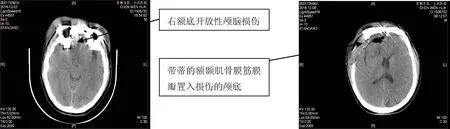
图1
3 讨 论
本组病例,术前临床诊断为前额颅底开放性颅脑损伤,损伤机制为加速伤或减速伤,损伤部位多位于暴力接触的前额部部位,临床表现为前额部皮肤裂伤或头皮肿胀,眼眶青紫,头皮伤口活动性出血,部分有破碎脑组织流出。患者意识障碍程度多较轻,可能与颅脑开放损伤颅内压力下降有关。头部CT提示额骨凹陷性骨折、前颅底骨折,颌面部合并伤,并有额叶的脑挫裂伤甚至颅内血肿压迫脑组织,间有破碎骨片。手术探查均发现程度不同的头皮伤口,硬膜破口开放,破碎脑组织外溢,脑脊液渗漏以及颅底骨破碎,附近软组织损伤等。术中发现硬膜破口位置多数深在,有时容易漏诊,寻找硬膜破口边缘并正确处理是避免术后脑脊液鼻漏及颅内感染的关键。
结合本组病例总结临床手术要点如下:(1)对于有明显出血或休克患者采取止血,输血,补液以维持生命体征正常,出现鼻腔活动性出血在综合分析病情资料的前提下,全麻后开颅手术前请五官科给予碘仿纱条填塞鼻腔止血[1],颌面伤口请口腔专科处理。手术有时需要其它相关专科的配合,预防开颅术中鼻腔颌面继续出血休克而减低抢救成功率。本组眼科医师配合完成眼球摘除手术1例,鼻科医生配合完成鼻腔填塞3例,口腔科医生完成颌面清创4例。(2)手术切口的设计:术前首先查看头皮伤口及临床表现,详细分析影像资料充分估计前额颅底的软组织,颅底骨,额窦腔,附近硬膜,脑组织的损伤及污染情况决定采取原伤口,或延长原伤口,或缝合原伤口采用半冠状或全冠状切口,同时兼顾头皮血液供应,额部小伤口或无伤口者选择冠状切口,翻开皮瓣时保留完整骨膜,以眶上部为蒂,瓣型切开额肌骨膜备用[2]。本组手术采用原伤口牵开3例,延长原伤口14例,缝合原伤口采用半冠状或全冠状切口4例。(3)帽状腱膜下分离皮瓣,有时需要潜行分离,向颞后可以留取到足够大范围的骨膜肌肉筋膜组织。根据颅底伤情首先尽可能保留术野一切可利用的有生机的组织备用,彻底清创后根据前额颅底损伤缺损情况设计合适的最好是大于破口直径的带蒂骨膜瓣,额肌骨膜瓣,颞额肌骨膜瓣,或分层颞额肌骨膜筋膜瓣等置入颅底损伤缺损区域并用可吸收无创伤缝线固定缝合,少量使用生物胶加固。颅底缺损较大时,术中需保持术野清晰,硬膜探查完全,以免遗漏硬膜裂口,造成术后脑脊液漏而引起颅内感染。本组手术单纯采用带蒂骨膜瓣4例,骨膜额颞肌筋膜瓣10例,大型分层颞肌骨膜筋膜瓣7例。(4)清创中对于破碎颅底骨只要无污染不必强行盲目钳除,以减少手术负损伤,可以增加颅底重建后的颅底强度,尤其对位于颅底重要神经血管部位的碎骨片更应妥善处置; 眉弓通常需要保留或整复固定以便于术后修补。本组没有强调进行骨性颅底重建,而是在尽可能保留破碎颅底骨的基础上,对于较严重的颅底缺损使用分层颞额肌骨膜瓣均达到良好效果。(5)对于额窦开放或伴骨折者,刮出额窦粘膜,清除碎骨片,骨蜡封闭额窦开口,严密修补硬膜后应用带蒂肌筋膜覆盖并用颞肌充填额窦并固定。前额凹陷性骨折,尤其接近额窦者,怀疑可能有脑脊液漏者,均一期清创探查,明确硬膜破损情况并修补整复 。本组2例初诊头皮小伤口,临床无鼻漏,局部青紫肿胀,CT提示额骨近额窦处凹陷性骨折。出院后出现脑脊液鼻漏,再次住院手术,术中可见硬膜裂口位于额骨近额窦处凹陷性骨折处。对于延伸颅底的单纯线型骨折给予观察处理,如果线型骨折合并颅内积气或脑挫伤常合并颅底开放及硬膜损伤多需要开颅探查。(6)破碎脑组织的清创,应依据影像资料尤其颅骨颅底的三维成像,将位于脑组织内的碎骨片要求全部清除,当合并有视神经的损伤可以同时行视神经减压等。本组临床CT表现均有不同程度的局部脑组织挫裂伤或脑内血肿同期给予清创处理,6例脑组织内小碎骨片给予清除。有1例术前确诊左侧视神经管骨折变形,清创同时行显微手术视神经管减压。(7)关于颅骨缺损本组急诊手术病例均不采用一期钛网修补颅底或颅骨,采取待患者恢复且无明显并发症后给予择期颅骨修补;更不使用人工脑膜修补硬膜缺损。本组病例中出现的明显的骨性颅底损伤常合并比较严重的硬膜缺损和脑损伤,采用较大的带蒂分层颞额肌筋膜骨膜瓣修复。 (8)术后根据情况早期硬膜外引流,后期必要时配合使用持续腰大池引流,预防使用抗生素,抬高体位,预防癫痫等处理以促进创口愈合。术后常规进行颅骨三维重建扫描复查,CTA检查以了解颅底大血管情况。本组术后常规置硬膜外引流24~48 h,考虑到伤口污染严重时拔除引流后次日即行持续腰大池引流8例。
有学者指出硬膜修补有脂肪肌肉覆盖,筋膜缝合及人工脑膜修补等三种方法[3-4];同时有作者比较人工脑膜与“三明治法”颅底重建认为后者方法的可行性[5]。我们没有强调骨性颅底的重建,也不采用人工脑膜修补,以减少组织反应,均达到一期愈合;但硬膜修补的可靠性以及损伤颅底重建后的强度是手术的重点。我们体会只要针对具体损伤情况充分利用好自体比较强大的额颞肌及其筋膜和附近骨膜,通过合理的设计,留取足够大且厚实的带蒂骨膜肌筋膜瓣置入创腔[6],并有效缝合固定,均可达到硬膜完整修补,且有足够强度支撑颅底而达到颅底重建的目的。本组有7例患者术前估计并经术中清创后证实,发现颅底硬膜及颅底骨损伤缺损严重,采用带蒂分层额颞肌筋膜骨膜瓣修补并重建颅底,此时要求设计较大皮瓣,有时需要向颞后潜行分离皮瓣,以颞肌近颅底侧为蒂自颞骨表面向颞侧分离颞肌,根据需要将其纵或横行分层,使其成较狭长的带蒂骨膜颞肌筋膜瓣,在近前颅底反折处固定于骨窗边缘硬膜,肌筋膜远端置入颅底缺损处,无创伤缝线将肌筋膜侧与硬膜缺损边缘缝合,少量使用生物胶加固,术后均一期愈合,无并发症。
关于手术时机[7-8],我们也认为根据前额颅底开放性颅脑损伤患者的伤情采取相应的急诊探查手术,可以减少并发症,取得最佳手术疗效,避免再次手术。对于单纯额窦附近的颅骨损伤,急诊处理伤口时应当探查骨折情况充分估计判断硬膜的完整性并妥善处理,否则会引起延期鼻漏,颅内感染。颅底显微外科技术的应用可以使部分患者受益[2],本组同期行视神经管减压1例,术后有效提高患者视力,同时相关专科配合也是必要的。
前额颅底开放性颅脑损伤的手术虽然有其特殊性,我们体会只要设计合理,处理恰当,遵守治疗原则可以一期愈合。充分利用好自体组织以修复损伤的前额颅底是经济有效的方法,不必使用人工材料,包括钛合金网和人工脑膜,以免增加急诊清创手术的不安全性。
[1] 代垠,肖顺武,张平,等.创伤性前颅窝底粉碎性骨折急诊术中颅底重建[J].中华创伤杂志,2014,30:411.
[2] 段永红,郝淑轶,廖勇士.伴发额眶前颅底开放性颅脑损伤的手术治疗[J].临床神经外科杂志2013,10:199.
[3] 邱炳辉,方陆雄,冯文峰,等.颅脑损伤术中人工脑膜的应用及方法[J].实用医学杂志,2010,26:93.
[4] 黄国和,陈少伟,吴国鑫,等. 开放性颅脑损伤合并前颅底粉碎性骨折的重建[J].中华创伤杂志2014,30:120.
[5] 严玉金,李江,王新东.不同方法颅底重建治疗开放性颅脑损伤合并前颅底粉碎性骨折[J].中华神经外科杂志,2016,32:589.
[6] 薛勇,陈立中,杨金庆.前额部开放性颅脑损伤的手术治疗体会[J].中国临床神经外科杂志,2006,11:175.
[7] 向鹏,丁有才,印达宁,等.前额外伤后颅底重建术探讨[J].中国误诊学杂志,2006,6:1300.
[8] 王晓刚,陶英群,李志勇.前额部开放性颅脑损伤的救治体会[J].中国微侵袭神经外科杂志,2008,13:82.
(收稿2017-01-19 修回2017-03-01)
Surgical treatment for open craniocerebral trama of anterior cranial base
ZHAOFu-wen,ZHIWen-yong,CHENGXu-qu.
DepartmentofNeurosurgery,theSecondHospitalofChangshu,Changshu215500,China
Objective To summarize surgical repair for the open craniocerebral injury complicating with forehead and skull base fractures.Methods The clinical data of 21 patients with open craniocerebral injury complicating with forehead and skull base fractures underwent emergent operation were analyzed retrospectively.We discovered skull base fractures,dura mater damages and brain tissue injury with different level during operation.The operation were performed using the patient’s own frontal temporal muscle,anadesma,periosteum and other tissue for reconstruction.Results No complications,such as intracranial infection and cerebrospinal fluid leakage occurred.Conclusion On the basis of completely debridement,used the patient’s own frontal temporal muscle,anadesma,periosteum and other tissue for reconstruction could effective repair broken skull bas V-Pe and reduce complications.
open craniocerebral injury;skull base reconstruction;cerebrospinal fluid leakage;surgicaltreatment;subdural effusion
215500 常熟市第二人民医院神经外科
10.3969/j.issn.1672-7770.2017.04.019
R651.1
D
1672-7770(2017)04-0313-03

