≥60岁高血压病人控制血压在较高或较低水平的药物治疗1)
——美国医师协会和美国家庭医师学会临床实践指南
Amir Qaseem(MD, PhD, MHA),Timothy J.Wilt(MD, MPH),Robert Rich(MD), Linda L.Humphrey(MD, MPH),Jennifer Frost(MD),Mary Ann Forciea (MD)(;)
·指南·
≥60岁高血压病人控制血压在较高或较低水平的药物治疗1)
——美国医师协会和美国家庭医师学会临床实践指南
Amir Qaseem(MD, PhD, MHA),Timothy J.Wilt(MD, MPH),Robert Rich(MD), Linda L.Humphrey(MD, MPH),Jennifer Frost(MD),Mary Ann Forciea (MD)
(美国医师协会临床指南委员会;美国家庭医师学会公共健康与科学委员会)
目的:针对≥60岁的高血压病人治疗中较高和较低降压目标的利弊,美国医师协会(ACP)和美国家庭医师学会(AAFP)共同制订了这一指南,为临床治疗提供证据及治疗建议。
方法:本指南依据于已发表的主要疗效指标的随机对照试验以及针对危害的观察性研究的系统性评价。资料来源于EMBASE、系统性综述Cochrane数据库、MEDLINE和Clinical Trials.gov,搜索时间为从数据库建立开始至2015年1月,其中MEDLINE数据更新到2016年9月。评估指标包括全因死亡率、与卒中相关的发病率和死亡率、主要心脏事件(包括致死和非致死性心肌梗死和心源性猝死)和危害。本指南采用GRADE法(Grading of Recommendations,Assessment,Development, and Evaluation)对证据和建议进行分级。
目标使用者和病人人群:本指南的目标使用者为所有临床医师,目标病人人群包括所有年龄≥60岁的高血压病人。
建议1:对≥60岁、收缩压持续≥150 mmHg(1 mmHg=0.133 kPa)的病人治疗时,ACP和AAFP建议临床医师应启动降压治疗以控制收缩压<150 mmHg,从而减少死亡、脑卒中和心脏事件的风险(等级:强烈推荐,高质量证据)。对≥60岁高血压病人进行治疗时,建议临床医生定期与病人具体讨论降压目标的利弊,根据讨论情况选择治疗目标。
建议2:对≥60岁的有脑卒中或短暂性脑缺血发作病史的病人,ACP和AAFP建议临床医生考虑启动或者加强药物治疗,以控制收缩压<140 mmHg,降低脑卒中复发的风险(等级:弱推荐,中等质量证据)。对≥60岁高血压病人进行治疗时,建议临床医生定期与病人具体讨论降压目标的利弊,根据讨论情况选择治疗目标。
建议3:对一部分≥60岁有高度心血管风险的病人,ACP和AAFP建议临床医生根据个体评估情况考虑启动或者强化降压药物治疗,控制收缩压到140 mmHg以下,从而减少脑卒中或心脏事件发生的风险(等级:弱推荐,低质量证据)。对≥60岁高血压病人进行治疗时,建议临床医生定期与病人具体讨论降压目标的利弊,根据讨论情况选择治疗目标。
高血压;血压;药物治疗;临床实践;指南;老年人;控制血压
高血压,即系统性动脉血压(BP)升高,在美国是一种非常常见的慢性病。美国成人中高血压患病率为29.0%,在≥60岁人群中增加至64.9%[1]。美国2011年与高血压有关的医疗保健服务、药物治疗费用和工作时间丧失造成的损失达460亿美元[2]。合理控制高血压可降低心血管疾病、肾病、脑血管疾病和死亡的风险[3-6]。然而,如何确定最佳血压目标一直存有争议,尤其是对于≥60岁的病人。最近的建议意见[7]更使得成人高血压病人治疗中收缩压(SBP)控制目标成为热点争论话题。此外,在确定≥60岁病人血压控制目标时,临床医生需要考虑可能影响治疗选择的合并病。治疗高血压的方法包括生活方式的改变(如减轻体重、改变饮食习惯、增加体力活动等)和使用抗高血压药物[通常包括噻唑类利尿剂、血管紧张素转化酶抑制剂类(ACEIs)、血管紧张素受体阻滞剂类(ARBs)、钙通道阻滞剂类和β-阻滞剂等]。
1 目的和目标人群
美国医师协会(ACP)和美国家庭医师学会(AAFP)联合制订此指南的目的是针对≥60岁的高血压病人,权衡控制血压于较高水平(<150 mmHg)和较低水平(≤140 mmHg)治疗策略的利弊,以证据为基础做出收缩压控制目标确定的建议。本指南的目标适用人群为各类临床医生,目标病人人群包括≥60岁高血压病人。本指南以美国退伍军人事务部(VA)支持的背景证据评价[8]和系统性评价[9]为资料基础。
2 方法
2.1证据的系统性评价证据评价由波特兰美国退伍军人事务部卫生保健系统的证据综合评估项目进行。证据评价方法汇总在附录中(可查阅Annals.org)。更多详情见随附的背景证据评价[8]和完整的证据报告[9]。
2.2证据分级及建议提出遵照ACP的指南制订程序,本指南由ACP临床指南委员会和AAFP代表成员共同制订,详情见方法文献[10]。委员会在报告证据时采用随附的系统性评价[8]和完整证据报告[9]中的证据表格,并使用GRADE法(Grading of Recommendations,Assessment,Development,and Evaluation)进行建议分级(见表1)。

表1 ACP指南分级系统
2.3 同行评审 美国退伍军人事务部的此项证据评价接受了同行评审,并在美国退伍军人事务部网站上公布征询公众意见,相关评估文章在发表时接受了发表刊物的同行评议。本指南接受了刊物的同行评审,并对代表美国国内及国际临床医师会员的ACP委员和理事们进行了网上公示以征询意见。同时,本指南还接受了AAFP公共健康和科学委员会的审查。
3 对比老年病人治疗中控制血压在较高或较低水平的优势
所有临床试验均显示老年病人的高血压治疗是有利的。然而,大多数证据来自于中度或重度高血压(基础收缩压>160 mmHg)、治疗后收缩压>140 mmHg的病人的研究。
3.1不同血压控制水平分析对于基础收缩压≥160 mmHg、治疗后收缩压控制在<150 mmHg的病人,高质量证据显示全因死亡率降低[相对危险度(RR)=0.90,95%CI(0.83~0.98),绝对风险(ARR)=1.64]降低,脑卒中[RR=0.74,95%CI(0.65~0.84);ARR=1.13]和心脏事件减少(RR=0.77,95%CI(0.68~0.89);ARR=1.25][11-21]。
在控制收缩压于较低水平(<140 mmHg)的研究中,低质量证据显示全因死亡率[RR=0.86,95%CI(0.69~1.06);ARR=0.80]或心脏事件[RR=0.82,95%CI(0.64~1.00);ARR=0.94]没有显著降低[11-13,20,22-23]。相比较于控制血压于较高水平[11-13,20,22-23],中等质量证据显示控制血压于较低水平时,脑卒中风险降低[RR=0.79,95%CI(0.59~0.99);ARR=0.49]。然而,这些相关研究中许多治疗没有达到血压控制目标,强化治疗和对照组之间区别细微,从而可能无法检测到临床结果差异。
亚组分析对比了控制收缩压到较低水平(收缩压<140 mmHg)和较高水平(收缩压≥140 mmHg)的研究结果[11-13,20,22-25]。高质量证据显示这些亚组死亡风险减少情况接近[控制收缩压≥140 mmHg组,RR=0.91,95%CI(0.84~0.99)];控制收缩压<140 mmHg组,RR=0.84,95%CI(0.74~0.95)],心脏事件风险减少也类似(控制收缩压≥140mmHg组,RR=0.78,95%CI(0.68~0.93);控制收缩压<140 mmHg组,RR=0.83,95%CI(0.70~0.94)]。就脑卒中事件而言,控制收缩压≥140 mmHg组的风险降低程度[RR=0.72,95%CI(0.62~0.82)]略大于控制收缩压<140 mmHg组[RR=0.81,95%CI(0.66~0.96)]。这些研究具有显著的临床差异和统计学异质性,削弱了最终的合并结果的可信度。抗高血压药物的使用在不同研究中也有很大差异:7例使用血管紧张素转换酶抑制剂或血管紧张素受体阻滞剂,5例使用钙通道阻滞剂,6例使用噻嗪类利尿剂。
3.2短暂性脑缺血发作或脑卒中病人的血压控制分析有脑卒中或短暂性脑缺血发作病史的病人,中等质量证据表明:收缩压控制在130mmHg~140mmHg,可减少脑卒中复发[RR=0.76,95%CI(0.66~0.92);ARR=3.02],但不影响心脏事件[RR=0.78,95%CI(0.61~1.08)]或全因死亡率(RR=0.98,95%CI(0.85~1.19)][26-27]。此项分析的异质性较低。
3.3基于年龄的血压控制分析低质量证据显示了不同年龄组之间结果相似[12-14,16,18-20,22,24,26,28-29]。未包括于证据评价中的SPRINT试验(收缩压干预试验)的亚组分析显示,在≥75岁病人人群中,控制收缩压<120 mmHg和<140 mmHg[30]时相比,前者降低了全因死亡率,心血管疾病死亡率和发病率以及脑卒中发生率有降低但未达到统计学意义。
3.4合并多种慢性疾病时的血压控制目标分析目前尚无临床试验评估合并症对积极增强降压治疗的益处有何影响。来自亚组分析的低质量证据显示:在心血管高风险病人中,增强降压治疗有较明显的绝对益处[22,29-31]。然而,有高并发症负担的病人可能并未包括在这些研究的总病人人群中[8]。在列入评估的21项试验中,14项排除了心力衰竭病人,11项排除近期发生心血管事件的病人,17项排除肾功能异常的病人,12项排除患有癌症或其他疾病导致生存时间有限的病人,15项采用一定纳入标准暗示或者明示地排除痴呆或功能衰退的病人,7项排除了所有糖尿病病人或胰岛素依赖的病人。尽管未包括2型糖尿病病人的ACCORD试验(Action to Control Cardiovascular Risk in Diabetes,糖尿病病人心血管风险的控制措施)发现死亡率和主要心血管事件并没有因为增强降压治疗而减少,有7项研究的亚组分析[12,14,18-20,28-29]表明糖尿病病人仍有可能从降压治疗中获益。这可能与这些病人的心血管事件发生率较高有关。
3.5基于舒张压的血压控制目标分析目前没有充足证据来判断无收缩期高血压的情况下治疗舒张期高血压的益处。大多数临床试验中的疗效评估基于收缩压,没有包括平均舒张压(DBP)>90 mmHg而平均收缩压<140 mmHg病人的临床试验。
4 老年病人治疗中控制血压于较高或较低水平的危害分析
对于各种不良事件导致的治疗中断,目前研究报告的结果比较混乱。10项试验中有4项(RR为44%~100%)发现控制血压在较低水平时可增加不良事件导致的治疗中断,其中咳嗽和低血压为最常见不良事件[13,15,17-18,20,24,27,29,31-32]。低质量证据显示降低血压到较低水平(收缩压121.5 mmHg~143.0mmHg)增加治疗相关的晕厥风险[RR=1.52,95%CI(1.22~2.07)][18,23,28]。低质量证据显示控制血压于较高或较低水平对肾的影响(包括终末期肾病)没有明显差异[13,15-16,18,20,22-25,28-29,32-34]。中等质量证据显示血压控制水平对于认知能力下降或痴呆[18,27,35-39]、骨折[40-41]或生活质量[17,42-44]的影响没有明显差别。低质量证据血压控制水平对于功能状态[42]或跌倒风险[23,40]的影响没有差异。SPRINT的亚组分析显示:相较于控制收缩压在<140mmHg时,≥75岁病人中控制收缩压<120 mmHg时,严重不良事件、低血压、晕厥、电解质异常或急性肾损伤发生率未出现具有统计学意义的增加[28]。
尽管电解质紊乱是临床高血压治疗中常见不良反应,但证据评估中没有提供相关资料。众所周知抗高血压药物的不良副作用包括低钾血症、高钾血症、低钠血症、低血压、头晕、头痛、水肿、勃起功能障碍和咳嗽等。
4.1年龄的影响低质量证据显示:在≥75岁的病人中,血压控制水平对于包括站立不稳、头晕和肾衰竭在内的不良事件的影响没有差异[13,23,28]。
4.2合并多种慢性病症的影响对控制血压在不同水平时的危害,目前尚无临床试验评估合并症的影响。
5 治疗建议
表2对于本指南提出的建议和临床注意事项进行了总结。
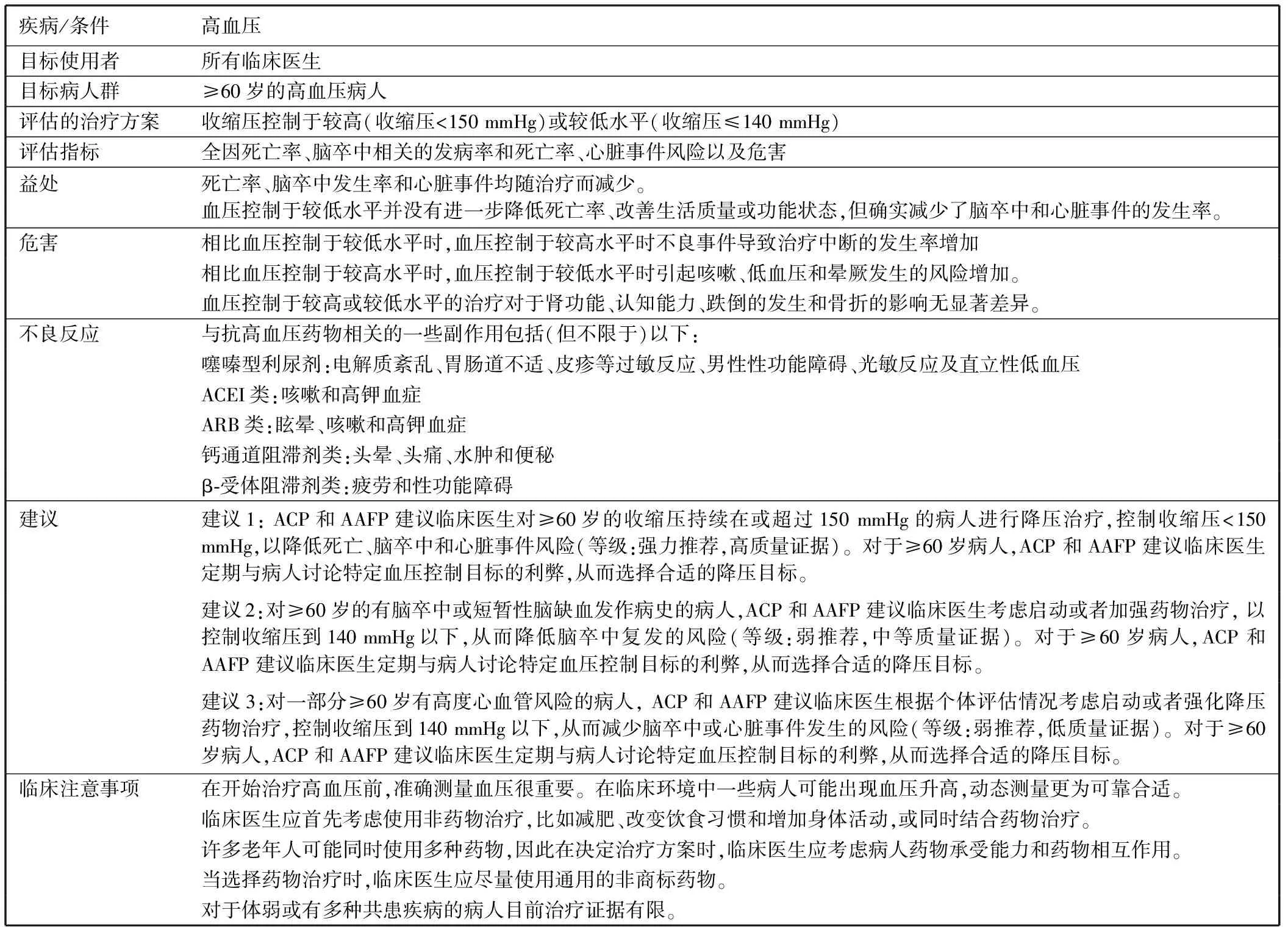
表2 ACP与AAFP对于≥60岁高血压病人中控制血压于较高或较低水平的药物治疗的指南总结
建议1: ACP和AAFP建议临床医生对≥60岁的收缩压持续在或超过150 mmHg的病人进行降压治疗,控制收缩压<150 mmHg,以降低死亡、脑卒中和心脏事件风险(等级:强力推荐,高质量证据)。对于≥60岁病人,ACP和AAFP建议临床医生定期与病人讨论特定血压控制目标的利弊,从而选择合适的降压目标。 高质量证据表明:中等程度控制血压水平(<150/90 mmHg)可降低老年病人死亡率(ARR=1.64),减少脑卒中发生(ARR=1.13)和心脏事件(ARR=1.25)。无论是否患有糖尿病,降压治疗都给病人带来明显益处。临床试验证实了平均基础收缩压>160 mmHg的病人中治疗的绝对益处最为一致且最明显。继续加大血压控制并不会带来更多的益处,在各项评估指标中仅显示较小的优势且结果不一致。
尽管本指南并未针对性地比较高血压药物与非药物治疗,但是提出几种可考虑的非药物治疗策略。有效降压的非药物方法包括改变生活方式减少体重、采用如DASH(dietary approaches to stop hypertension,食疗控制高血压)饮食以及增加身体活动。与药物治疗相比,非药物疗法通常具有较少的副作用,而且可带来其他好处。因此,对于大多数高血压病人而言,最理想的治疗策略是将非药物方法列为首选疗法或结合药物治疗。有效的药物治疗包括应用抗高血压药物,如噻嗪类利尿剂(副作用有电解质紊乱、胃肠道不适、皮疹和其他过敏反应、男性性功能障碍、光敏反应和体位性低血压等)、血管紧张素转换酶抑制剂类(不良反应包括咳嗽和高钾血症等)、血管紧张素受体阻滞剂类(不良反应包括眩晕、咳嗽和高钾血症)、钙通道阻滞剂(副作用包括头晕、头痛、水肿和便秘)和β-受体阻滞剂类(不良反应包括疲劳和性功能障碍)。
大多数研究中采用的血压数据是病人休息5 min后的坐位血压并经过多次重复测量。启动或改变降压治疗方案前,应首先确定血压测量的准确性。可通过在临床环境中重复测量(例如,病人单独在一个房间里坐位休息,每隔1 min内测量1次,重复测量2次或3次)、动态测量或者家庭监控测量得到较准确的血压值[45]。
建议2:对≥60岁的有脑卒中或短暂性脑缺血发作病史的病人,ACP和AAFP建议临床医生考虑启动或者加强药物治疗, 以控制收缩压<140 mmHg,从而降低脑卒中复发的风险(等级:弱推荐,中等质量证据)。对于≥60岁病人,ACP和AAFP建议临床医生定期与病人讨论特定血压控制目标的利弊,从而选择合适的降压目标。
中度质量证据显示:对于有脑卒中或短暂性脑缺血发作病史的老年高血压病人,降低收缩压到较低(130 mmHg~140 mmHg)与较高水平相比,可降低脑卒中复发风险(ARR=3.02),但对心脏事件及全因死亡率的影响无统计意义。
建议3:对一部分≥60岁有高度心血管风险的病人, ACP和AAFP建议临床医生根据个体评估情况考虑启动或者强化降压药物治疗,控制收缩压<140mmHg,从而减少脑卒中或心脏事件发生的风险(等级:弱推荐,低质量证据)。对于≥60岁病人,ACP和AAFP建议临床医生定期与病人讨论特定血压控制目标的利弊,从而选择合适的降压目标。
对一些心血管危险性较高的病人而言,控制收缩压<140 mmHg是一个合理的降压治疗目标。降压目标的确定因人而异,取决于多种因素,如合并症、药物承受力、不良反应风险和治疗成本。临床医生应个体化评估病人的心血管风险。一般来说,心血管危险增加可见于已有血管疾病的病人、大多数患有糖尿病的病人、慢性肾脏疾病的老年病人[估算肾小球滤过率eGFR<45 mL/(min·1.73 m2)]、代谢综合征(腹型肥胖、高血压、糖尿病、和血脂异常)的病人以及老年病人。例如,在包括于证据评价中的试验研究中,SPRINT试验[23]定义了心血管危险增加的病人符合以下标准中至少一项:除脑卒中以外的临床或亚临床心血管疾病;eGFR为20 mL/(min·1.73 m2)~60 mL/(min·1.73 m2)体表面积的慢性肾脏疾病(不含多囊肾);Framingham风险评分心血管疾病10年风险为15%或更高;年龄≥75岁。该试验发现:对于无糖尿病或卒中史、有高心血管疾病风险及基础收缩压<140 mmHg的病人来说,相较于控制收缩压<140 mmHg、控制收缩压<120 mmHg时可显著减少致命性和非致命性心血管事件,并降低全因死亡率。ACCORD试验[40]仅包括2型糖尿病成年人,没有发现非致死性心肌梗死、非致死性卒中或心血管事件导致死亡的临床综合结果明显下降[RR=0.94,95%CI(0.80~1.11)]。与控制收缩压<140 mmHg相比,这项研究确实发现控制收缩压<120 mmHg可减少脑卒中事件[RR=0.58,95%CI(0.39~0.88)],但同时也导致了更多的严重不良事件。
6 证据不确定的方面
6.1多发慢性病病人的治疗对于多发合并症与不同降压治疗目标的益处和危害之间的关系,目前没有相应的临床试验评估结果。已有临床试验的总病人群组里可能也没有包括有较高合并症负担的病人。许多临床试验排除了具有多种合并症的病人,比如有糖尿病、胰岛素使用、近期冠状动脉事件、心力衰竭或慢性肾脏疾病的病人,大多数研究都有暗示或者明示地排除了痴呆或有功能减退症状的病人。
6.2根据舒张压进行治疗根据舒张压确定目标治疗的临床试验证据不足。
7 多发慢性病的≥60岁病人临床治疗中的注意事项
对伴有多种慢性疾病、同时使用多种药物或体质虚弱的≥60岁的病人,治疗利弊的个体化评估尤为重要。这些病人理论上可能因其较高的心血管风险而更多获益于强化的降压治疗,然而部分临床试验中也发现他们更容易出现晕厥和低血压造成的严重危害。此外,由于临床试验的局限性,更为强化的降压治疗给老年病人、有多发疾病的病人或身体虚弱者带来的绝对益处并不十分清楚。这些病人通常需同时使用多种药物,药物治疗方案难以管理,药物相互作用的代价及风险更高。事实上,大多数临床试验采纳了一定的排除标准来暗示或明示性地排除痴呆或有功能减退症状的病人。对有无糖尿病的病人群进行比较的临床试验寥寥无几,因此很难明确评价此类病人的相对治疗效果。临床试验SPRINT和ACCORD之间的结果差异是否因糖尿病状况导致尚不明确,但是有理由认为SPRINT中控制血压于较低水平时的益处主要体现在无糖尿病的病人群体中。
8 血压为高数值时的治疗
对于大多数收缩压≥150 mmHg的≥60岁病人,药物治疗控制血压<150/90 mmHg可使病人受益,且危害和治疗成本在可接受范围内。尽管有些疗效只能通过控制血压到较低水平能实现,但对于收缩压≥150 mmHg的病人而言,在可接受的危害和成本范围内治疗可能带来的大多数益处仍然可以实现。临床医生应尽可能选择效能相近但费用较低的通用非商标药物(generic formulations over brand-name drugs),避免商标药物,从而更大程度上保证病人可坚持用药[46]。临床医生在决定治疗方案时应考虑病人的治疗负担。已有研究证实了高血压药物剂量与病人较差的持续用药之间的相关性[47-48]。此指南的证据报告中对利弊平衡的分析基于严格准确的血压测量。一些病人在临床环境中可能出现血压异常升高(称为“白衣高血压”)。如需启动或改变降压治疗方案,首先必须确保血压测量的准确性,可通过不同时间的多次重复测量保证所得血压值的准确。
说明:此指南由ACP、宾夕法尼亚大学卫生服务系统(University of Pennsylvania Health System,Philadelphia,Pennsylvania);明尼苏达州明尼阿波利斯市退伍军人事务所医疗中心(Minneapolis Veterans Affairs Medical Center, Minneapolis, Minnesota)、北卡罗来纳州威尔明顿的下开普菲尔社区保健系统(Community Care of the Lower Cape Fear,Wilmington,North Carolina)、俄勒冈州波特兰市俄勒冈健康与科学大学(Oregon Health & Science University,Portland,Oregon)和堪萨斯州利伍德市美国家庭医师学会(AAFP,Leawood, Kansas)参与制订。
注意:临床实践指南仅为“指南”,可能不适用于所有病人和所有临床情况,因而仍应以医生的临床判断为主。所有ACP临床实践指南均在发布5年后或有更新发布时即被认为自动撤回或失效。)
责任声明:本文作者对其内容负责,包括所有临床或治疗建议。
经费支持:制订本指南的经费完全来自美国医师协会(ACP)的经营预算。
[1] Yoon SS,Fryar CD,Carroll MD.Hypertension prevalence and control among adults:United States,2011-2014[J].Nchs Data Brief,2015(220):1-8.
[2] Mozaffarian D,Benjamin EJ,Go AS,etal.American Heart Association Statistics Committee and Stroke Statistics Subcommittee.Heart disease and stroke statistics—2015 update:a report from the American Heart Association[J].Circulation,2015,131:e29-322.
[3] Listed N.Effects of treatment on morbidity in hypertension.Results in patients with diastolic blood pressures averaging 115 through 129 mmHg[J].JAMA,1967,202(11):1028-1034.
[4] BMJ(Clinical researched) Medical Research Council trial of treatment of hypertension in older adults:principal results.MRC Working Party[J].BMJ,1992,304:405-412.
[5] Listed N.Effects of treatment on morbidity in hypertension.Ⅱ.Results in patients with diastolic blood pressure averaging 90 through 114 mmHg[J].JAMA,1970,213(7):1143-1152.
[6] Anon.The Australian therapeutic trial in mildhypertension:Report by the Management Committee[J].Lancet,1980,1:1261-1267.
[7] James PA,Oparil S,Carter BL,etal.2014 evidence-based guideline for the management of high blood pressure in adults:report from the panel members appointed to the Eighth Joint National Committee (JNC 8)[J].JAMA,2014,311:507-520.
[8] Weiss J,Freeman M,Low A,etal.Benefits and harms of intensive blood pressure treatment in adults aged 60 years or older.A systematic review and meta-analysis[J].Ann Intern Med,2017,166:419-429.
[9] Weiss J,Kerfoot A,Freeman M,etal.Benefits and harms of treating blood pressure in older adults:a systematic review and meta-analysis[R/OL].VA ESP project no.05-225.Washington,DC:U.S.Department of Veterans Affairs,2015:1.
[10] Qaseem A,Snow V,Owens DK,etal.Clinical Guidelines Committee of the American College of Physicians.The development of clinical practice guidelines and guidance statements of the American College of Physicians:summary of methods[J].Ann Intern Med,2010,153:194-199.
[11] Verdecchia P,Staessen JA,Angeli F,etal.Cardio-Sis investigators.Usual versus tight control of systolic blood pressure in non-diabetic patients with hypertension (Cardio-Sis):an open-label randomised trial[J].Lancet,2009,374:525-533.
[12] Hansson L,Zanchetti A,Carruthers SG,etal.Effects of intensive blood-pressure lowering and low-dose aspirin in patients with hypertension:principal results of the Hypertension Optimal Treatment(HOT) randomised trial.HOT Study Group[J].Lancet,1998,351:1755-1762.
[13] JATOS Study Group.Principal results of the Japanese trial to assess optimal systolic blood pressure in elderly hypertensive patients (JATOS)[J].Hypertens Res,2008,31:2115-2127.
[14] Wang JG,Staessen JA,Gong L,etal.Chinese trial on isolated systolic hypertension in the elderly.Systolic Hypertension in China (Syst-China) Collaborative Group[J].Arch Intern Med,2000,160:211-220.
[15] Amery A,Birkenhager W,Brixko P,etal.Mortality and morbidity results from the European working party on high blood pressure in the elderly trial[J].Lancet,1985,1:1349-1354.
[16] Beckett NS,Peters R,Fletcher AE,etal.HYVET Study Group.Treatment of hypertension in patients 80 years of age or older[J].N Engl J Med,2008,358:1887-1898.
[17] Lithell H,Hansson L,Skoog I,etal.SCOPE Study Group.The Study on Cognition and Prognosis in the Elderly(SCOPE):principal results of a randomized double-blind intervention trial[J].J Hypertens,2003,21:875-886.
[18] Prevention of stroke by antihypertensive drug treatment in older persons with isolated systolic hypertension.Final results of the Systolic Hypertension in the Elderly Program(SHEP).SHEP Cooperative Research Group[J].JAMA,1991,265:3255-3264.
[19] Hara A,Thijs L,Asayama K,etal.Randomised double-blind comparison of placebo and active drugs for effects on risks associated with blood pressure variability in the Systolic Hypertension in Europe trial[J].PLoS One,2014,9:e103169.
[20] Ogihara T,Saruta T,Rakugi H,etal.Valsartan in Elderly Isolated Systolic Hypertension Study Group.Target blood pressure for treatment of isolated systolic hypertension in the elderly:valsartan in elderly isolated systolic hypertension study[J].Hypertension,2010,56:196-202.
[21] Gong L,Zhang W,Zhu Y,etal.Shanghai trial of nifedipine in the elderly(STONE)[J].J Hypertens,1996,14:1237-1245.
[22] Cushman WC,Evans GW,Byington RP,etal.ACCORD Study Group.Effects of intensive blood-pressure control in type 2 diabetes mellitus[J].N Engl J Med,2010,362:1575-1585.
[23] Wright JT Jr,Williamson JD,Whelton PK,etal.SPRINT Research Group.A randomized trial of intensive versus standard blood-pressure control[J].N Engl J Med,2015,373:2103-2116.
[24] Patel A,MacMahon S,Chalmers J,etal.ADVANCE Collaborative Group.Effects of a fixed combination of perindopril and indapamide on macrovascular and microvascular outcomes in patients with type 2 diabetes mellitus (the ADVANCE trial):a randomised controlled trial[J].Lancet,2007,370:829-840.
[25] Liu L,Zhang Y,Liu G,etal.FEVER Study Group.The Felodipine Event Reduction(FEVER) Study:a randomized long-term placebo-controlled trial in Chinese hypertensive patients[J].J Hypertens,2005,23:2157-2172.
[26] White CL,Szychowski JM,Pergola PE,etal.Secondary Prevention of Small Subcortical Strokes Study Investigators.Can blood pressure be lowered safely in older adults with lacunar stroke? The Secondary Prevention of Small Subcortical Strokes study experience[J].J Am Geriatr Soc,2015,63:722-729.
[27] PROGRESS Collaborative Group.Randomised trial of a perindopril-based blood-pressure-lowering regimen among 6 105 individuals with previous stroke or transient ischaemic attack[J].Lancet,2001,358:1033-1041.
[28] Benavente OR,Coffey CS,Conwit R,etal.SPS3 Study Group.Blood-pressure targets in patients with recent lacunar stroke:the SPS3 randomised trial[J].Lancet,2013,382:507-515.
[29] Yusuf S,Teo K,Anderson C,etal.Telmisartan Randomised Assessment Study in ACE intolerant subjects with cardiovascular disease(TRANSCEND) investigators.Effects of the angiotensin-receptor blocker telmisartan on cardiovascular events in high-risk patients intolerant to angiotensin-converting enzyme inhibitors:a randomised controlled trial[J].Lancet,2008,372:1174-1183.
[30] Williamson JD,Supiano MA,Applegate WB,etal.SPRINT Research Group.Intensive vs standard blood pressure control and cardiovascular disease outcomes in adults aged ≥75 years:a randomized clinical trial[J].JAMA,2016,315:2673-2682.
[31] Ruggenenti P,Fassi A,Ilieva A,etal.BENEDICT-B Study Investigators.Effects of verapamil added-on trandolapril therapy in hypertensive type 2 diabetes patients with microalbuminuria:the BENEDICT-B randomized trial[J].J Hypertens,2011,29:207-216.
[32] Brenner BM,Cooper ME,de Zeeuw D,etal.RENAAL Study Investigators.Effects of losartan on renal and cardiovascular outcomes in patients with type 2 diabetes and nephropathy[J].N Engl J Med,2001,345:861-869.
[33] Voyaki SM,Staessen JA,Thijs L,etal.Systolic Hypertension in Europe(Syst-Eur) Trial Investigators.Follow-up of renal function in treated and untreated older patients with isolated systolic hypertension.Systolic Hypertension in Europe(Syst-Eur) Trial Investigators[J].J Hypertens,2001,19:511-519.
[34] Peralta CA,McClure LA,Scherzer R,etal.Effect of intensive versus usual blood pressure control on kidney function among individuals with prior lacunar stroke:a post hoc analysis of the Secondary Prevention of Small Subcortical Strokes (SPS3) randomized trial[J].Circulation,2016,133:584-591.
[35] Peters R,Beckett N,Forette F,etal.HYVET investigators.Incident dementia and blood pressure lowering in the Hypertension in the Very Elderly Trial cognitive function assessment(HYVET-COG):a double-blind,placebo controlled trial[J].Lancet Neurol,2008,7:683-689.
[36] Forette F,Seux ML,Staessen JA,etal.Systolic Hypertension in Europe Investigators.The prevention of dementia with antihypertensive treatment:new evidence from the Systolic Hypertension in Europe (Syst-Eur) study[J].Arch Intern Med,2002,162:2046-2052.
[37] Williamson JD,Launer LJ,Bryan RN,etal.Action to Control Cardiovascular Risk in Diabetes Memory in Diabetes Investigators.Cognitive function and brain structure in persons with type 2 diabetes mellitus after intensive lowering of blood pressure and lipid levels:a randomized clinical trial[J].JAMA Intern Med,2014,174(3):324-333.
[38] Skoog I,Lithell H,Hansson L,etal.SCOPE Study Group.Effect of baseline cognitive function and antihypertensive treatment on cognitive and cardiovascular outcomes:Study on Cognition and Prognosis in the Elderly(SCOPE)[J].Am J Hypertens,2005,18:1052-1059.
[39] Bird AS,Blizard RA,Mann AH.Treatinghypertensionintheolder person:an evaluation of the association of blood pressure level andits reduction with cognitive performance[J].J Hypertens,1990,8:147-152.
[40] Margolis KL,Palermo L,Vittinghoff E,etal.Intensive blood pressure control,falls,and fractures in patients with type 2 diabetes:the ACCORD trial[J].J Gen Intern Med,2014,29:1599-606.
[41] Peters R,Beckett N,Burch L,etal.The effect of treatment based on a diuretic(indapamide)±ACE inhibitor(perindopril) on fractures in the Hypertension in the Very Elderly Trial (HYVET)[J].Age Ageing,2010,39:609-616.
[42] Applegate WB,Pressel S,Wittes J,etal.Impact of the treatment of isolated systolic hypertension on behavioral variables.Results from the systolic hypertension in the elderly program[J].Arch Intern Med,1994,154:2154-2160.
[43] Fletcher AE,Bulpitt CJ,Thijs L,etal.Syst-Eur Trial Investigators.Quality of life on randomized treatment for isolated systolic hypertension:results from the Syst-Eur Trial[J].J Hypertens,2002,20:2069-2079.
[44] Wiklund I,Halling K,Ryde’n-Bergsten T,etal.Does lowering the blood pressure improve the mood? Quality-of-life results from the Hypertension Optimal Treatment (HOT) study[J].Blood Press,1997,6:357-364.
[45] Siu AL.Screening for high blood pressure in adults:U.S.Preventive Services Task Force recommendation statement[J].Ann Intern Med,2015,163:778-786.
[46] Choudhry NK,Denberg TD,Qaseem A.Clinical Guidelines Committee of American College of Physicians.Improving adherencetotherapyandclinicaloutcomeswhilecontainingcosts:opportunities from the greater use of generic medications:best practice advice from the Clinical Guidelines Committee of the American College of Physicians[J].Ann Intern Med,2016,164:41-49.
[47] Nuesch R,Schroeder K,Dieterle T,etal.Relation between insufficient response to antihypertensive treatment and poor compliance with treatment:a prospective case-control study[J].BMJ,2001,323:142-146.
[48] Eisen SA,Miller DK,Woodward RS,etal.The effect of prescribed daily dose frequency on patient medication compliance[J].Arch Intern Med,1990,150:1881-1884.
指南作者说明:本指南由美国医师协会(ACP)临床指南委员会和美国家庭医师学会(AAFP)公共健康与科学委员会联合制订,作者包括Amir Qaseem(MD, PhD, MHA),Timothy J.Wilt(MD, MPH),Robert Rich(MD), Linda L.Humphrey(MD, MPH),Jennifer Frost(MD)和 Mary Ann Forciea (MD)。自项目启动至批准全程参与的ACP临床指南委员会成员包括Mary Ann Forciea(MD,Chair),Nick Fitterman(MD,Vice Chair),Michael J.Barry(MD),Cynthia Boyd(MD, MPH),Carrie A.Horwitch(MD, MPH),Linda L.Humphrey(MD, MPH),Alfonso Iorio(MD,PhD),Devan Kansagara(MD,MCR), Scott Manaker(MD,PhD),Robert M.McLean(MD),Sandeep Vijan(MD,MS),Timothy J.Wilt(MD,MPH)。 参与的AAFP公共健康和科学委员会成员包括Patricia Czapp(MD,Chair), Ada Denise Stewart(MD), David T.O’Gurek(MD), Joseph L.Perez (PhD,MBA), Margot L.Savoy(MD,MPH), Kenneth W.Lin(MD,PhD,MPH), Jason Dowler(MD), Shani Muhammad(MD), Tobie-Lynn Smith(MD, MPH),James Stevermer(MD), Carolyn Gaughan, Vivian Jiang(MD),Aisha Harris。本项目于2016年7月16日获得ACP理事会批准,于2016年7月20日获得AAFP董事会批准。
(本文编辑李亚琴)
信息 Amir Qaseem,Timothy J.Wilt,Robert Rich,etal.≥60岁高血压病人控制血压在较高或较低水平的药物治疗——美国医师协会和美国家庭医师学会临床实践指南[J].护理研究,2017,31(24):2945-2950.
R473.5
:Adoi:10.3969/j.issn.1009-6493.2017.24.001
:1009-6493(2017)24-2945-06
1) 此指南中文版未经山西医学期刊社许可,不得转载。

