瘢痕子宫再次妊娠者对分娩方式认知与选择的影响因素分析
邵红妹,金 颖,房申胜,徐红艳
(浙江大学医学院附属妇产科医院,浙江杭州 310006)
瘢痕子宫再次妊娠者对分娩方式认知与选择的影响因素分析
邵红妹,金 颖,房申胜,徐红艳
(浙江大学医学院附属妇产科医院,浙江杭州 310006)
目的 了解瘢痕子宫再次妊娠者对分娩方式的认知与选择的主要影响因素。方法 自行设计调查问卷,对279例瘢痕子宫再次妊娠且选择剖宫产分娩的孕妇进行问卷调查。结果 69.9%调查对象不知道瘢痕子宫阴道分娩成功率,78.5%不知道瘢痕子宫阴道分娩发生子宫破裂的概率,67.7%认为重复性剖宫产恢复时间比瘢痕子宫阴道分娩恢复要慢,分别有55.9%、58.1%、79.9%调查对象认为重复性剖宫产将增加母体脏器损伤、产后感染及产后出血的风险。调查对象选择再次重复性剖宫产术最重要的考虑因素为自身安全、新生儿安全及医护人员的建议,次重要因素为丈夫的意见。结论 瘢痕子宫再次妊娠者对分娩方式的认知不全面,在选择分娩方式时最重要的影响因素为母婴安全及医护人员的建议。
瘢痕子宫;妊娠;分娩方式;认知;影响因素
随着国家二孩政策的全面开放,剖宫产后瘢痕子宫再次妊娠者日益增加,瘢痕子宫再次妊娠分娩方式的选择已成为产科关注的焦点。大多数医生因考虑剖宫产后阴道分娩(vaginal birth after cesarean,VBAC)可能发生子宫破裂等母儿风险,而倾向于选择重复性剖宫产(elective repeat cesarean,ERCS)[1-3]。但ERCS增加了产后出血、产后发热、脏器损伤、盆腹腔黏连及慢性盆腔疼痛等并发症[4]。随着剖宫产术式的改进(子宫下段横切口)及手术技术的提高,VBAC发生子宫破裂的风险仅0.1%~1.5%,VBAC成功率可达60%~80%[5]。因此只要严格掌握VBAC的适应证及禁忌证,严密监护并且充分做好母儿急救准备,VBAC的推行合理且安全[6]。然而国内剖宫产术后孕妇大多惯性选择ERCS,因此VBAC率一直较低。本文对279例剖宫产后瘢痕子宫再次妊娠且选择ERCS的孕妇进行调查分析,寻找瘢痕子宫再次妊娠者选择分娩方式的主要影响因素,为有的放矢地开展宣教与指导工作提供理论依据。现将调查结果报告如下。
1 对象与方法
1.1 调查对象 纳入标准:剖宫产后瘢痕子宫再次妊娠者,围生期在本院产检,选择ERCS分娩方式;理解能力正常,无精神疾病;了解调查目的,自愿参与调查并签署知情同意书。排除标准:存在VBAC禁忌证,包括有多次剖宫产史,除剖宫产外曾因子宫肌瘤剔除手术等原因存在子宫瘢痕,多胎妊娠等[7]。本研究采用方便抽样的方法,将2015年1月至9月就诊于本院符合纳入标准的279例瘢痕子宫再次妊娠者为调查对象。
1.2 研究方法
1.2.1 调查工具 自行设计问卷,问卷信度采用α信度系数法表示,问卷的α信度系数为0.920。通过3名妇产科专家审核问卷内容,进行问卷效度分析,根据专家意见进行条目的修订。最终问卷内容分为3部分,第一部分为孕妇一般资料,包括年龄、文化程度、本次妊娠受孕方式及有无妊娠合并疾病、回顾以往有无阴道分娩经历、上次剖宫产与本次妊娠的间隔时间、剖宫产的主要原因、产后有无出血感染并发症及产后恢复状况,并回顾是否受到瘢痕困扰及疼痛等情况;第二部分为瘢痕子宫分娩相关知识掌握情况,包括VBAC成功率、VBAC子宫破裂概率、VBAC和ERCS恢复时间差异、VBAC和ERCS的风险和好处[8];第三部分为孕妇再次妊娠分娩时直接选择ERCS的考虑因素。
1.2.2 调查方法 由课题组经培训的专业人员向调查对象解释研究目的、方法,征得被调查者同意后发放《瘢痕子宫再妊娠分娩方式选择调查表》,填写后立即收回,对不方便读写的孕妇以访问的方式,由调查者填写。
1.3 统计学方法 采用描述性研究。
2 结 果
2.1 问卷回收情况 共发放问卷279份,回收有效问卷279份,有效率100%。
2.2 调查对象一般资料 见表1。279例调查对象年龄23~43岁,平均(32.78±4.41)岁。
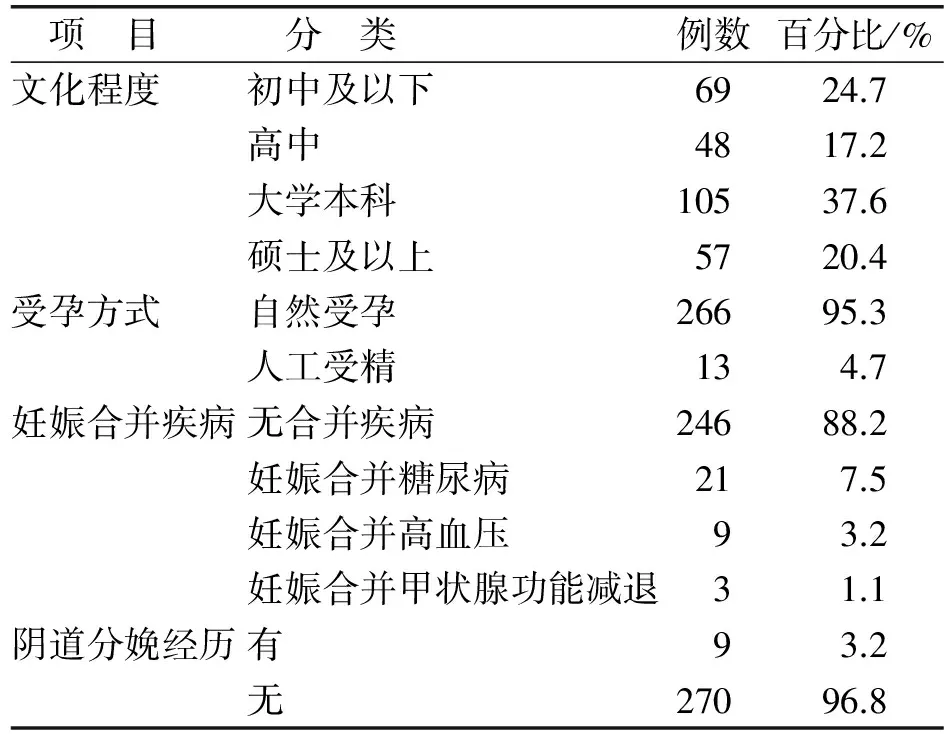
表1 调查对象一般资料(n=279)
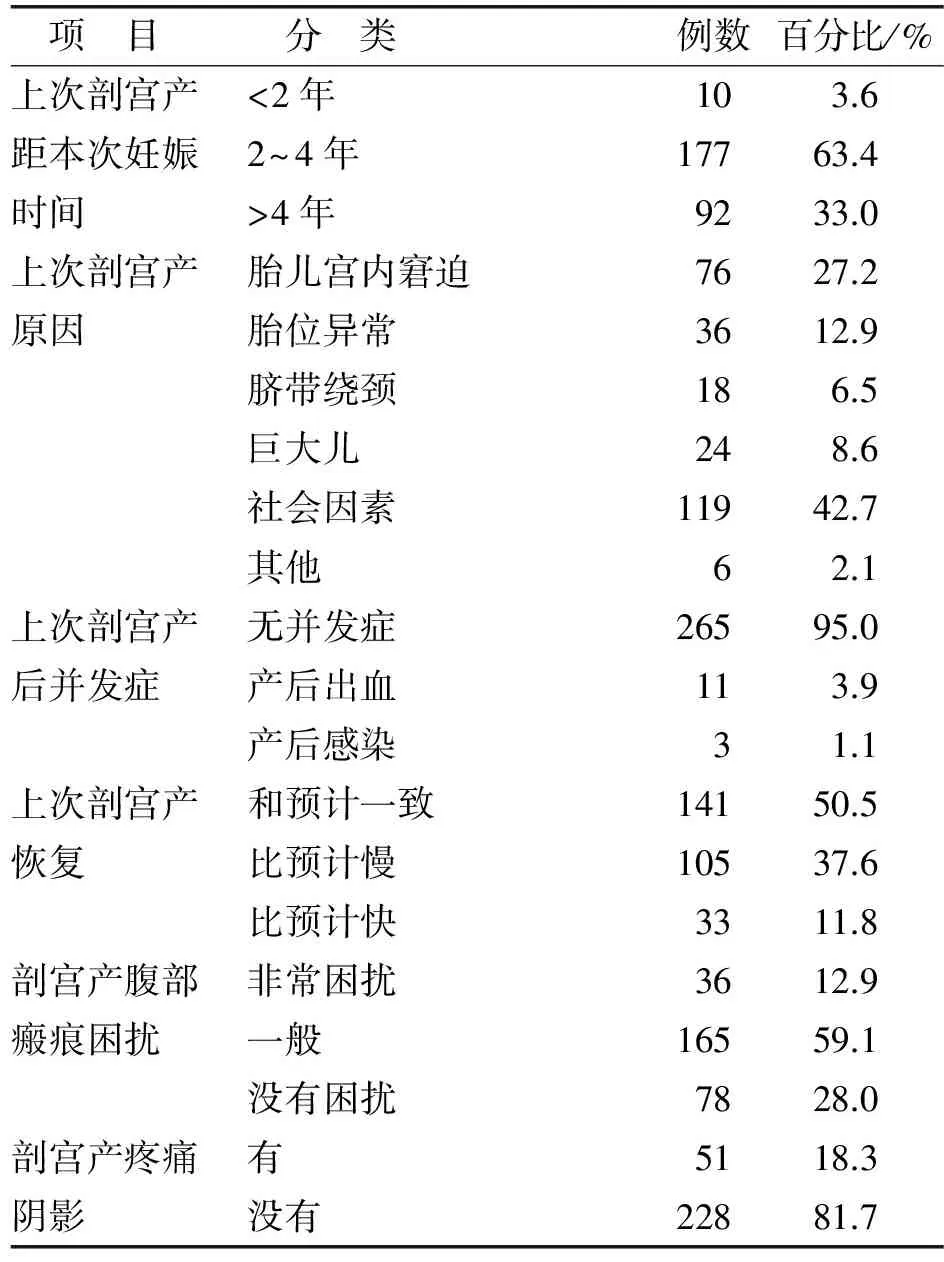
表1(续)
2.3 孕妇瘢痕子宫分娩方式相关知识掌握情况 见表2。
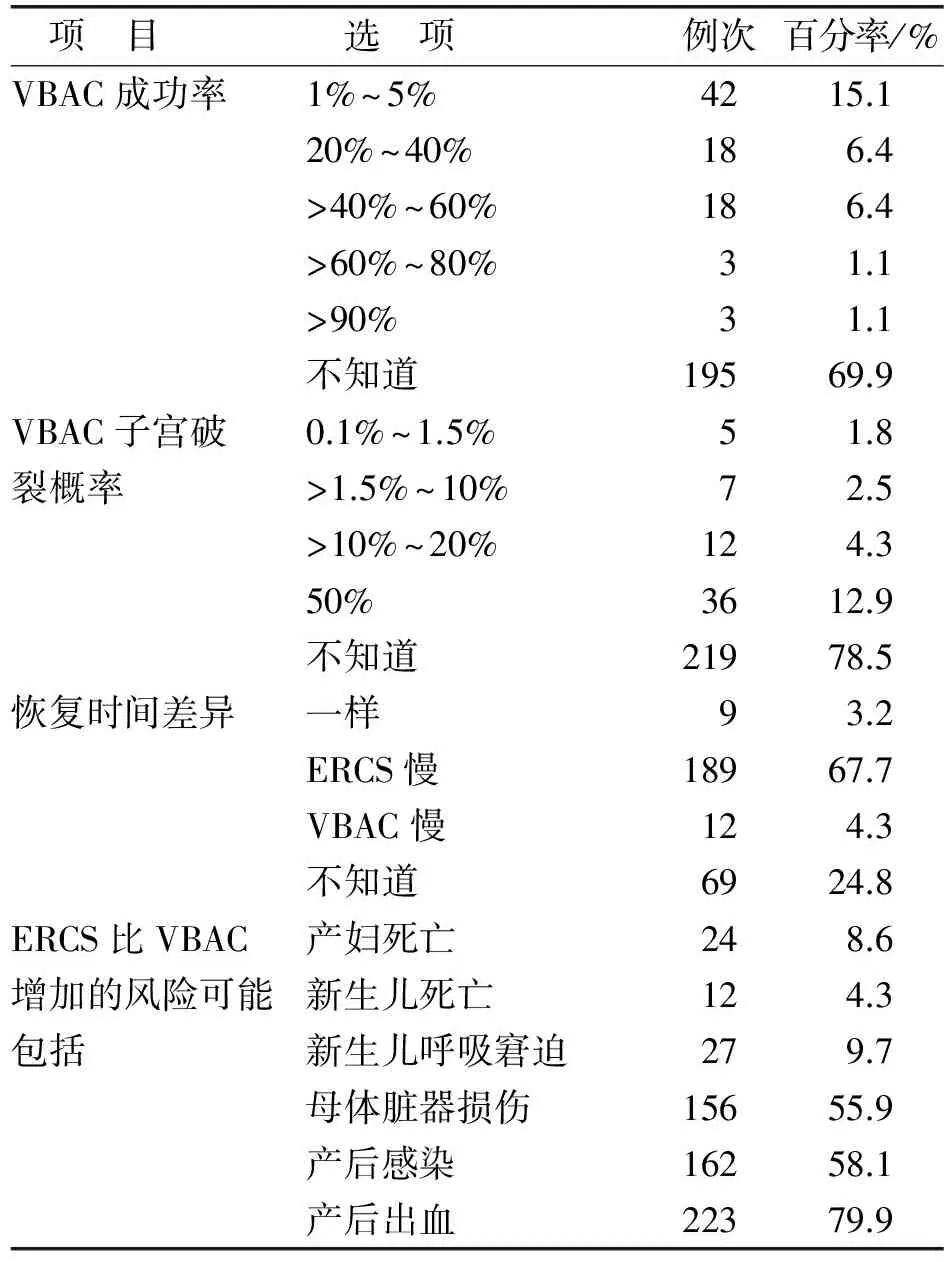
表2 孕妇瘢痕子宫分娩方式相关知识掌握情况(n=279)
2.4 选择ERCS的多因素分析 将调查对象选择分娩方式的主要影响因素按“完全不重要=1分”“不太重要=2分”“重要=3分”“非常重要=4分”进行量化分析,设定重要性≥3分为重要影响因素,计算重要性比率并进行排序。结果显示孕妇选择ERCS最重要的考虑因素为自身安全、新生儿安全及医护人员的建议,次重要因素为丈夫的观点、害怕疼痛、瘢痕美观及害怕阴道裂伤4项因素,考虑手术方便的因素占比最低,选择ERCS的多因素排序分析见表3。
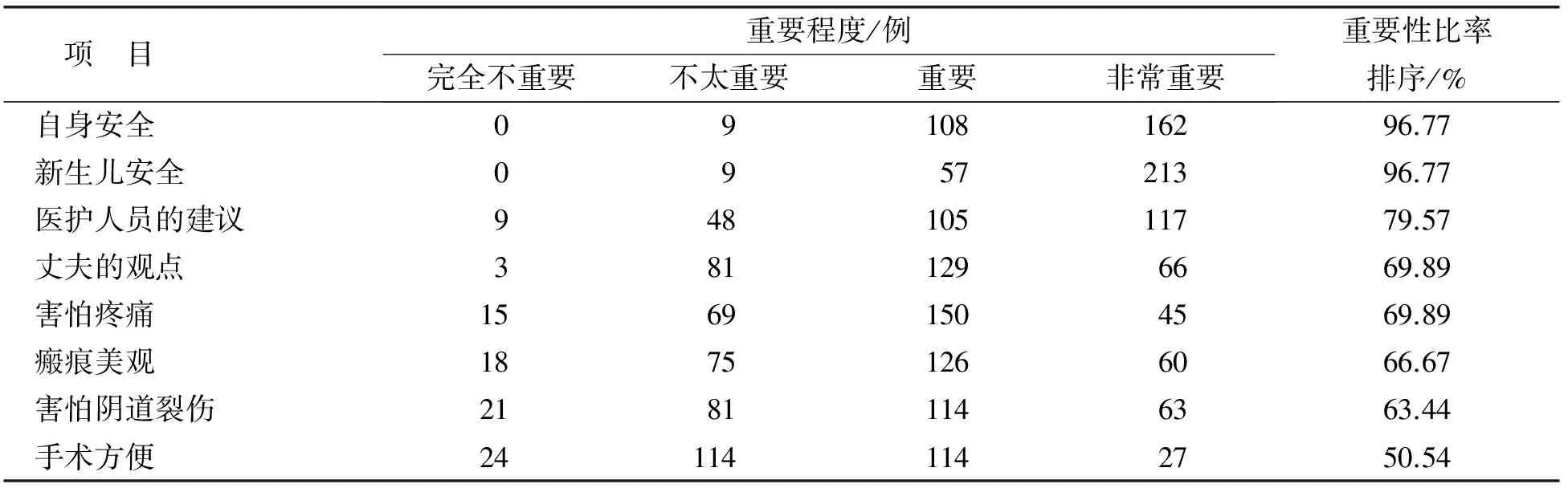
表3 选择ERCS的多因素分析(n=279)
3 讨 论
3.1 调查对象对瘢痕子宫分娩方式认知分析 美国妇产科联盟指南提出:瘢痕子宫孕妇选择阴道试产还是再次剖宫产应该由孕妇和医生在充分咨询了解瘢痕子宫阴道试产的风险和好处后共同做出决定[9]。本研究调查结果发现,选择VBAC成功率可达到60%~80%只有3例,69.9%选择不知道,78.5%对VBAC发生子宫破裂的概率选择不知道,67.7%孕妇认为ERCS恢复时间比VBAC要慢,分别有55.9%、58.1%、79.9%调查对象认为ERCS将增加母体脏器损伤、产后感染及产后出血的风险,说明调查对象对ERCS的风险认识较好,但对VBAC的风险与好处了解甚少,对VBAC成功率及发生子宫破裂比例问题大部分调查对象选择不知道。符合条件的剖宫产后瘢痕子宫孕妇应给予阴道试产机会,阴道试产对减少产时出血量、缩短住院时间、降低剖宫产率具有重要意义,可有效提高母婴的生命质量[10-11],但是这都建立在安全的基础之上,因此须加强对剖宫产后瘢痕子宫再妊娠孕妇阴道试产风险与好处的宣教,提升孕妇及家属自身认识水平,有助于进一步客观的选择分娩方式。
3.2 调查对象选择ERCS的影响因素分析 近十年来,我国临床剖宫产率呈逐年上升趋势,普遍高于40%,有些医院剖宫产率甚至高达50%及以上,远远超过世界卫生组织建议的15%~20%,这已成为产科界的突出问题,引起国内外广泛关注[12-16]。在我国,瘢痕子宫在剖宫产手术指征中占主要比例。随着国家二孩政策的开放,国内临床接收的剖宫产后再妊娠孕妇将不断增加,因此如何降低瘢痕子宫孕妇剖宫产率及如何保障瘢痕子宫孕妇阴道分娩安全性问题将成为产科医护人员关注的重点。本研究结果证明瘢痕子宫再妊娠孕妇在选择分娩方式时最重要的影响因素为母婴安全及医护人员的建议,次重要因素为丈夫的意见、害怕疼痛等。提醒医护人员在对瘢痕子宫再妊娠孕妇进行健康宣教时的出发点应以母婴安全为主,健康教育对象应以家庭为单位,在医护人员充分评估瘢痕子宫再妊娠孕妇前次剖宫产情况、孕前状况及孕期情况的基础上,综合分析ERCS与VBAC的风险与好处,与孕妇及其家庭进行深入沟通,最终决定最优分娩方式。利用本研究调查结果,可加强瘢痕子宫再妊娠孕妇及家庭的宣教,进一步研究拟前瞻性评估相应宣教工作对降低瘢痕子宫再妊娠剖宫产率的实际应用价值。
[1] Uysal F,Uysal A,Adam G.Cesarean scar pregnancy:diagnosis,management,and follow-up[J].J Ultrasound Med,2013,32(7):1295-1300.
[2] Erez O,Novack L,Kleitman-Meir V.Remote prognosis after primary cesarean delivery:the association of VBACs and recurrent cesarean deliveries with maternal morbidity[J].Int J Womens Health,2012,4:93-107.
[3] Chibber R,El-Saleh E,A1-Fadhli R,et al.Uterine rupture and subsequent pregnancy outcome-how safe is it?A 25-year study[J].J Matem Fetal Neonatal Med,2010,23(5):421-424.
[4] Guise JM,Eden K,Emeis C,et al.Vaginal birth after cesarean:new insights[J].Evid Rep Technol Assess,2010,191(3):1-397.
[5] 贾小文,袁晓梅,樊必敏.影响剖宫产术后阴道试产成功的临床因素[J].中国妇幼健康研究,2012,23(5):629-630.
[6] 牛晓辉.剖宫产后疤痕子宫再次妊娠分娩方式探讨[J].医药前沿,2015,28(10):165-166.
[7] 伍绍文,卢颖州,王珊珊,等.剖宫产术后再次妊娠阴道分娩的相关影响因素分析[J].中华妇产科杂志,2016,51(8):576-580.
[8] ACOG.Practice bulletin number 115:vaginal birth after previous cesarean delivery[J].Obstet Gynecol,2010,116:450-463.
[9] 何承晋,漆洪波.美国妇产科医师学会《前次剖宫产后阴道分娩指南》2015版要点解读[J].中国实用妇科与产科杂志,2016,32(11):1083-1087.
[10] 刘娟波,王静,吕杏恒.瘢痕子宫产妇再次妊娠经阴道试产的临床探讨[J].吉林医学,2014,35(9):1817-1818.
[11] 陆宣平,陈友国,韩冰,等.剖宫产术后瘢痕子宫再次妊娠分娩方式的研究进展[J].实用妇产科杂志,2014,30(4):260-262.
[12] Lumbiganon P,Laopaiboon M,Gulmezoglu AM,et al.Method of delivery and pregnancy outcomes in Asia:the WHO global survey on maternal and perinatal health 2007-08[J].Lancet,2010,275:490-499.
[13] 胡芷洋,苏放明.剖宫产后再次妊娠的阴道分娩预测[J].中华产科急救电子杂志,2013,2(4):257-261.
[14] Long Q,Klemetti R,Wang Y,et al.High caesarean section rate in rural China:is it related to health insurance(New Cooperative Medical Scheme)[J].Soc Sci Med,2012,75:733-737.
[15] 侯磊,李光辉,邹丽颖,等.全国剖宫产率变化及剖宫产指征构成比的多中心研究[J].中华妇产科杂志,2014,49(10):728-735.
[16] 张为远.促进阴道分娩降低剖宫产率[J].中华妇产科杂志,2014,49(10):725-727.
Influencing factors analysis on cognition and choice on delivery mode of uterine scar repregnancy//
Shao Hongmei, Jin Ying, Fang Shensheng, Xu Hongyan//
Women’s Hospital School of Medicine Zhejiang University, Hangzhou Zhejiang 310006, China
Objective To study the influencing factors on cognition and choice on delivery mode of uterine scar repregnancy. Method Investigate 279 uterine scar repregnancy puerperants undergoing cesarean section by self-designed questionnaire. Result 69.9% puerperants don’t know success rate of scar uterus vaginal delivery. 78.5% puerperants don’t know the incidence of uterine rupture during scar uterus vaginal delivery. 67.7% puerperants think repeated cesarean section has longer rehabilitation time than scar uterus vaginal delivery. 55.9%, 58.1% and 79.9% puerperants think repeated cesarean section will increase the risks of organ injury, puerperal infections and postpartum hemorrhage. The most important factors on choice of repeated cesarean section are self-safety, newborn’s safety and professional advice. Husband’s opinion is less important. Conclusion Uterine scar repregnancy puerperants choosing repeated cesarean section don’t have complete cognition on delivery mode. The most important factors on choice of repeated cesarean section are their own safety, newborn’s safety and professional advice.
scarred uterus; pregnancy; delivery mode; cognition; influencing factor
邵红妹(1976-),女,本科,主管护师,护士长.
2016-12-26
徐红艳,浙江大学医学院附属妇产科医院
R473.71
A
1671-9875(2017)08-0832-04
10.3969/j.issn.1671-9875.2017.08.006

