内镜微创手术治疗高血压脑出血的疗效及对血清炎症因子与神经功能的影响
苏 睿
内镜微创手术治疗高血压脑出血的疗效及对血清炎症因子与神经功能的影响
苏 睿
目的 探讨神经内镜微创手术对高血压脑出血病人的疗效及对血清炎症因子与神经功能的影响。方法 选择我院2015年3月—2016年3月就诊的90例高血压脑出血病人,按随机数表法分为观察组和对照组,各45例。在常规治疗基础上,观察组病人采用神经内镜微创手术治疗,对照组采用开颅血肿清除术。分析比较两组病人手术基本情况、临床效果、预后、神经功能及炎症因子。结果 观察组病人手术、血肿清除率和术中出血量均优于对照组(P<0.05),;术后观察组出血情况和血肿周围水肿情况低于对照组(P<0.05);观察组预后效果中,Ⅴ级病人多于对照组;Ⅱ级病人(2.22%)与对照组比较,差异有统计学意义(P<0.05)。观察组病人的神经功能Barthel指数(BI)和纳维亚卒中量表(SSS)评分均高于对照组; Rankin量表(MRS)低于对照组(P<0.05)。观察组病人血清炎症因子白介素(IL)-2高于对照组;IL-6、超敏C反应蛋白(hs-CRP)及肿瘤坏死因子-α(TNF-α)低于对照组(P<0.05);观察组病人血清铁蛋白(SF)水平低于对照组,血清P物质(SP)水平高于对照组(P<0.05)。结论 采用神经内镜微创手术治疗高血压脑出血病人疗效确切,有利于恢复神经功能、改善预后并降低病人血清炎性因子水平。
高血压;脑出血;内镜微创;炎症因子;神经功能;疗效
高血压脑出血在神经外科中属常见的心脑血管类急症之一,其特点是起病急骤、且变化迅速及致死或致残率较高等[1]。有研究显示,高血压脑出血多发生于中老年人,随着老龄人口不断增加,该病患病率不断增长,由于高血压脑出血的发生原因多为毛细血管破裂或病人颅内静脉、动脉等因素,对病人神经系统影响较大,经治疗存活者多伴发后遗症[2]。
高血压脑出血常用的治疗方式多为外科手术,通过长期大量的临床治疗尝试和治疗经验累积,该病治疗技术也取得较大进步。传统治疗该病的外科手术采用开颅血肿清除术,清除血肿和止血效果较好,但常损伤手术入路及周围正常脑组织,降低病人预后效果。随着内镜微创技术不断发展,神经内镜微创手术具有较好的应用前景[3-4]。为进一步探讨神经内镜微创手术的应用价值,现观察90例高血压脑出血病人行微创手术和传统手术,治疗效果,现报道如下。
1 资料与方法
1.1 一般资料 选择我院2015年3月—2016年3月就诊的90例高血压脑出血病人作为研究对象。纳入标准[5]:①经CT检查符合全国第4次脑血管病会议制定的相关诊断标准;②从发病开始到入院时间未超过10 h;③具有稳定的生命体征;④无血管畸形、凝血机制障碍、慢性疾病、肝或肾功能不全、脑出血进入蛛网膜下腔或脑室等情况。按随机数字表法将病人分为观察组和对照组,各45例。观察组男27例,女18例;年龄57岁~64岁(60.75岁±3.51岁);颅内血肿量38.46 mL±5.27 mL;出血部位:脑叶出血21例,基底核区出血24例;格拉斯哥昏迷评分17例<5分,5分~8分20例,9分~13分8例。对照组男25例,女20例;年龄55岁~65岁(61.07岁±3.42岁);颅内血量39.22 mL±5.14 mL;出血部位:脑叶出血19例,基底核区出血26例;格拉斯哥昏迷评分15例<5分,5分~8分21例,9分~13分9例。本研究病人知情同意并签署知情同意书,且通过我院伦理委员会批准。两组病人性别、年龄、颅内血肿量、出血部位等一般资料方面比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法 两组病人治疗前进行常规治疗:降低颅内压、控制血糖及血压并行常规脱水等,均采用全身麻醉,并给予气管插管和心电监护。观察组病人在常规治疗基础上行神经内镜微创手术治疗。术前进行CT检查,颅骨钻孔位置取血肿量最多的CT层面且血肿中心与颅骨内板相离最近处。设计骨孔时,尽量不损伤皮层的重要功能区域。确定颅骨钻孔位置并以此作为中心点行长3 cm~4 cm切口,之后在颅骨上采用气电钻钻一个直径1 cm~1.5 cm骨孔。使用铣刀将骨瓣铣开并将硬膜十字剪开后,采用双极电凝对局部皮层脑组织进行电凝,同时将其小心切开。沿着CT提示穿刺方向采用自制带鞘芯镜鞘穿刺,当其穿入血肿后,将鞘芯取出且将0°硬质观察镜放进镜鞘,该透明镜鞘可作为完成手术的后续通道,术者可经此清晰判断血肿腔深度。微创内镜手术通道创建后,术者通过此通道可在神经内镜下清除颅内血肿,若血肿块为柔软成胶冻样,则可采用吸引器吸出;若血肿块较硬并成为固态,则可采用活检钳将其夹碎并吸出,最后将止血纱覆盖在血肿腔壁。在手术过程中,需根据血肿块部位对镜鞘进行调整,若有需要可将骨窗扩大,但术中需保持视野清晰,以免将静脉损伤。术毕,留置外引流管,以明胶海绵将骨孔填入并缝合皮肤,引流管一般留置3 d~5 d。
对照组采用传统开颅血肿清除术。术者利用显微镜行小骨窗开颅,切口时尽量不损伤血管及脑功能区,在血肿块距离头皮最近处做一切口,切口呈马蹄形,并将硬膜成放射性,将皮质切开到血肿腔,在显微镜下对血肿块进行清除,清除后对硬脑膜缝合。对血肿块清除后仍出现脑组织肿胀病人进行骨瓣减压术。将引流管常规放置于血肿腔,术后3 d~5 d将其取出。
1.3 观察指标 记录两组病人手术基本情况、手术前后出血及血肿周围水肿情况,包括手术用时、血肿清除率及术中出血量;治疗后3个月采用格拉斯哥预后量表对病人预后情况进行判定[6]:Ⅰ级为死亡,Ⅱ级为大小便失禁且卧床昏迷,Ⅲ级为严重残疾,个人生活需他人照顾,Ⅳ级为病人具有照顾自己能力,Ⅴ级为病人恢复良好,生活、工作和学习可自理。治疗后3周,采用纳维亚卒中量表(SSS)和Barthel指数(BI)对病人进行评分,评分越高代表病人神经功能恢复越好;采用Rankin量表(MRS)对病人进行评分,评分越高代表神经功能恢复越差[7]。
治疗前后抽取病人外周静脉血5 mL,检测白介素(IL)-2、IL-6、肿瘤坏死因子-α(TNF-α)及高敏C反应蛋白(CRP);检测两组病人治疗前后血清P物质(SP)及血清铁蛋白(SF)。

2 结 果
2.1 两组病人手术基本情况及临床效果比较 观察组病人手术用时与对照组比较,差异有统计学意义(P<0.05),且观察组病人的血肿清除率和术中出血量显著优于对照组(P<0.05)。两组病人术前的出血情况和血肿周围水肿情况比较,差异无统计学意义(P>0.05),但术后2周观察组病人的上述指标均明显低于对照组(P<0.05)。详见表1。
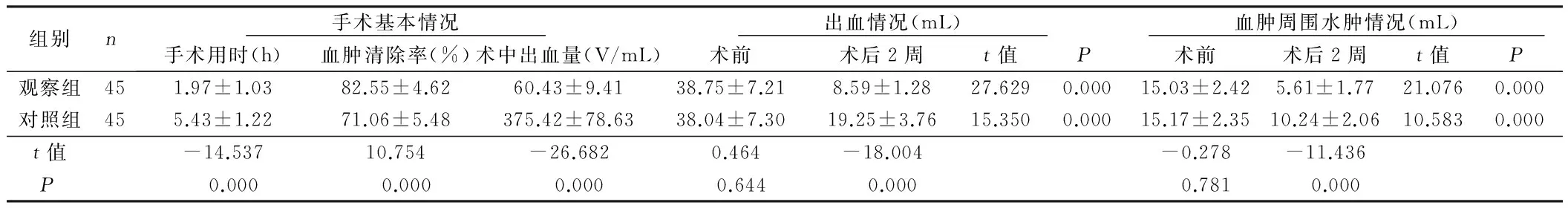
组别n 手术基本情况 手术用时(h)血肿清除率(%)术中出血量(V/mL) 出血情况(mL) 术前术后2周t值P 血肿周围水肿情况(mL) 术前术后2周t值P观察组451.97±1.0382.55±4.6260.43±9.4138.75±7.218.59±1.2827.6290.00015.03±2.425.61±1.7721.0760.000对照组455.43±1.2271.06±5.48375.42±78.6338.04±7.3019.25±3.7615.3500.00015.17±2.3510.24±2.0610.5830.000t值-14.53710.754-26.6820.464-18.004-0.278-11.436P 0.000 0.000 0.000 0.644 0.000 0.781 0.000
2.2 两组病人预后效果比较 两组病人Ⅰ级情况均未发生,但观察组Ⅱ级、Ⅲ级病人明显低于对照组;Ⅳ级、Ⅴ级病人数量显著高于对照组,两组比较,差异具有统计学意义(P<0.05)。详见表2。

表2 两组病人预后效果比较 例(%)
2.3 两组病人神经功能评分比较 两组病人治疗前BI评分、SSS评分及MRS评分比较,差异无统计学意义(P>0.05);治疗后3周两组各项评分均有所改善,观察组病人BI评分及SSS评分均显著高于对照组(P<0.05),MRS评分明显低于对照组(P<0.05)。详见表3。
表3 两组病人神经功能评分比较(±s) 分
2.4 两组病人血清炎症因子水平比较 两组病人治疗前IL-2、IL-6、hs-CRP及TNF-α比较,差异无统计学意义(P>0.05);治疗后2周均得到有效改善。观察组病人IL-2明显高于对照组(P<0.05),IL-6、hs-CRP及TNF-α均显著低于对照组(P<0.05)。详见表4。
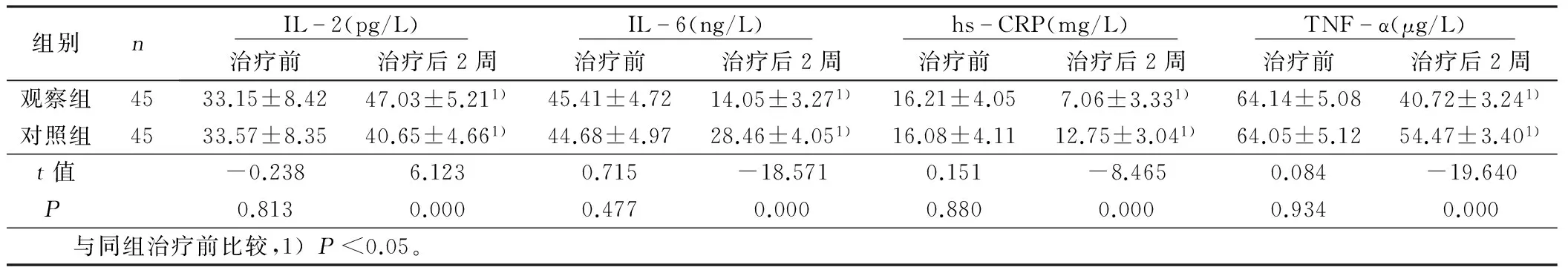
组别n IL2(pg/L) 治疗前治疗后2周 IL6(ng/L) 治疗前治疗后2周 hsCRP(mg/L) 治疗前治疗后2周 TNFα(μg/L) 治疗前治疗后2周观察组4533.15±8.4247.03±5.211)45.41±4.7214.05±3.271)16.21±4.057.06±3.331)64.14±5.0840.72±3.241)对照组4533.57±8.3540.65±4.661)44.68±4.9728.46±4.051)16.08±4.1112.75±3.041)64.05±5.1254.47±3.401)t值-0.2386.1230.715-18.5710.151-8.4650.084-19.640P0.8130.0000.4770.0000.8800.0000.9340.000 与同组治疗前比较,1)P<0.05。
2.5 两组病人血清铁蛋白(SF)及血清P物质(SP)比较 两组病人治疗前SF及SP比较,差异无统计学意义(P>0.05),治疗后2周均得有效改善;观察组病人SF明显低于对照组(P<0.05),SP显著高于对照组(P<0.05)。详见表5。
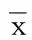
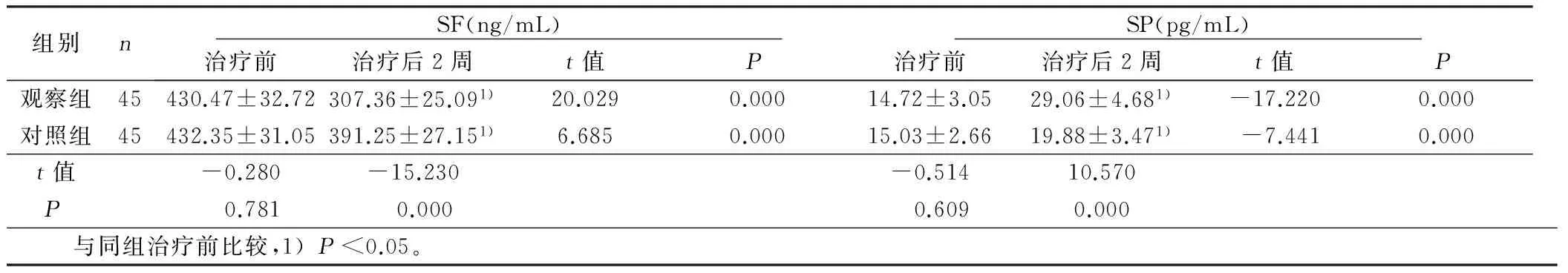
组别n SF(ng/mL) 治疗前治疗后2周t值P SP(pg/mL) 治疗前治疗后2周t值P观察组45430.47±32.72307.36±25.091)20.0290.00014.72±3.0529.06±4.681)-17.2200.000对照组45432.35±31.05391.25±27.151)6.6850.00015.03±2.6619.88±3.471)-7.4410.000t值-0.280-15.230-0.51410.570P 0.781 0.000 0.6090.000 与同组治疗前比较,1)P<0.05。
3 讨 论
高血压脑出血在脑血管急症属于致死率和致残率较高的疾病之一,高血压脑出血发生的主要原因为病人长期高血压,导致颅内小动脉粥样硬化,降低血管壁强韧度,局限扩张作用下,病人劳累及情绪变化等引起血压突然上升,最终导致小动脉瘤破裂,产生脑出血[8-9]。病人发生高血压脑出血后1 h~2 h达到出血高峰,当血量较少时,不会对脑神经造成压迫;若大量出血,则形成颅内血肿,且极有可能导致蛛网膜下腔出血。有研究显示,大量血肿存于脑室和继发梗阻性脑积水是病人致死的主要原因,颅内和脑室内所存在积血凝固及分解中均会释放细胞因子、凝血酶及补体复合物等多种有毒性物质,从而导致病人脑组织损伤,形成细胞毒性脑水肿,最终引起急性脑积水[10]。有研究显示,发病后1个月死亡率为35%~52%,且存活者多遗留严重后遗症如头疼、昏迷及偏瘫等,给其家庭及社会造成极大影响,并加剧其经济负担[11-12]。
高血压脑出血治疗主要是清除颅内出血,解除血块占位,降低由于出血造成明显升高的颅内压,从而阻断或减轻神经功能的继发性损伤,使脑组织血流灌注得以恢复,并减少由缺血引起的损害。临床治疗一般采用外科手术进行血肿清除,不仅有效减轻血肿块的占位,缓解颅内缺血状态,还可有效减少由血肿分解释放的各种物质,保护手术的安全性,提高病人的生存率[13]。传统治疗高血压脑出血多采用开颅血肿清除术,但由于该病的出血部位常属于较深区域,行开颅血肿清除术时要求颅面积足够深且大,这一要求导致病人暴露颅内时间延长,也使病人增加感染风险,由于操作视野较小,术者在术中可能会遗留少部分血肿,严重降低病人预后的生活质量[14]。随着神经内镜的不断发展,神经内镜微创手术已得到广大病人的认可。
采用神经内镜微创手术治疗高血压脑出血病人,术者可在内镜直视下通过直径仅为1 cm~1.5 cm骨孔以快速清除病人脑内血肿,且该手术属于微创手术,术中不需做骨瓣及辅助牵拉,术后有效降低脑组织创伤。由于微创手术免去常规手术的开关颅,有效缩短手术时间,减少术中失血量,一定程度上缓解病人由于手术创伤造成的炎性反应,对减少血肿周围出现的水肿具有有利条件。在血肿清除情况上,由于神经内镜不仅具有宽而广的视野,且可对颅内血肿腔侧面进行照明和暴露,给予术者更好的手术视野,减少难以观察的死角,从而提高效率,具有良好的血肿清除率。另一方面,由于开颅手术是在CT指导下进行,无法对血肿直视,导致血肿清除效率相对于内镜较低[15]。本研究结果显示行神经内微创手术病人在手术时间,术中出血、血肿清除率及术后水肿情况和开颅血肿清除病人比较,均明显优于开颅手术病人。
神经内微创手术和传统开颅手术比较,出血少,时间短,使病人脑组织损伤、压迫等减轻,且手术中能有效避开重要神经及大血管区域,降低手术中对其他组织造成损伤,有利于病人恢复缺血缺氧的脑组织功能,降低脑损伤,减少脑神经细胞死亡,有利于病人神经功能的有效恢复。微创手术病人术后的预后情况也显著优于开颅手术病人[16]。本研究微创手术病人预后情况安格拉斯哥预后量表评测达到Ⅴ级占48.89%,开颅手术病人仅为28.89%;微创手术病人神经功能恢复良好,在BI评分、SSS评分及MRS评分上均优于开颅手术病人。
有研究显示,IL-2具有较多的生物活性及炎症和免疫应答的功能,而IL -6可有效活化白细胞,增加内皮细胞及星形细胞黏附受体表达;TNF-α和hs-CRP可对急性期蛋白分泌进行有效刺激,增加血管内皮细胞通透性,使黏附分子与其他炎症介子表达得以诱导。以上均属于炎性因子,这些细胞因子通过星形细胞释放而形成酶,增加白细胞浸润及黏附血管内皮活性[17]。本研究中病人脑损伤之后抗原刺激免疫系统,引起免疫系统应答,病人治疗前IL-2水平均明显降低,TNF-α、IL-6及hs-CRP均明显升高,随着治疗后血块周围的水肿范围缩小,以上炎性因子也逐渐变化。微创手术病人术后IL-2水平升高且明显高于对照组,IL-6、TNF-α和hs-CRP降低且明显低于对照组,表明微创手术对机体影响相较开颅手术更小,有利于病人预后康复。
SF是一种标记蛋白,若高血压脑出血时作为神经胶质受损指标也会呈现过高情况,且释放入血后引起血清水平增高,因此可将SF作为高血压脑出血导致神经胶质受损的标志物。SP由于脑出血导致的脑缺氧及脑水肿而呈现降低趋势,随着SP下降,其他神经递代谢也会出现紊乱状况,故SP降低会加重水肿情况及升高颅内压。本研究中微创手术病人SF水平明显低于开颅手术病人,且SP水平与开颅手术病人比较,优势明显。此结果显示神经内镜微创手术有效促进受损神经胶质细胞的恢复。
综上所述,采用神经内镜微创手术治疗高血压脑出血病人疗效确切,有利于恢复神经功能,改善预后并降低病人血清炎性因子效果明显。
[1] Yu SX,Zhang QS,Yin Y,et al.Continuous monitoring of intracranial pressure for prediction of postoperative complications of hypertensive intracerebral hemorrhage[J].Eur Rev Med Pharmacol Sci,2016,20(22):4750-4755.
[2] 李芳芳,罗丹,谢鹏.高血压脑出血患者短期预后的影响因素[J].中国老年学杂志,2012,16(32):3423-3424.
[3] 张大川,王良池,赵继军,等.微创颅内血肿抽吸术对高血压脑出血患者神经功能的影响[J].重庆医学,2013,1(42):59-60.
[4] Agmazov MK,Bersnev VP,Ivanova NE,et al.Minimally invasive surgery of patients with hypertensive intracerebral bleedings[J].Vestn Khir ImII Grek,2009,168(2):78-82.
[5] 何安邦,周奋,潘德岳,等.锥颅穿刺抽吸引流血肿清除术治疗老年高血压脑出血的疗效[J].中国老年学杂志,2016,8(36):1937-1938.
[6] 张正平,李坤正,杨生龙.小骨窗显微手术治疗基底节区高血压脑出血的临床疗效[J].中国老年学杂志,2015,24(35):7116-7118.
[7] 夏金城.微创介入手术与开颅手术临床疗效比较[J].现代预防医学,2012,17(39):4614-4615;4619.
[8] 涂明,郑伟明,苏志鹏,等.小骨窗开颅手术治疗高血压脑出血74例体会[J].实用医学杂志,2012,17(28):2929-2931.
[9] 孙永,孙辉,姚凯华.早期微创颅内血肿清除术治疗高血压脑出血100例的疗效分析[J].重庆医学,2013,21(42):2534-2536.
[10] 罗民新.3种手术方式治疗高血压脑出血临床分析[J].山东医药,2010,12(50):95-97.
[11] 甘鸿川,曹楚南,张欣,等.开颅手术治疗高血压丘脑出血破入脑室的疗效[J].中国老年学杂志,2013,3(33):703-705.
[12] 何苗,陈智,熊左隽,等.微创钻孔引流治疗高血压脑出血的手术时机及疗效[J].中国老年学杂志,2013,20(33):5193-5194.
[13] 左光银,于宏伟,袁玉会,等.不同术式治疗高血压脑出血的疗效比较[J].中国医科大学学报,2012,6(41):565-567.
[14] 毛永强,曹龙兴,董军,等.神经内镜治疗高血压脑出血的疗效[J].江苏医药,2014,4(40):404-406.
[15] Wei P,You C,Jin H,et al.Correlation between serum IL-1beta levels and cerebral edema extent in a hypertensive intracerebral hemorrhage rat model[J].Neurol Res,2014,36(2):5-170.
[16] 张友三,程岗,范磊,等.高血压脑出血血肿清除率对炎性因子表达的影响[J].解放军医学杂志,2016,9(41):763-766.
[17] 李泗安,刘增良.微创钻孔引流术治疗高血压脑出血的疗效及术后NSE、NTF-α、CRP的变化[J].中国老年学杂志,2015,13(7):3597-3598.
(本文编辑薛妮)
郑州大学附属洛阳中心医院(河南洛阳 471000),E-mail:tanxiangzhi146@163.com
信息:苏睿.内镜微创手术治疗高血压脑出血的疗效及对血清炎症因子与神经功能的影响[J].中西医结合心脑血管病杂志,2017,15(14):1785-1788.
R544.1 R255.3
B
10.3969/j.issn.1672-1349.2017.14.034
1672-1349(2017)14-1785-04
2017-02-24)

