硬皮病骨密度、血清维生素D水平与皮肤纤维化的关系
徐京京 王晓非
中国医科大学附属盛京医院风湿免疫科,辽宁 沈阳 110004
硬皮病(scleroderma)又名系统性硬化症(systemic sclerosis,SSc)是一种累及皮肤和内脏的多系统受累的结缔组织病,组织纤维化是其重要的特征性表现,临床具有异质性。根据皮肤病变的程度分为两个亚型:弥漫皮肤型和局限皮肤型。研究发现SSc患者骨密度较正常人下降,这一结果可能与炎症反应、维生素D缺乏、糖皮质激素及免疫抑制剂的应用、胃肠道受累导致营养不良、心肺、关节受累导致活动量的下降等原因有关,由于我们对病生机制认识有限,上述因素又重叠发生,所以目前为止其原因尚未完全明确[1]。其中维生素D缺乏在SSc等自身免疫病相关骨代谢的研究非常热门,除与调节钙磷代谢相关外,近年来也有研究发现维生素D缺乏与免疫病的炎症状态,破骨细胞活化,血管痉挛等可能相关,而这些因素与骨密度下降均息息相关,但SSc患者维生素D缺乏的原因尚未清晰阐明。许多报道中提到SSc患者维生素D减少的原因可能与光照减少,皮肤纤维化,糖皮质激素应用相关[2],但研究中纳入的患者多数为糖皮质激素治疗后患者,对体内骨代谢、炎症反应、皮肤纤维化程度等影响较大,尚无初诊患者皮肤纤维化、维生素D水平、骨密度3者间的直接研究。本研究致力于评估尚未用药干预的初诊女性SSc患者骨密度、维生素D水平与皮肤纤维化程度在SSc不同亚群中的关系,以期为SSc患者骨密度下降找到合理的解释。
1 材料和方法
1.1 研究对象
按照2013年EULAR/ACR制定的SSc诊断标准,选择2013年6月至2016年6月我院门诊或病房初次确诊尚未应用药物治疗的女性硬皮病患者60例,年龄25~45岁,平均年龄(37.5±5.5)岁。根据SSc亚类分型,弥漫型32例,局限型28例,分类标准:弥漫型表现为面颈,躯干,四肢广泛的皮肤增厚,雷诺现象,特异性抗体Scl-70阳性,早期内脏受累,发病迅速。局限型表现为雷诺现象起病,四肢、面颈部对称性皮肤硬化,内脏受累较晚,抗着丝点抗体阳性等。排除其他疾病导致的皮肤角化、硬化。选择健康体检者20例,均为女性,年龄26~46,平均年龄(36.7±5.1)岁。各组在年龄,性别构成无差异,入组人群排除绝经后、更年期、感染、肿瘤、其他自身免疫疾病人群。
1.2 标本及资料收集
入组患者病程,临床表现,脏器受累程度,抗核抗体滴度,抗着丝点抗体,Scl-70抗体等,阳性结果判定参考同期实验室标准指标。
1.2.1骨密度测定:双能X线吸收测定法(DEXA)对腰椎(L1-L4)和双髋进行骨密度测定,T值测定结果:低于同性别峰值骨量1SD~2.5SD称为骨矿含量下降;低于同性别峰值骨量2.5SD以上称为骨质疏松;骨质疏松同时伴有一处或多处脆性骨折称为重度骨质疏松。
1.2.225(OH)D3的检测:采集入组者清晨空腹静脉血4 ml,室温放置30 min,离心取上清进行检测,此过程应用患者检查后废弃标本执行,由检验科同事协助完成,收集结果数据。维生素D缺乏:<20 ng/mL,维生素D不足:20~30 ng/mL,维生素D正常:>30 ng/mL。
1.2.3SSc皮肤病变的改良的Rodnan评分(modified rodnan skin score,mRSS):受累部位(面部;左手,右手;左手指,右手指;左上肢近端,右上肢近端;左上肢远端,右上肢远端;胸部;腹部;左下肢近端,右下肢近端;左下肢远端,右下肢远端;左足,右足);评分值(正常0分;轻微皮肤硬化1分;中度皮肤硬化2分;重度皮肤硬化3分);最大总积分51分。
所有检查系入组患者常规临床检查,本研究仅对检查结果做回顾性分析。
1.3 统计学分析
采用SPSS19.0进行描述性分析,所需计量资料采用均值±标准差,两组间比较采用独立样本t检验,25(OH)D3水平和mRSS评分之间的关系用直线相关分析并计算Pearson相关系数,P<0.05为差异有统计学意义。
2 结果
2.1 基本临床资料分析
本研究显示(表1)初诊女性SSc患者无论何种亚型,最初确诊时间平均在3年左右,多因雷诺现象,皮肤改变,关节肌肉表现就诊,其中皮肤纤维化程度在初诊两个亚型之间差异有统计学意义。弥漫或局限SSc可伴随胃肠道改变,肺间质、血管受累,但局限硬皮型患者胸闷气短症状并不显著,多数通过HRCT或肺功能或心脏超声检查发现病变。弥漫硬皮型肾脏受累较局限硬皮型显著,除肾危象外,可能导致钙磷,维生素D代谢紊乱。不同亚型硬皮病具有自身特异性抗体。
2.2 骨密度、25(OH)D3、皮肤纤维化程度之间的关系
2.2.1健康对照组、SSc组、SSc亚组骨密度的变化:SSc患者易合并骨矿含量下降。SSc组及两个亚组腰椎、双髋T值均显著低于健康对照组,其中弥漫硬皮型比局限硬皮型T值减低更明显,差异具有统计学意义(P<0.05)(表2)。
2.2.2健康对照组、SSc组及亚组25(OH)D3水平的变化:SSc组(18.38±6.63)ng/mL、弥漫硬皮型(14.89±5.45)ng/mL、局限硬皮型(22.38±5.5.58)ng/mL 的25(OH)D3水平均显著低于健康对照组(30.67±9.03)ng/mL(P<0.05),其中弥漫硬皮型患者25(OH)D3水平低于局限硬皮型患者,差异具有统计学意义(P<0.05)。
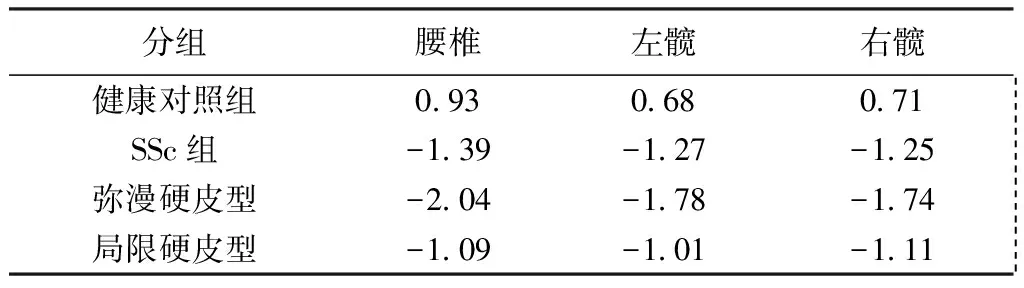
表2 健康对照组、SSc及其亚组骨密度T值的变化Table 2 The changes of bone mineral density T value in normal control group, SSc and its subgroups
2.2.3SSc组25(OH)D3水平与mRSS之间的关系:SSc组25(OH)D3水平与皮肤病变的mRSS评分成负相关(r=-0.946,P<0.05),即皮肤纤维化程度越高,维生素D水平越低,皮肤纤维化程度越低,维生素D水平高(图1)。
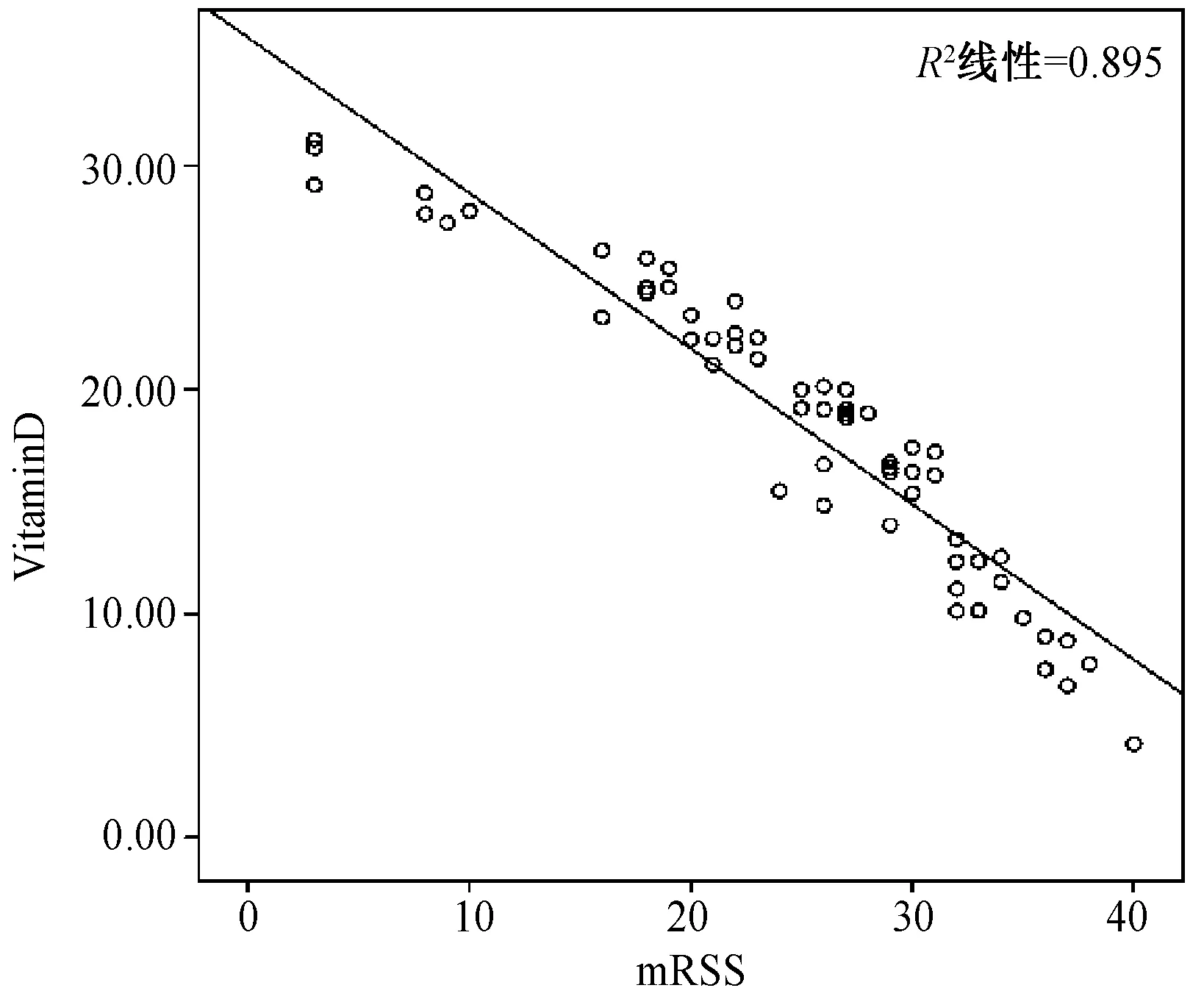
图1 SSc患者皮肤病变mRSS评分与25(OH)D3水平的相关性Fig.1 The correlation between the serum 25 (OH) D3 level and modified Rodnan Skin Score in scleroderma patients
3 讨论
来自不同国家的诸多研究报道SSc患者的骨矿含量下降,骨质疏松、骨折风险较正常人增加,尤其合并其他危险因素,比如高龄、绝经、肥胖、激素联合应用时,生活质量明显下降[3-4]。关于其原因的研究近年来集中于疾病本身的炎症作用导致骨代谢失衡,维生素D水平的缺乏,还有上述危险因素参与的作用。其中维生素D缺乏被看作是重要因素。以往研究发现SSc患者血清中维生素D水平较正常人下降,其下降程度与骨密度,健康评估指数及甲襞微血管改变具有明显相关性[5-6]。安徽省立医院的病例对照研究同样提出他们所纳入的SSc患者血清维生素D水平低于正常健康人群,其中肺间质、肺血管受累的患者维生素D缺乏较肺脏未受累患者明显,但差异无统计学意义[7]。在2013年和2015年Plos one刊登的两项绝经后SSc患者与健康体检者骨矿含量、骨折风险的研究中,受试者检测骨密度的同时,完善骨骼X线明确是否存在骨折,同时检测血甲状旁腺激素、血清钙磷镁、骨标记物、尿脱氧吡啶啉等指标,结果提示SSc患者多部位骨密度较健康对照组明显下降,骨折发生数量明显高于健康体检组,血清中骨标记物、钙磷镁、PTH的水平与骨密度的相关性两个研究中存在差异[8-9]。在这类研究中大部分入组人群是治疗过程中的SSc患者,病程较长,且未对SSc不同亚型进行相关研究与描述。笔者的实验纳入的是未经治疗的初诊患者,排除激素及免疫抑制剂应用的干扰,排除绝经或更年期激素水平的影响。研究发现去除诸多危险因素的初诊SSc患者组骨密度较同龄健康对照组仍有减低,弥漫硬皮型患者下降更加显著。而维生素D水平的测定同样显示出SSc组较健康对照组显著下降,差异具有统计学意义,且弥漫硬皮型患者的维生素D水平较局限硬皮型更低。上述结论与既往纳入治疗中或绝经后SSc患者所得到的结论一致,但通过此研究笔者推测骨矿含量的下降,维生素D的缺乏可能是SSc的自带属性,而随着治疗中激素的干预或年龄的增大或雌激素水平的改变对原有的维生素D水平、骨密度下降起到进一步刺激的作用。
笔者通过统计还发现SSc无论何种亚型,初次确诊时间在30个月左右,弥漫硬皮型患者皮肤、胃肠道、肺脏、肾脏受累时间更早,症状更加明显,而早期脏器的受累可能是弥漫硬皮型患者维生素D缺乏显著的原因,比如胃肠道受累造成的摄入及吸收不良,肾脏受累影响钙磷代谢或维生素D的转化等。研究发现SSc患者体内存在抗25羟维生素D抗体存在,以免疫球蛋白M型为主,但这项小样本研究并未发现该抗体存在与其他抗体表达、疾病活动度、器官损害之间的关系[10]。皮肤的纤维化程度是否与维生素D的缺乏具有相关性,笔者在研究中通过计算mRSS,分析发现皮肤病变的部位与程度与维生素D的水平具有显著的相关性,皮肤病变范围越广泛,程度越重,维生素D水平越低。笔者推测皮肤纤维化程度的升高,阻碍了紫外线照射,减少皮肤维生素D的合成,而维生素D的减少可能是导致初诊硬皮病患者骨矿含量下降、骨质疏松的一个重要原因。
研究发现维生素D除了维持钙稳态外,也发挥重要的免疫调节作用。比如在结缔组织病中对获得性免疫,尤其是炎症细胞分泌相关炎症因子,例如白介素、肿瘤坏死因子、干扰素γ等均可能具有重要的调节作用,维生素D的缺乏能够介导体内免疫细胞凋亡障碍,抗体过度产生,相对激活免疫反应,导致病情活动或加重[11-12]。另外在SSc患者及小鼠模型中发现纤维化部位无论肾脏、皮肤、肺脏,局部维生素D受体(vitamin D receptor,VDR)表达减低,完全敲除 VDR小鼠模型呈现明显增加的脏器纤维化程度,而应用VDR受体激动剂可降低转化生长因子-β(transforming growth factor-β,TGF-β)对成纤维细胞的刺激作用,抑制胶原释放及细胞过度分化。这一作用可能与VDR与磷酸化Smad3结合抑制其通路转化有关,也证明了VDR受体表达减少和功能受损可能导致TGF-β/Smad通路激活,促进纤维化进程[13]。但也有专家认为硬皮病的发生取决于基因、环境、感染等因素,维生素D缺乏在硬皮病免疫调节方面是否真的发挥重要作用争议很大[14]。这是因为维生素D作为免疫调节剂的病理生理学机制尚未完全明确。
综上,通过此次研究认为维生素D的缺乏是硬皮病患者本身存在骨矿含量下降,骨折风险增加非常重要的原因,而对于初治硬皮病患者广泛的皮肤病变可能是导致维生素D减低的直接原因。但实际上不同时期硬皮病患者骨密度减低的根本原因仍有许多差异,与临床表现、脏器受累程度、实验室指标之间的复杂关系需进一步研究探索。虽然维生素D水平下降在硬皮病中普遍存在,但因病情需要何时补充维生素D、补充剂量及疗效在临床中仍未达成共识,因此还需要进一步地前瞻性研究获得更多的应用证据[15]。实际上硬皮病与类风湿关节炎患者比较,二者在骨矿含量下降,骨质疏松的风险相当,所以临床上不能小觑[16]。所以笔者主张对于mRSS评分高的初诊硬皮病患者,应完善及定期监测骨密度,尽早补充维生素D,避免骨质疏松、骨折的发生。

