两种短期胰岛素强化治疗方案对初诊断2型糖尿病的疗效及经济成本比较
林潭发,陈 彦,赖菲菲,林 占,邓琳玲
(1.惠州市中心人民医院内分泌科,广东 惠州 516001;2.惠州市中心人民医院超声医学科,广东 惠州 516001)
两种短期胰岛素强化治疗方案对初诊断2型糖尿病的疗效及经济成本比较
林潭发1,陈 彦2,赖菲菲1,林 占1,邓琳玲1
(1.惠州市中心人民医院内分泌科,广东 惠州 516001;2.惠州市中心人民医院超声医学科,广东 惠州 516001)
目的 探讨长效胰岛素联合短效胰岛素每日多次胰岛素皮下注射与胰岛素泵持续皮下胰岛素输注对初诊断2型糖尿病患者短期胰岛素强化治疗的临床疗效差异,并进行经济成本比较.方法 纳入2015年1-12月在我科住院初诊断2型糖尿病患者共64例,随机分为长效胰岛素联合短效胰岛素每日多次胰岛素皮下注射(MDII)组和胰岛素泵持续皮下胰岛素输注组(CSII)各32例.治疗观察两组患者空腹及三餐后2 h平均血糖、血糖达标时所需天数、胰岛素总用量、胰岛素成本、耗材费用、低血糖发生率等.结果 与治疗前比较,两组患者空腹及三餐后2 h平均血糖均明显下降(P<0.05),但组间比较无显著差异性(P0.05);两组间血糖达标时间、血糖达标时胰岛素用量及低血糖发生率无差异(P0.05);与CSII组比较,MDII组耗材费用、血糖达标总费用少(P<0.01).结论 MDII与CSII对初诊断2型糖尿病的短期胰岛素强化治疗均有效使血糖达标,但MDII耗材费用、血糖达标总费用少,更具经济性.
2型糖尿病;短期胰岛素强化治疗;经济成本
2型糖尿病已经成为继肿瘤、心脑血管病变之后第3位严重危害人类健康的疾病,是目前世界各国关注的公众健康问题.中国流行病学调查估计患病人群超过9200万[1].糖尿病不仅给患病个体带来了肉体和精神上的损害并导致寿命的缩短,还给个人和国家带来了沉重的经济负担.国内外多项研究证实,对于血糖较高的初诊断2型糖尿病患者经早期胰岛素强化治疗,可在短期内将血糖控制于正常范围内,延缓病情的发展,甚至达到临床缓解[2].目前胰岛素强化治疗的方案有多种,每日多次胰岛素皮下注射(Multiple Daily Insulin Infusion,MDII)和胰岛素泵持续皮下胰岛素输注(Continuous Subcutaneous Insulin Infusion,CSII)均属于强化胰岛素治疗常用方法[3].本研究旨在比较MDII(甘精胰岛素联合门冬胰岛素)与CSII两种治疗方案对初诊断2型糖尿病患者的疗效及经济成本比较,为临床选择更为经济的胰岛素强化治疗方案、降低患者的治疗成本提供依据.
1 对象与方法
1.1 一般资料及入选标准
选取2015年1-12月在我院内分泌科住院初诊断的2型糖尿病患者64例,年龄在35岁~65岁之间;入选标准:2型糖尿病诊断符合1999年世界卫生组织诊断标准;且首次诊断时空腹血糖>11.1mmol/L或糖化血红蛋白>9%.排除标准:无严重心脏疾病、严重肝、肾功能损害、感染、妊娠.
1.2 方法
入组患者住院期间接受同等糖尿病教育,给予糖尿病饮食及相对固定的运动.将64例患者随机分为MDII组和CSII组,各32例.MDII组给予门冬胰岛素注射液(诺和诺德公司生产)于三餐前15 min皮下注射,联合甘精胰岛素(法国赛诺菲安万特)于每晚10 pm皮下注射;CSII组使用Minimed 712胰岛素泵(美国美敦力公司)持续皮下输注门冬胰岛素;两组胰岛素起始总剂量为0.5 U/Kg·d,其中1/2量作为甘精胰岛素/胰岛素泵基础量,另外1/2量平均分配在三餐前注射/胰岛素泵餐前大剂量.每天监测空腹血糖(fastingblood glucose,FBG)及三餐后2 h血糖(post 2 hours blood glucose,P2hG);根据FBG和P2hG水平分别调整睡前/基础量和三餐前的胰岛素用量,每2~3天调整1次,根据血糖水平每次调整的剂量为1~4U,直至血糖达标.血糖<3.9 mmol/L为低血糖;空腹血糖<5.6 mmol/L或餐后2 h血糖<7.8 mmol/L视为短期胰岛素强化治疗达标.
1.3 观察指标
比较两组患者血糖变化、血糖达标时治疗时间、胰岛素总用量、胰岛素成本、耗材费用、所需总费用及低血糖发生率;其中耗材包括注射胰岛素针头的费用、胰岛素泵的全套装置材料费、每日胰岛素泵使用费用,胰岛素成本=每人住院期间各种胰岛素的总用量×单位金额.
1.4 统计学分析
本研究采用SPSS15.0统计软件处理和统计数据.计量资料以均数±标准差(x±s)表示,计数资料比较用χ2检验,组内与组间的比较采用独立样本t检验,以P<0.05为差异具有统计意义.
2 结果
2.1 两组患者入选时临床基线资料比较
如表1所示,两组患者性别、年龄及入选时基线血糖、糖化血红蛋白比较,差异无统计学意义(P0.05).
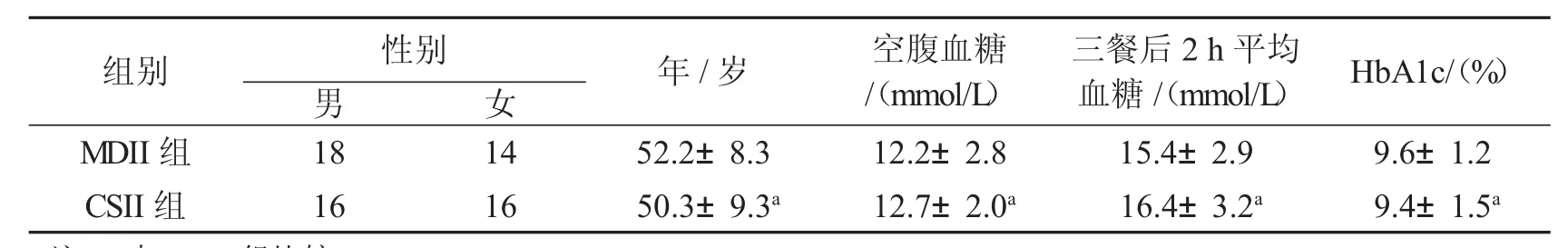
表1两组入选时基线临床资料比较
2.2 两组治疗前后血糖变化比较
如表2所示,经治疗后,MDII组及CSII组FBG及三餐后2 h平均血糖与治疗前比较均明显降低(P<0.05),但治疗后两组间空腹血糖及三餐后2 h平均血糖比较差异无统计学意义(P0.05).

表2两组治疗前后血糖变化比较
2.3 血糖达标时间及达标时胰岛素用量、经济成本比较
MDII组及CSII组血糖达标时,CSII组血糖达标时间较MDII组短,但统计学无差异(P0.05);两组间胰岛素总用量比较,差异无统计学意义(P0.05);而MDII组胰岛素成本高于CSII组(P<0.01),但MDII组总耗材费用以及血糖达标所需总费用少于CSII组,差异有统计学意义(P<0.01)(表3).
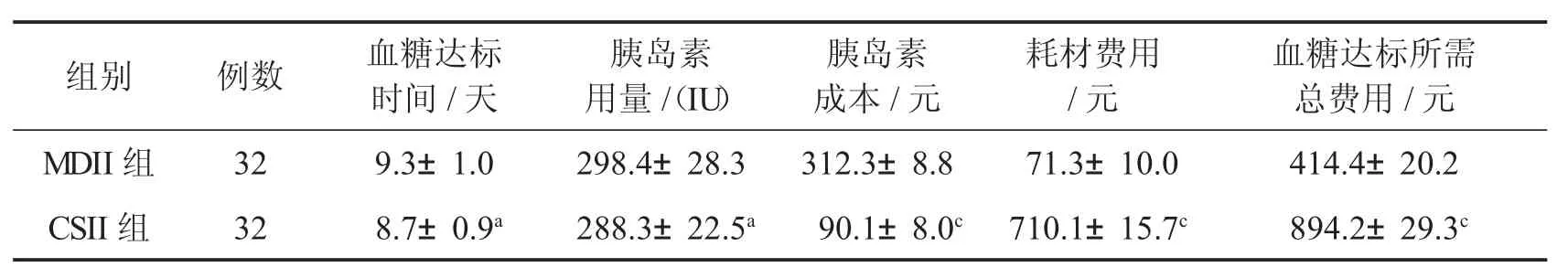
表3两组间血糖达标时达标时间、胰岛素用量及经济成本比较
2.4 两组低血糖发生率比较
在研究过程中,两组均出现低血糖事件,MDII组发生了1例,CSII组发生了2例,发生率分别为3.12%和6.25%,组间比较无统计学差异(P0.05),经进食或服用葡萄糖粉处理后症状能缓解,未发生严重低血糖事件.
3 讨论
国内外研究表明,对于初诊断2型糖尿病患者,通过短期胰岛素强化治疗可以缓解胰岛素抵抗并改善胰岛功能,甚至可在不使用口服降糖药物情况下,通过单纯的生活方式干预维持血糖在正常水平[4-5].中国2型糖尿病防治指南明确指出,对于HbA1c>9.0%或FPG>11.1 mmol/L的新诊断2型糖尿病患者可实施短期胰岛素强化治疗[4].本研究入组患者均为初诊断2型糖尿病,入院时存在高血糖状态,符合强化胰岛素治疗的标准.临床上住院患者常用胰岛素强化治疗方案包括基础-餐时多次皮下注射胰岛素以及胰岛素泵持续皮下胰岛素注射或每日2~3次预混胰岛素注射等.目前关于不同胰岛素强化治疗方案之间的疗效及经济学比较研究较少.国内的研究表明,MDII与CSII在血糖控制及糖尿病缓解率方面无明显差异[5].本研究结果同样表明,经治疗后MDII组与CSII组空腹血糖及三餐后2 h平均血糖与治疗前比较均明显降低,但治疗后两组间空腹血糖及三餐后2 h平均血糖比较差异无统计学意义.胰岛素强化治疗达标时间长短不一,但持续治疗时间在2周~3月为宜[6].本研究中,CSII组平均血糖达标时间较MDII组短(8.7± 0.9天vs.9.3±1.0天),但无统计学差异.胰岛素强化治疗有效降糖的同时将增加低血糖的发生率[7],为避免低血糖的发生,需密切监测血糖.本研究通过监测空腹及三餐后2 h评估血糖,并根据血糖调整胰岛素剂量.其中MDII组1例发生低血糖,CDII组2例发生低血糖,3例患者均无发生严重低血糖事件,经服用葡萄糖后症状缓解.因此,只要密切进行血糖监测,可减少胰岛素强化治疗发生低血糖的风险.
卫生经济学的成本包括药品价格、治疗费用、仪器损耗、实验室检测、劳动消耗等费用.本研究中,两组患者住院期间血糖监测费用、实验室检测、劳动消耗等费用相当.研究仅比较两种不同胰岛素强化治疗方式在耗材成本上及血糖达标总费用的差异性. MDII组胰岛素相关治疗耗材成本包括甘精胰岛素费用及门冬胰岛素、注射胰岛素针头费用,而CSII组的费用包括门冬胰岛素及胰岛素泵全套装置、管路费用.早期的研究显示对于1型糖尿病患者,长期使用胰岛素泵,其治疗费用较多次胰岛素皮下注射费用高[8].与传统的MDII比较,CSII的治疗费用高3.9倍,这使得CSII的广泛使用受到一定的限制[9].但也有研究显示,从住院费用来看,胰岛素泵治疗能减少住院时间,从而节省患者总费用[10].因此各研究的结论不一致.本研究表明,在血糖达标情况下,两组胰岛素总用量相当,无显著差异;MDII胰岛素费用较CSII高,但CSII总治疗费用较MDII高.
综上所述,长效胰岛素联合短效胰岛素每日多次胰岛素皮下注射与胰岛素泵持续皮下胰岛素输注对初诊断2型糖尿病患者短期胰岛素强化治疗均可使血糖有效达标,两种方案达标时间及低血糖发生率相当,但前者耗材费用、血糖达标总费用少,更具经济性.
[1]YANGW,LUJ,WENGJ,etal.Prevalenceofdiabetesamongmenandwomenin China[J].NEngl J Med,2010,362(12):2425-2426.
[2]KRAMER CK,ZINMAN B,RETNAKARAN R,et al.Short-term intensive insulin therapy in type 2 diabetes mellitus:a systematic review and meta-analysis[J].The Lancet,2013,1(1):28-34.
[3]中华医学会糖尿病学分会.新诊断2型糖尿病患者短期胰岛素强化治疗专家共识[J].中华医学杂志,2013,23(20):1524-1526.
[4]KRAMERCK,ZINMANB,CHOIH,etal.Effectofshort-termintensiveinsulintherapyonpost-challenge hyperglucagonemia in early type 2 diabetes[J].J Clin Endocrinol Metab,2015,100(8):2987-2995.
[5]WENG J,LI Y,XU W,et al.Effect of intensive insulin therapy on beta-cell function and glycaemic control in patients with newly diagnosed type 2 diabetes:amulticentrerandomised parallel-group trial[J]. Lancet,2008,371(9626):1753-1760.
[6]中华医学会糖尿病学分会.中国2型糖尿病防治指南(2013版)[J].中国糖尿病杂志,2014,22(8):2-42.
[7]阿孜古丽·艾海提,陈茜,马德林,等.胰岛素强化治疗糖尿病住院患者低血糖发生率及其危险因素分析[J].中国糖尿病杂志,2013,22(3):234-236.
[8]HAARDTMJ,SELAMJL,SLAMAG,etal.Acost-benefitcomparisonofintensivediabetes managementwith implantable pumps versus multiple subcutaneous injections in patients with type I diabetes[J]. Diabetes Care,1994,17(8):847-851.
[9]BOLLI G B,KERR D,THOMAS R,et al.Comparison of a multiple daily insulin injection regimen(basal oncedaily glargine plus mealtime lispro) and continuous subcutaneous insulin infusion(lispro)in type 1 diabetes:a randomized open parallel multicenter study[J].Diabetes Care,2009,32(7):1170-1176.
[10]陈志军,高文远,王颖,等.胰岛素泵治疗2型糖尿病的药物经济学评价[J].中国现代应用药学,2012,29(4):367-370.
Comparison of Clinical Effects and Economic Cost on Two Different Short-term Insulin Intensive Therapy on Newly Diagnosed Type 2 Diabetes Mellitus
LIN Tanfa1,CHEN Yan2,LAI Feifei1,LIN Zhan1,DENG Linling1
(1.Department of Endocrinology,Central People’s Hospital of Huizhou,Huizhou 516001,Guangdong,China; 2.Department of Ultrasound,Central People’s Hospital of Huizhou,Huizhou 516001,Guangdong,China).
ObjectiveTo compare the clinical effects and pharmacogenomics studies of multiple daily insulin infusion(MDII)or continuous subcutaneous insulin infusion(CSII)in short-term insulin intensive therapy of newly diagnosed type 2 diabetes mellitus patients.Methods64 patients of newly diagnosed type 2 diabetes mellitus who had treated in our hospital during January 2015 and December 2015 were included.They were randomly divided into MDII group(n=32)and CSII group(n=32).Observe the changes of fasting blood glucose(FBG)and post 2 hours blood glucose(P2hG)of three meals.The time and the dose of insulin needed for good glycemia control,insulin and consumable cost were compared between two groups,the frequency of hypoglycemia was recorded.ResultsSignificant differences in blood glucose in the two groups were observed in FBG and P2hG after treatment(P<0.05),but no significant differences between two groups(P>0.05).The time and the mean dose of insulin for good glycemia control,and the frequency of hypoglycemia between two groups were no significantly difference(P>0.05).The consumable cost and total cost of MDII group was less than CSII group(P<0.01).ConclusionsBoth MDII and CSII are effectively in blood controlled in short-term intensive therapy of newly diagnosed type 2 diabetes mellitus patients,but MDII is more economical than CSII.
type 2 diabetes mellitus;short-term insulin intensive therapy;economic cost
文献标志码 A
1001-4217(2017)03-0076-05
2016-12-14
林潭发(1982—),男(汉),广东惠州人,硕士,主治医师.主要研究方向:内分泌与代谢病学. E-mail:lintanfa@126.com

