稳定期慢阻肺家庭无创通气管理模式的初步研究
程克文 马佳韵 梁丽 康莹
稳定期慢阻肺家庭无创通气管理模式的初步研究
程克文1马佳韵2梁丽2康莹1
目的 探讨社区医生-患者-家属相结合的模式对稳定期慢性阻塞性肺疾病(慢阻肺)合并高碳酸血症患者使用无创通气(NIV)的影响。 方法 选择稳定期慢阻肺合并高碳酸血症患者100例(每组50例),随机分为管理组和对照组。比较两组患者NIV的使用依从性、不良反应、病情变化及因慢阻肺急性加重住院次数的不同。结果 与对照组相比,管理组NIV的使用依从率较高,而不良反应发生、CAT评分、PaCO2、治疗一年中因C O P D急性加重住院次数均较低,差异均有统计学意义 (P< 0.05)。 结论 社区医生-患者-家属相结合的模式可以显著提高稳定期慢阻肺长期家庭N I V治疗的依从性,有效地改善其病情和生活质量,并且可以减少其因慢阻肺急性加重住院的次数,值得在临床中推广。
慢性阻塞性肺疾病; 无创通气; 高碳酸血症
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,慢阻肺)是严重影响人类健康的疾病之一,预计2020 年将成为全球死因第四[1]。 重度慢阻肺患者往往会伴有高碳酸血症,需要反复及昂贵的医疗干预,预后较差,与健康相关的生活质量较低[2]。无创通气(non-invasive ventilation, NIV)技术用于慢阻肺急性加重所致急性呼吸衰竭的治疗得到了广泛的研究,大量随机对照研究显示NIV可改善慢阻肺急性加重患者的血气结果,降低插管率、病死率,减少住院时间和住院费用[3-5]。然而,关于长期NIV治疗在稳定期慢阻肺合并高碳酸血症患者中的疗效,国内外的报道具有较多的争议。国内NIV治疗虽在临床经过十几年应用,积累了一些经验,但进入家庭治疗仍处于初级阶段,稳定期慢阻肺合并高碳酸血症患者家庭NIV治疗目前国内相关资料甚少。本研究旨在探讨社区医生-患者-家属相结合的模式对稳定期慢阻肺合并高碳酸血症患者家庭NIV的使用依从性、不良反应、病情变化及因慢阻肺急性加重住院次数等方面的影响。
资料与方法
一、临床资料
选择2013年7月-2015年6月于上海市部分区县二级、三级医院诊治的稳定期慢阻肺合并高碳酸血症患者100例。研究对象均符合中华医学会呼吸分会制定的《 慢性阻塞性肺疾病诊疗指南》(以下简称《 指南》) 诊断标准[1],动脉血气分析(未吸氧状态下)满足:动脉氧分压(PaO2)< 60 mmHg、动脉二氧化碳分压(PaCO2)> 50 mmHg 。排除充血性心力衰竭、严重支气管哮喘、支气管扩张、间质性肺疾病、肺癌等其他疾病导致的肺功能及血气异常患者[6]。应用NIV的排除标准包括:①不能耐受;② 面部手术创伤或畸形无法满意佩戴鼻 (面) 罩;③严重的肺大疱;④有严重高血压、心力衰竭、青光眼、急性心肌梗死、神经肌肉病变及胸廓畸形等疾病;⑤幽闭恐惧症患者。
将研究对象随机分为NIV社区管理模式组和对照组,即管理组和对照组,各50例。其中,管理组男 32 例, 女18 例;平均年龄 (63.54±9.51) 岁;对照组男33 例,女 17 例;平均年龄 (66.66±9.94) 岁;两组患者在年龄,性别,病程 、肺功能和疾病严重程度等基础资料方面均无统计学意义 (均P>0.05) 。
二、方法
1 治疗方法:所有患者均接受稳定期常规用药、适当氧疗、康复锻炼等。长期家庭氧疗的指征参照《指南》。在常规治疗的基础上进行家庭NIV治疗。选择双水平气道正压通气(BiPAP),选用S/T模式,根据患者住院期间无创呼吸机参数及病情调整通气压力,吸气压力(IPAP) 12-20 cmH2O,呼气压力(EPAP) 4-6cmH2O 。
2 社区NIV管理模式和方法:对对照组给予常规健康指导及宣教。对管理组,结合社区卫生服务中心家庭医生工作制度的优势,采用社区医生-患者-家属相结合的模式来管理患者NIV的使用,每位患者督导时间至少1年。每周通过电话或网络督导患者 1 次,了解患者应用 NIV的依从情况,反复多次对其疾病及呼吸机应用的相关知识进行宣教,指导其并发症的预防与处理,随时给予心理疏导及支持。每月上门家庭督导 1 次,观察患者应用 NIV的情况,指导其有效配合呼吸机治疗,及时根据病情调整呼吸机参数及使用时间,协助仪器的维护和消毒,根据患者治疗中出现的问题相应指导,使患者能在家中实现长期、有效、个体化的NIV治疗。
3 观察指标:① NIV使用依从性、出现的不良事件(如面部压伤、腹胀等并发症、仪器损坏等);② NIV治疗一年前后慢阻肺评估测试(COPD Assessment Test,CAT)和动脉血气分析的变化;③ NIV治疗一年中出现因慢阻肺急性加重住院次数。

结 果
一、NIV使用情况
管理组应用呼吸机7.74±3.21小时/日,对照组应用呼吸机5.98±2.60小时/日,差异具有统计学意义(P<0.05)。观察两组患者对NIV治疗的依从率,根据 Janssens JP 的研究,以年内每天应用呼吸机<3.5 小 时为依从性差[7]。 管理组对无创通气治疗的依从率高于对照组,而无创通气治疗时发生不良反应(如咽干、胃肠胀气、面部压伤、腹胀等并发症、仪器损坏等)率低于对照组,差异有统计学意义,P<0.05,(见表1)。

表1 两组患者对NIV治疗的依从率及不良反应发生率比较
二、NIV治疗一年前后病情变化
分别于应用NIV治疗前及一年后对两组患者记录CAT评分、采集动脉血气分析,其中血气分析于停止吸氧和无创辅助通气一小时后采集 。结果显示:管理组和对照NIV治疗前的CAT评分、血气指标差异无统计学意义(P>0.05)。而NIV治疗一年后,管理组CAT评分低于对照组、PaCO2低于对照组,差异有统计学意义(P<0.05)。PaO2与对照组比较无统计学意义(P>0.05)。
三、两组NIV治疗一年中因慢阻肺急性加重住院次数比较。
NIV治疗一年中,管理组因慢阻肺急性加重住院次数为(1.0±0.4)次,对照组因慢阻肺急性加重住院次数为(2.1±0.3)次。管理组显著低于对照组,差异具有统计学意义(P< 0.05)。
讨 论
随着人口老龄化,慢阻肺发病率逐年增加,同时随着家庭经济条件的不断改善和医疗保障的日益完善,NIV已作为重度稳定期慢阻肺伴高碳酸血症治疗的一种重要手段,在我国特别是上海市经济发达地区应用日益增多。因此做好家庭NIV管理模式至关重要。
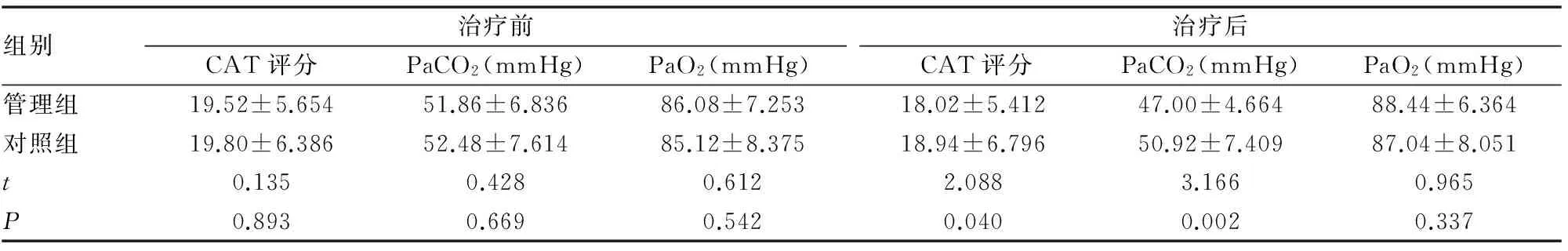
表2 两组NIV治疗一年前后CAT评分和动脉血气分析的变化
NIV对稳定期慢阻肺患者的疗效与治疗的依从性密切相关。然而,由于患者对于慢阻肺疾病本身或者NIV缺乏全面的了解,导致患者的依从性较差,疗效受限。我们的研究发现,社区医生-患者-家属相结合的模式来管理患者NIV的使用,可以不断强化患者对疾病和呼吸机正确认识,及时处理治疗中出现的心理、生理问题,有效减少不良反应(如咽干、胃肠胀气、面部压伤、腹胀等并发症、仪器损坏等)的发生,提高患者治疗的依从性。
定期随访以及医患之间面对面的交流是影响患者对长期家庭治疗依从性的主要因素,一个设计精良的家庭治疗方案可以显著提高患者治疗的顺应性和适应性[8]。社区医生-患者-家属相结合的模式能够发挥社区医生的特色,使患者和家属在离开医院的环境中仍然能够得到与住院相似的教育和指导,也激发了家属的参与意识,为长期NIV家庭治疗提供有力保障。
CAT评分可以对慢阻肺患者的健康状况进行简便、可靠的评价,包含了症状、活动能力等其他各方面信息。该问卷操作程序简单,对患者的文化层次及理解能力要求不高,耗时短,适合于病人日常使用,监测自己的疾病状态及治疗疗效[9]。本研究结果显示,NIV治疗一年后,管理组CAT评分低于对照组,说明管理组患者症状和生活质量的改善明显优于对照组。国外研究报道,PaCO2的下降与无创通气治疗的顺应性有关,即与每晚NIV使用时间长短有关,每晚使用无创通气治疗5小时以下的患者PaCO2下降幅度明显低于每晚使用5小时以上的患者[2]。我们的研究结果发现,NIV治疗一年后,管理组CAT评分低于对照组、PaCO2低于对照组,差异有统计学意义(P<0.05)。通过定期进行CAT评分、动脉血气分析检查,监测使用无创机械通气的疗效。然而管理组PaO2与对照组比较,无统计学意义(P>0.05),提示NIV治疗在家庭康复治疗时对改善缺氧作用有限。管理组症状改善及PaCO2纠正疗效明显高于对照组,主要原因可能主要由于其依从性强,每晚使用NIV时间长于对照组。当然,其他原因可能还有:社区医生-患者-家属相结合的模式使家庭无创呼吸机应用更加个体化;在患者气道阻力发生变化时,可依据病情调节呼吸机参数能使呼吸机更适合患者的呼吸生理特点,从而达到更好的治疗效果。此外,国外也有研究报道,NIV压力越高,PaCO2下降越明显,高强度无创通气可以更有效地通过改善气体交换、肺功能、运动耐量及健康相关的生活质量而促进伴有高碳酸血症稳定期慢阻肺患者肺功能的恢复[10]。吸气圧力超过18 cmH2O,治疗的依从性会更好,基础的PaCO2水平越高,治疗后PaCO2下降越明显[1]。而我们的研究尚未对不同NIV压力对疗效的影响进行研究,这是我们的不足之处。
在我国, NIV治疗之所以未能得到广泛接受,医疗费用是主要原因之一。事实上,一些研究发现家庭无创通气联合氧疗治疗重度稳定期慢阻肺,并不比单纯使用家庭氧疗医疗费用高[11]。我们的研究也发现,在NIV治疗一年中,管理组出现慢阻肺急性加重住院次数明显低于对照组。虽然购买无创呼吸机费用比较昂贵,但从长远效益来看,这种管理模式可以减少因慢阻肺急性加重住院的次数,从而减少慢阻肺总体医疗费用。
总之,社区医生-患者-家属相结合的管理模式可以显著提高稳定期慢阻肺合并高碳酸血症长期家庭NIV治疗的依从性,更有效地改善其病情和生活质量,并且可以减少其因慢阻肺急性加重住院的次数,降低慢阻肺总体医疗费用,值得在临床进一步推广和应用。
[1] 中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2013 年修订版)[J].中华结核和呼吸病杂志,2013,36(4):255-264.
[2] Struik FM,Lacasse Y,Goldstein RS,et al.Nocturnal noninvasive positive pressure ventilation in stable COPD: A systematic review and individual patient data meta-analysis[J].Respir Med,2014,108(2):329-337.
[3] Galli JA,Krahnke JS,James Mamary A,et al.Home non-invasive ventilation use following acute hypercapnic respiratory failure in COPD[J].Respir Med,2014,108(5):722-728.
[4] Paone G,Conti V,Biondi-Zoccai G,et al.Long-Term Home Noninvasive Mechanical Ventilation Increases Systemic Inflammatory Response in Chronic Obstructive Pulmonary Disease: A Prospective Observational Study[J].Mediators Inflamm,2014:503145.
[5] K?hnlein T,Windisch W,K?hler D,et al.Non-invasive positive pressure ventilation for the treatment of severe stable chronic obstructive pulmonary disease. A prospective, multicentre, randomised, controlled clinical trial[J].Lancet Respir Med,2014,2(9):698-705.
[6] 范敏娟,赵国厚,沈雯,等.长期家庭无创正压通气治疗重度慢性阻塞性肺疾病稳定期的疗效观察[J].医学信息(中旬刊),2011,24(4):1255-1256.
[7] Janssens JP,Derivaz S,Breitenstein E,et al.Changing patterns in long-term noninvasive ventilation: a 7-year prospective study in the Geneva Lake area[J].Chest,2003,123(1):67-79.
[8] Ulger AF,Poyraz B,Gulec Balbay E,et al.Our experience of 200 patients: usage and maintenance of long-term oxygen therapy and non-invasive ventilation devices at home[J].Int J Clin Exp Med,2014,7(1):170-176.
[9] 冷敏,李军鹏,鞠贞会,等.33例COPD家庭无创正压通气患者的社区管理体会[J].社区医学杂志,2012,10(20):28-29.
[10] Duiverman ML,Wempe JB,Bladder G,et al.Two-year home-based nocturnal noninvasive ventilation added to rehabilitation in chronic obstructive pulmonary disease patients: a randomized controlled trial[J].Respir Res,2011,12:112-122.
[11] Clini EM,Magni G,Crisafulli E,et al.Home Non-Invasive Mechanical Ventilation and Long-Term Oxygen Therapy in Stable Hypercapnic Chronic Obstructive Pulmonary Disease Patients: Comparison of Costs[J].Respiration,2009,77(1):44-50.
A preliminary study on the management mode of family noninvasive mechanical ventilation for stable COPD
CHENG Ke-wen, MA Jia-yun, LIANG Li, TANG Ying.
Department of Respiratory Medicine, Renhe Hospital of Baoshan District of Shanghai, Shanghai 200431, China
Objective To investigate the effect of community doctors-patients-families combined model on non-invasive ventilation (NIV) for COPD patients complicated with hypercapnia. Methods 100 stable COPD patients complicated with hypercapnia were randomly divided into the management group and the control group, 50 cases in each group. The compliance or the adverse reactions of NIV, the change of illness and the number of hospitalizations due to acute exacerbations of COPD were compared between the two groups. Results Compared with the control group, the compliance of NIV was higher, the adverse reactions, CAT scores, PaCO2, and the number of hospitalizations due to acute exacerbations of COPD during one year were lower in the management group. The difference was statistically significant (P<0. 05). Conclusion The community doctors-patients-families combined model can significantly improve the compliance of long-term family NIV therapy for stable chronic COPD complicated with hypercapnia, improve the conditions and quality of life, and reduce the number of hospitalizations due to acute exacerbations of COPD, which is worthy of promotion in clinic.
chronic obstructive pulmonary disease; non-invasive ventilation; hypercapnia
10.3969/j.issn.1009-6663.2017.08.003
上海市宝山区科委研究项目(12-E-32)
1. 200431 上海,上海市宝山区仁和医院呼吸科 2. 201999 上海,上海市第九人民医院北院呼吸科
马佳韵,E-mail:jiayunma@163.com
2017-03-21]

