康复护理干预对骨科全髋关节置换术患者康复效果及自理功能的影响
丁洁
[摘要]目的:观察康复护理干预对骨科全髋关节置换术患者康复效果以及自理功能的影响。方法:选择本院2014年9月至2016年12月收治的行髋关节置换术治疗的患者96例,随机分为对照组和康复组,每组48例,对照组实施常规的术后护理措施,康复组在对照组基础上采取康复护理干预措施,比较两组术后1个月Harris评分以及治疗前后Barthel指数。结果:康复组Harris评分优良率明显高于对照组(87.50%vs 72.92%),差异有统计学意义(P<0.05)。治疗后,两组患者的Barthel指数均明显的提高(P<0.05);康复组治疗后Barthel指数显著高于对照组(P<0.05)。结论:康复护理干预措施可以显著改善全髋关节置换术患者Harris评分,提高患者生活自理能力。
[关键词]康复护理干预;髋关节置换术;康复效果;自理能力
人工全髋关节置换术(THA)是临床上常用的治疗髋关节疾病的手术方法,可以有效的解除患者关节的疼痛,保持关节稳定性及活动度,可以重建髋关节的功能、纠正畸形。由于全髋关节置换术的操作较为复杂,手术时间长,对患者的创伤较大,严重影响了患者术后关节功能的恢复以及生活自理能力。本院对48例髋关节置换术后患者实施了康复护理干预措施,观察其对患者术后康复效果以及生活自理能力的影响,现报告如下。
1资料与方法
1.1一般资料
选择本院2014年9月至2016年12月收治的行髋关节置换术治疗的患者96例,隨机分为对照组和康复组,每组48例。其中,康复组男25例,女23例,年龄38~74岁,平均年龄(58.6±10.3)岁;股骨头坏死34例,骨关节炎14例。对照组男27例,女21例,年龄36~72岁,平均年龄(58.2±9.8)岁;股骨头坏死32例,骨关节炎16例。两组患者的性别、年龄以及原发疾病等方面均无显著性差异(P>0.05),具有可比性。
1.2方法
对照组实施常规的术后护理措施,包括基础护理、预防并发症、健康宣教等。康复组在对照组基础上采取康复护理干预措施,主要措施包括:1)术后当天。待患者术后意识清醒后,生命体征恢复正常,指导患者深呼吸,勤翻身,以减轻术后肺部感染、压疮并发症的发生。2)术后第2d。指导患者进行床上的被动活动,包括轻微旋转踝部,按摩股四头肌以及臀大肌等部位,以防术后下肢深静脉血栓的发生。将床头抬高,进行吃饭、梳头等基本生活能力练习。3)术后3~7d。主要进行腓肠肌、股四头肌以及臀部肌肉的训练,避免肌肉萎缩,促进肌力的恢复。当患者坐起后无头晕等不适时,可以指导其拄拐站立,也可以在护理人员或家属的扶持下沿床边行走,根据患者的具体情况逐渐增加行走的步数和时间,注意患肢不可负重,保持外伸展30°。4)术后1~2周。鼓励患者拄双拐下地行走,练习穿衣、如厕等。患者出院前指导其居家进行正确的锻炼,不宜久坐,也不宜过度锻炼。身体许可的情况下,可以弃拐站立,对腿部肌肉进行按摩,做屈膝、站立以及上下床等主动运动。
1.3观察指标
1)康复效果。在治疗后1个月采用Harris评分标准评价两组患者的康复效果。主要包括疼痛、功能、关节活动度以及畸形等4个方面,满分为100分,≥90分为优,80~89分为良,70~79分为可,<70分为差。2)生活自理能力。在干预前后采用Barthel指数进行评价,满分为100分,≥60分为生活基本自理;40~60分为中度生活自理障碍;20~40分为重度功能障碍;%20分为自理完全障碍。
1.4统计学处理
研究数据均采用SPSS 17.0软件进行分析,计数资料采用x2检验,计量资料采用t检验,当P<0.05,为差异有统计学意义。
2结果
2.1两组术后1个月Harris评分比较
如表1所示,康复组Harris评分优良率明显高于对照组(87.50%vs 72.92%),差异有统计学意义(P<0.05)。
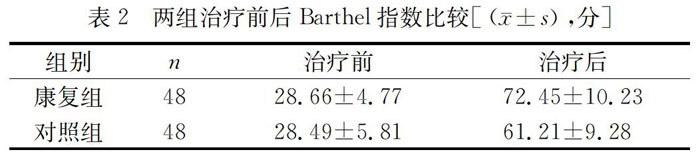
2.2两组治疗前后Barthel指数比较
如表2所示,治疗后,两组患者的Barthel指数均明显的提高(P<0.05);康复组治疗后Barthel指数显著高于对照组(P<0.05)。
3讨论
髋关节置换术虽然可以有效的治疗股骨疾病,改善患者疼痛、关节功能,但是手术也对患者造成了一定的损伤,如果术后不及时进行康复治疗,则使得手术效果、关节功能受到严重的影响,降低了患者的生活自理能力。康复护理是在术后根据患者的实际情况实施的以促进患者术后恢复的措施,可以有效的减少术后并发症的发生,减轻患者的痛苦,提高手术效果。本次研究结果显示,康复组Harris评分优良率以及Barthel指数均显著提高(P<0.05)。综上所述,康复护理干预措施可以显著改善全髋关节置换术患者Har-ris评分,提高患者生活自理能力。