2型糖尿病对原发性高血压患者血压昼夜节律及早期肾功能的影响
欧阳征鹏,何远明,宋俊梅
1.四川省人民医院 心功能科(成都 610000);2.四川省人民医院资阳医院 功能科(资阳 641300)
·论著·
2型糖尿病对原发性高血压患者血压昼夜节律及早期肾功能的影响
欧阳征鹏1,何远明2,宋俊梅1
1.四川省人民医院 心功能科(成都 610000);2.四川省人民医院资阳医院 功能科(资阳 641300)
目的 研究单纯原发性高血压及原发性高血压合并2型糖尿病对患者血压昼夜节律及早期肾功能的影响。方法 选取高血压病患者150例,按是否合并2型糖尿病,分为对照组和2型糖尿病组,每组75例。治疗后通过比较两组血压、血压变异性(采用血压标准差表示)及NGAL和KIM-1水平,以有急性肾功能损伤(acute kidney iniury,AKI)为因变量,进行Logistic回归分析。结果 2型糖尿病组首诊3月后24 h收缩压和舒张压、夜间收缩压和舒张压、白昼收缩压、非杓型节律的比例、24 h收缩压标准差、24 h收缩压和舒张压变异系数、KIM-1浓度及AKI比例高于对照组(P<0.05),夜间收缩压和夜间舒张压下降百分率较对照组降低(P<0.05)。Logistic回归分析显示,夜间舒张压下降率是AKI保护因素(OR=0.834),糖尿病是AKI的危险因素(OR=3.237)。结论 糖尿病能明显增强高血压患者的血压昼夜节律的异常改变,是高血压患者发生AKI的独立危险因素,夜间舒张压下降率是AKI保护因素。
2型糖尿病;原发性高血压;血压昼夜节律;急性肾功能损伤
原发性高血压是发达国家人群中最常见的慢性疾病之一,并成为发展中国家的一个主要卫生问题[1]。随着对原发性高血压病研究的深入及患者对血压控制要求的不断提升,医务人员不再满足于将收缩压和舒张压水平控制在正常范围内,血压昼夜节律的改变日益受到关注,其与靶器官损害的相关性越来越受到重视[2]。Ommen等[3]研究发现,夜间高血压会加快肾脏疾病的临床进展。此外,临床研究[4]显示,原发性高血压患者常常罹患有2型糖尿病,两者的合并发生可造成患者的血压及血糖控制更加困难,进一步加重对多个重要靶器官损害。研究[5-6]显示,原发性高血压和2型糖尿病均是肾脏功能受损的重要危险因素,这两种疾病极大增加了肾脏功能受损的概率和程度。对于原发性高血压和2型糖尿病患者,及早发现肾脏功能受损并给予有效治疗可有效延缓或减少肾脏功能障碍发生[7]。然而令人遗憾的是,两者对肾脏的损害缺乏特异性临床症状,易被忽视,致使最终发展为终末期肾病。目前临床上常用的检测指标如血肌酐、血浆尿素氮等均不能早期反应患者的肾功能损害,对于原发性高血压及高血压合并2型糖尿病患者肾功能的保护均存在明显不足[8]。近年来,一些对早期诊断肾功能有帮助的分子标志物逐渐被发现,如中性粒细胞明胶酶相关脂质运载蛋白(neutrophil gelatinase-associated lipocalin,NGAL)、肾损伤分子-1(kidney injury molecule-1,KIM-1)[9-10]。对此,本研究通过监测及分析单纯原发性高血压及高血压合并2型糖尿病患者血压昼夜节律及肾功能损伤标志物的表达变化,探讨2型糖尿病对原发性高血压患者血压昼夜节律及早期肾功能的影响。
1 资料与方法
1.1 临床资料
选择四川省人民医院2015年1月至2017年3月住院及门诊高血压病患者150例,按照是否同时合并发生2型糖尿病分成对照组及2型糖尿病组。对照组纳入标准: 1)首次诊断为高血压;以2010年版《中国高血压防治指南》为诊断标准,即非同日3次测量血压,收缩压 140 mm Hg或舒张压90 mm Hg;2)作息规律,白天活动,夜间休息;3) 有能力自愿参加本研究。排除标准: 1)进行过抗高血压药物治疗;2)继发性高血压和1型糖尿病;3)进行过饮食控制及降糖药物治疗;4)心脑血管疾病,比如房颤、脑卒中等;5)不能耐受动态血压监测者;6)孕妇。共75例患者纳入对照组,其中男40例,女35例。在对照组纳入排除标准的基础上,选择同时符合2010年版《中国2型糖尿病防治指南》糖尿病诊断标准(糖尿病症状加随机血糖≥11.1 mmol/L;空腹血糖≥7.0 mmol/L;葡萄糖负荷后2 h 血糖≥11.1 mmol/L)的患者75例为2型糖尿病组:男34例,女41例。两组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05) (表1)。本研究经四川省人民医院伦理研究会批准,患者及家属均知情同意。

表1 患者一般情况(n=75)
注:ACEI=血管紧张素转化酶抑制剂,ARB=血管紧张素2受体阻滞剂,CCB=钙离子拮抗药
1.2 动态血压监测
采用动态血压监护仪(美国太空公司,型号90217)监测病人24 h动态血压,日间(8∶00至20∶00)设置为15 min监测一次,夜间(20∶00至次日8∶00)设置为30 min监测一次。告知每名入选病人记录晚上睡觉时间和早晨起床时间。监护仪能最终成功记录血压值大于48次,且起床前后2 h最少分别成功记录2次以上血压值方可最终纳入研究。血压检测:1)记录患者首诊时及首诊3月后平均血压:包括24 h平均收缩压和舒张压、白天和夜间平均收缩压和舒张压;2)记录患者首诊3月后血压昼夜节律:以夜间血压下降百分率表示。夜间血压下降百分率=(白天血压-夜间血压)/白天血压×100%。定义夜间血压下降百分率10%~20%为杓型血压,下降百分率<10%为非杓型血压,正常血压节律为杓型血压;3)记录患者首诊3月后血压变异性:以动态血压监测所得24 h血压均值的标准差及变异系数作为该时段的血压变异性参数[11]。变异系数=各时段动态血压的标准差/动态血压的平均值,包括24 h收缩压变异系数(SVC)及24 h舒张压变异系数(DVC)。
1.3 肾功能生物学标志物的检测
收集患者首诊当天及首诊3月后清洁中段尿10 mL。使用酶联免疫吸附法检测患者尿中NGAL及KIM-1水平。急性肾功能损伤(acute kidney injury,AKI):联合检测上述指标,两者皆超过正常值上限认定为AKI[12-13]。
1.4 统计学方法

2 结果
2.1 两组间治疗前后平均血压变化比较
两组首诊3月后较首诊时各血压指标均有好转,差异有统计学意义(P<0.05)。两组间首诊3月后24 h收缩压和舒张压、夜间收缩压和舒张压、白昼收缩压差异均有统计学意义(P<0.05)(表2)。
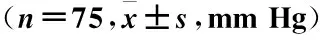
表2 两组间治疗前后平均血压变化比较
注:与本组首诊时比较,aP<0.05;与对照组同时间点相比较,bP<0.05
2.2 两组间首诊3月后血压昼夜节律和血压变异性比较
2型糖尿病组首诊3月后夜间收缩压和舒张压下降百分率均较对照组降低(P<0.05),且非杓型节律的比例、24 h收缩压标准差及24 h收缩压和舒张压变异系数均较对照组增加(P<0.05)(表3)。
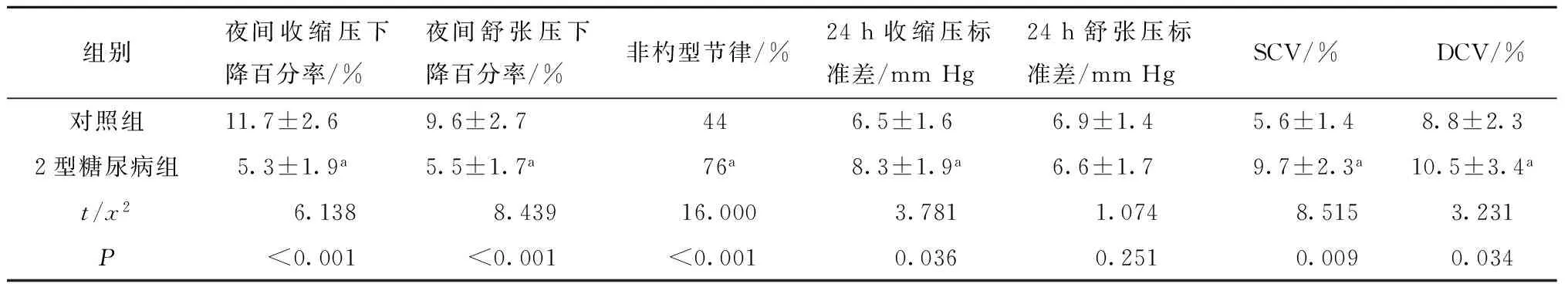
表3 两组间首诊3月后血压昼夜节律和血压变异性的比较(n=75)
注:与对照组相比较,aP<0.05
2.3 两组间首诊3月后肾功能指标比较
2型糖尿病组首诊3月后尿液中KIM-1浓度及AKI比例较对照组增加(P<0.05)(表4)。

表4 两组间首诊3月后肾功能指标比较(n=75)
注:与对照组相比较,aP<0.05
2.4 AKI与相关指标的Logistic回归分析
以研究对象有无AKI为应变量,以24 h平均收缩压和舒张压、白天和夜间平均收缩压和舒张压、夜间血压下降百分率、24 h血压均值的标准差及变异系数、是否发生2型糖尿病为自变量,进行Logistic回归分析,结果显示,夜间舒张压下降率是AKI的保护因素(OR=0.834),糖尿病是AKI的危险因素(OR=3.237),其余因素与AKI无关(表5)。

表5 高血压患者AKI危险因素的 Logistic回归分析
3 讨论
近年来,2型糖尿病发病率逐年上升,而2型糖尿病患者合并原发性高血压的患病率高达34. 2%,糖尿病、高血压早已证实为心脑血管疾病的独立危险因素[14]。生理情况下,成人的血压昼夜节律与自主神经功能的昼夜节律变化一致。2型糖尿病患者多存在自主神经功能紊乱,表现为迷走神经张力降低,交感神经张力升高,血压变异性增大。本研究结果显示,原发性高血压患者合并2型糖尿病能够明显增加非杓型血压的发生率,患者的24 h收缩压和舒张压变异系数相较于单纯原发性高血压患者明显增大,这一结果与之前的研究[15]相符,提示2型糖尿病患者的血压昼夜节律改变能够相较于血压负荷独立存在。
相关研究[16-17]表明,血压昼夜节律紊乱及2型糖尿病均与靶器官损害密切相关。血压昼夜节律紊乱可加快肾脏疾病的进程,而长期高血糖导致的肾脏微循环障碍会加重肾小管损害[3, 18]。原发性高血压患者肾功能损害又会加重患者心脏自主神经功能调节紊乱,两者互为因果。因此,加强这些患者血压昼夜节律及肾功能的监控,分析影响肾功能的因素,可能是减少肾功能损伤的有效手段之一。以往基于单一的、以肌酐为标准的AKI诊断准确率低,可能会延误最佳治疗时机,尚不能满足肾损伤早期诊断的要求[19]。因此,越来越多的专家学者研究探讨AKI新的生物学标记物,以便早期发现和诊断AKI。NGAL是脂质运载蛋白家族的成员,分子量为25 kDa,正常人肾脏组织呈低表达状态,新近的研究[20]表明,NGAL预测各种不同疾病相关的肾损伤均具有较好的敏感度和特异性。KIM-1是一种1型跨膜糖蛋白分子,分子量为104 kDa,正常肾脏组织表达很低,当肾脏缺血或受到损伤时,近端肾小管上皮细胞可过度表达KIM-1,并释放入尿液而被检测到[21]。值得注意的是,当前单个生物标志物的敏感性及特异性均存在一定缺陷,发现早期AKI一般不会超过70%~75%,从而限制了常规应用[22]。张亚兵[13]研究发现,尿液NGAL和KIM-1联合检测在急、慢性肾损伤中均具有良好的诊断价值,两者联合的曲线下面积为0.934。参照此研究,本研究将尿液NGAL和KIM-1均为阳性者作为AKI的诊断标准,进行Logistic回归分析发现,2型糖尿病是AKI发生的独立危险因素,夜间舒张压下降率是AKI的保护因素,这一结果也提示我们恢复患者血压昼夜节律的重要性,且增强对原发性高血压合并2型糖尿病患者的肾功能相关生物标记物的监测,早期进行对症处理是预防肾功能损伤的手段之一。
综上所述,2型糖尿病能够明显增强高血压患者的血压昼夜节律的异常改变,是AKI发生的独立危险因素。加强NGAL和KIM-1的联合检测,控制夜间舒张压下降率是改善患者AKI发生发展的重要手段。
[1]卫政. 血压昼夜节律变化及血浆同型半胱氨酸对高血压早期肾损害的相关性研究[D]. 太原:山西医科大学, 2015:5-36.
[2] 于秀珍, 张艳敏, 刘永. 老年高血压病患者血压昼夜节律与MCP-1、sICAM-1和Hcy的相关性[J]. 心脏杂志, 2016, 28(5): 562-564.
[3] Ommen E S, Lipkowitz M S. The role of ambulatory BP monitoring in clinical care[J]. Geriatrics, 2007, 62(8): 11-14.
[4] Oh J Y, Allison M A, Barrett-Connor E. Different impacts of hypertension and diabetes mellitus on all-cause and cardiovascular mortality in community-dwelling older adults: the Rancho Bernardo Study[J]. J Hypertens, 2017, 35(1): 55-62.
[5] De Cosmo S, Viazzi F, Piscitelli P,etal. Blood pressure status and the incidence of diabetic kidney disease in patients with hypertension and type 2 diabetes[J]. J Hypertens, 2016, 34(10): 2090-2098.
[6] Polónia J, Carvalho D, Nazaré J,etal. Renal and cardiovascular risk predictive value of two different microalbuminuria screening methods in patients with hypertension with/without diabetes in Portugal[J]. J Hum Hypertens, 2016, 30(11): 726-730.
[7] Hara H, Kougami K, Shimokawa K,etal. The prevalence and risk factors of microalbuminuria in hypertensive patients under current medical treatment[J]. Intern Med, 2014, 53(12): 1275-1281.
[8] 尚华辉. 梗阻性肾病生物学评价指标的研究进展[J]. 国际泌尿系统杂志, 2016, 36(1): 153-157.
[10] Luo Q H, Chen M L, Chen Z L,etal. Evaluation of KIM-1 and NGAL as Early Indicators for Assessment of Gentamycin-Induced Nephrotoxicity In Vivo and In Vitro[J]. Kidney Blood Press Res, 2016, 41(6): 911-918.
[11] Rothwell P M, Howard S C, Dolan E,etal. Prognostic significance of visit-to-visit variability, maximum systolic blood pressure, and episodic hypertension[J]. The Lancet, 2010, 375(9718): 895-905.
[12] 李立斌, 严静. 急性肾损伤的早期诊治:路在何方[J]. 中华危重病急救医学, 2014, 26(4): 209-211.
[13] 张亚兵. 尿液NGAL和KIM-1联合检测在急、慢性肾损伤中的诊断价值[D].江苏苏州:苏州大学, 2014:4-31.
[14] 中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2013年版)[J]. 中华内分泌代谢杂志, 2014, 30(10): 893-942.
[15] 李婷, 段姗姗, 匡剑韧, 等. 2型糖尿病合并高血压患者血压昼夜节律及变异性与颈动脉硬化的相关性分析[J]. 第三军医大学学报, 2016, 38(9): 1015-1020.
[16] 任惠珠, 杨菊红, 单春艳, 等. 2型糖尿病患者肾小管功能受损与动态血压节律的关系[J]. 中华糖尿病杂志, 2016, 8(8): 478-482.
[17] 黄琪, 刘筱, 翟茜. 高血压病患者血压昼夜节律改变与靶器官损害关系的分析[J]. 华中医学杂志, 2008, 32(6): 381-382.
[18] Bhatti A B, Usman M. Drug Targets for Oxidative Podocyte Injury in Diabetic Nephropathy[J]. Cureus, 2015,7(12):e393.
[19] 彭兰芬, 邓任堂, 张少丰, 等. NGAL 和 KIM-1在重症监护室危重患者早期急性肾损伤中的诊断价值[J]. 检验医学与临床, 2013, 10(18): 2356-2358.
[20] Ribitsch W, Schilcher G, Quehenberger F,etal. Neutrophil gelatinase-associated lipocalin (NGAL) fails as an early predictor of contrast induced nephropathy in chronic kidney disease (ANTI-CI-AKI study)[J]. Sci Rep, 2017, 7: 41300.
[21] Bland S K, Schmiedt C W, Clark M E,etal. Expression of Kidney Injury Molecule-1 in Healthy and Diseased Feline Kidney Tissue[J]. Vet Pathol, 2017, 54(3): 490-510.
[22] Cruz D N, de Geus H R, Bagshaw S M. Biomarker strategies to predict need for renal replacement therapy in acute kidney injury[J]. Semin Dial, 2011, 24(2): 124-131.
Effect of Type 2 Diabetes Mellitus on the Circadian Rhythm of Blood Pressure and Early Renal Damage in Patients with Essential Hypertension
Ouyang Zhengpeng1, He Yuanming2, Song Junmei1.
1.Department of Cardiac Function, Sichuan Provincial People′s Hospital, Chengdu 610000, China; 2.Department of Cardiac Function, Ziyang Hospital of Sichuan Provincial People′s Hospital, Ziyang 641300, China
Objective To explore the effect of the essential hypertension (EH) and EH combined with type 2 diabetes mellitus (T2DM) on the circadian rhythm of blood pressure and early renal damage. Methods A total of 150 EH patients were recruited in this study and divided into the control group and the T2DM group by the standard of whether EH was combined with T2DM, and each group included 75 cases. After 3 months of treatment, the comparisons were made between the two groups in their blood pressure, blood pressure variability (indicated by standard deviation of blood pressure) and the levels of NGAL and KIM-1. Logistic regression analysis was conducted with AKI as the dependent variable. Results After 3 months of treatment, the T2DM group was significantly higher than the control group in 24h systolic blood pressure (24h SBP), 24h diastolic blood pressure (24h DBP), nighttime SBP and DBP, daytime SBP, ratio of non-dipper rhythm, standard deviation of the 24h SBP, variation coefficient of 24h SBP (SVC) and 24h DBP (DVC), the concentration of KIM-1and the incidence of AKI respectively (P<0.05), while it was significantly lower than the control group in nighttime DBP fall (DBPF) and nighttime SBP fall (SBPF) (P<0.05). The results of Logistic regression analysis showed that DBPF was a protective factor for AKI (OR=0.834) while T2DM was a risk factor for it (OR=3.237). Conclusion T2DM can significantly increase the incidence of abnormal blood pressure circadian rhythm in hypertensive patients and it is an independent risk factor for AKI. DBPF is a protective factor for AKI.
Type 2 diabetes mellitus; Essential hypertension; Circadian rhythm of blood pressure; Acute kidney injury
http://kns.cnki.net/kcms/detail/51.1705.R.20170523.1114.006.html
10.3969/j.issn.1674-2257.2017.03.010
R587.1;R544.1
A

