探讨神经内科病患压疮危险因素与相应护理预防措施
张晓娟 胥 婷 王少华 付春香
(1.济宁医学院附属医院,山东 济宁 272000; 2.泰山医学院附属医院,山东 泰安 271000)
探讨神经内科病患压疮危险因素与相应护理预防措施
张晓娟1胥 婷2王少华2付春香2
(1.济宁医学院附属医院,山东 济宁 272000; 2.泰山医学院附属医院,山东 泰安 271000)
目的 探讨神经内科病患压疮危险因素与相应护理预防措施。方法 采用回顾分析法选取2013年1月—2016年10月我院收治的神经内科住院病患208例随机分为观察组与对照组各104例,对照组实施常规压疮护理,观察组采用科室自制压疮危险因素评估量表对病患实施评估,并实施相应护理预防措施,对比两组病患住院期间压疮发生情况。结果 208例病患共发生压疮18例,压疮均为I度,其中观察组发生压疮5例,压疮发生率为4.8%,对照组发生压疮13例,压疮发生率为12.5%,对照组病患压疮发生率明显高于观察组,差异均具有统计学意义(P< 0.05)。结论 意识障碍、活动能力、移动能力是导致神经内科病患压疮三大危险因素,对病患发生压疮的危险性因素进行预测评估并采用针对性的预防与有效护理措施能够有效降低压疮发生率,值得临床推广使用。
神经内科;压疮危险因素;护理预防措施
神经内科为压疮高发区, 发生率高达15%,压疮引发的“疼痛、活动受限”会降低病患舒适度从而影响康复效果,严重时还可导致“感染、脱水、贫血、营养不良、继发血液感染、骨髓炎、关节炎”等并发症而危及病患生命,给病患的经济与心理带来严重负担。为有效降低神经内科病患压疮的发生率,本研究从分析神经内科病患压疮因素入手,借鉴Braden压疮评分表[1],制定神经内科压疮危险因素评估量表对科内病患发生压疮的危险性因素进行预测评估,并采用针对性的预防与护理措施,降低压疮发生率。现将结果报道如下。
1 材料和方法
1.1 临床资料
选择2013年1月—2016年10月我院神经内科收治的住院病患208例作为研究对象,病患平均年龄(42.5±7.2)岁。纳入标准:(1)全部病患入院时皮肤均完好无破损;(2)全部病患均排除明显心肺肝肾疾病,无皮肤及免疫性疾病;(3)病患及家属签署知情通知书。208例病患病因为“脑梗死、脑出血、蛛网膜下腔出血、病毒性脑炎”,平均病程(6.6±4.2) d,208例病患随机分为观察组与对照组各104例,两组患者性别、年龄、体重、临床症状比较,差异无显著统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组护理措施 104例对照组病患采用神经内科常规压疮护理:病患入院时,医护人员对病患和其家属讲授压疮健康教育,提升病患与家属对压疮的认识;去除病患病因,依据病患病情每1~2 h为其翻身1次,及时安排病患更换衣服及床单,以保证其清洁度;强化病患的皮肤护理,通过为病患及时清洁皮肤保证病患皮肤的清洁干燥防止发生感染,对于存在坏死组织的病患及时通过手术切开引流,定期检查敷料的干燥度,及时换药促进创面的愈合;安排病患定期进行温水擦浴,对病患身体受压部位进行按摩帮助其皮肤血液循环;医护人员给予病患饮食指导(对于无法正常进食病患给予肠外营养支持),通过食用高热量、高蛋白、高纤维、低脂肪食物增强抵抗力。
1.2.2 观察组护理措施 (1)病患压疮危险因素信息收集整理。入院后通过问卷调查的方式收集病患基础资料,将“性别、年龄、身体质量、体温、潮湿度、肌力、肌张力高低、活动能力、大小便失禁状况、营养状况、皮肤状况、住院天数临床诊断”等一般资料收集整理,通过格拉斯哥昏迷评分(GCS评分测定为清醒、朦胧、嗜睡、昏睡、昏迷)进行评估病患的意识障碍程度。
(2)神经内科压疮危险因素评估。查阅国内外相关文献资料,摩擦力、压力、潮湿、剪切力[2]是当前公认压疮的四大主要外因,同时过高的温度与营养不良也是诱发压疮的重要因素。我院神经内科参照Braden压疮评分法结合病患基础资料制定科室压疮危险因素评估量表,见表1。表中共列10项危险因素,量表分值越低表示发生压疮风险越高。病患入院时进行压疮风险评估,后续每隔2 d进行一次压疮风险评估(病患病情出现进展或发生压疮时及时评估)。

表1 神经内科病患压疮危险因素评估表
(3)观察组护理措施。病患入院时医护人员对病患和其家属讲授压疮的危害与预防压疮的重要性,取得病患及其家属的积极配合以建立全面压疮预防体系。相关研究表明[3],90°翻身会对病患粗隆部、外踝形成较大压力从而增加压疮的发生率,医护人员应采取病患仰卧翻身时左右倾斜30°半卧时床头抬高45°的方式为其翻身(1~2 h),避免骶尾部因滑动形成剪切力而增加压疮发生率,同时使用手脚圈及三角形枕进行辅助并认真做好相关记录;医护人员及时安排病患更换衣服及床单,以保证其清洁度;对于出现皮肤淤血红润特征的病患,更改为每半小时翻身一次,同时在皮肤薄弱容易受压部位贴上美皮康等减压敷料,着力去除病因防范压疮的进一步发展,一旦发生压疮则立即进行创面处理并再次评估[4];病患大小便后应及时用清水清洗干净(清洁用具不能含酒精),并在病患极易出汗的颈部、腋窝、腹股沟、肛门位置使用爽身粉;医护人员在为病患进行皮肤按摩时要注意避开骨骼突出部位,重视皮肤受损的细节,对于已经破损皮肤不提倡局部皮肤按摩,防止发生病患皮肤进一步伤害的情况[5];医护人员针对营养状态不良的病患应给予个性化饮食指导(对于无法正常进食病患给予肠外营养支持),食用高热量、高蛋白、高纤维、低脂肪食物,告诫病患避免食用油腻与辛辣食物,保证病患每天摄取充足的营养以降低压疮的发生率,依据医嘱给予病患静脉输入脂肪乳、氨基酸等,并定时给予病患顺时针腹部按摩,保障病患肠道正常蠕动。
1.3 统计学分析
所有数据采用SPSS19.0软件包进行统计学分析,对于描述性分析,分类变量采用百分比(%)表示,分类变量之间率的比较采用χ2检验。P≤0.05表示差异有显著统计学意义。
2 结 果
2.1 神经内科病患压疮危险因素
104例观察组病患发生压疮5例(压疮均为I度),压疮发生率为4.8%,统计分析结果显示意识障碍、活动能力、移动能力是导致神经内科病患压疮三大危险因素,其原因可能为意识障碍病患对压力不适较为迟钝,活动能力与移动能力受限的病患无法通过自身努力改变体位,更易受到摩擦力与剪切力的影响造成表皮与真皮深部组织的损伤[6]。
2.2 两组病患压疮发生情况对比
208例病患共发生压疮18例,压疮均为I度,其中观察组发生压疮5例,压疮发生率为4.8%,对照组发生压疮13例,压疮发生率为12.5%,对照组病患压疮发生率明显高于观察组,差异具有显著统计学意义(P< 0.05)。
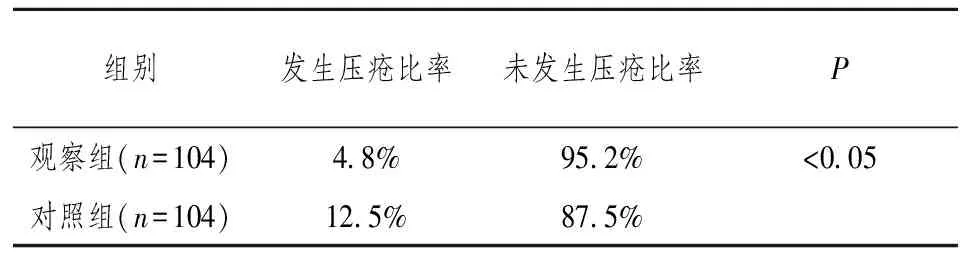
表2 两组病患压疮发生情况对比表
3 讨 论
压疮(压力性溃疡,pressure ulcer,PU)[7]是因病患部分组织(位于骨突起部)长期因压力(摩擦力、剪切力)导致组织缺血缺氧,从而发生皮肤及皮下组织破溃及坏死。经统计分析,意识障碍、活动能力、移动能力受限是导致神经内科病患压疮三大危险因素,其原因可能为意识障碍病患对压力不适较为迟钝,活动能力与移动能力受限的病患无法通过自身努力改变体位,更易受到摩擦力与剪切力的影响造成表皮与真皮深部组织的损伤。本研究证实对病患发生压疮的危险性因素进行预测评估并采用针对性的预防与有效护理措施能够有效降低压疮发生率,值得临床推广使用。
[1] 刘小霞.Norton压疮风险评估表在神经内科患者压疮护理中的应用[J].包头医学院学报,2015,11:3.
[2] 伍丽.神经内科昏迷患者压疮预防性护理干预分析[J].医学理论与实践,2015,15:2079-2080.
[3] 张娟.神经内科患者压疮不同清创方法的效果[J].中国卫生产业,2015,30:72-74.
[4] 陈川珍.Waterlow计分表在神经内科预防压疮中的应用[J].当代护士(下旬刊),2016,4:75.
[5] 蒋毅,纪蓉,刘玉玉,等.改良WCUMS评分预测神经内科患者压疮的准确性及影响因素分析[J].现代中西医结合杂志,2016,12:118-120.
[6] 毛香英,察美娥.循证护理在神经内科重症老年患者压疮预防中的应用[J]. 中国实用医药,2016,22:235-236.
[7] 王惠莉,孙莉莉.神经内科重症监护室高危压疮的综合护理体会[J]. 世界最新医学信息文摘,2016,44:112-114.
Neurology patients with pressure ulcer risk factors and nursing precautions accordingly
ZHANG Xiao-juan1XU Ting2WANG Shao-hua2FU Chun-xiang2
(1. Jining Medical College Affiliated Hospital,Jining 272000,China; 2. Taishan Meidcal College Affiliated Hospital,Taian 271000,China)
Objective: Neurology patients with pressure ulcer risk factors and nursing precautions accordingly. Methods: Selection by retrospective analysis from January 2013 to October 2013 of our hospital neurology hospital patients, 208 cases were randomly divided into observation group and the control group (n=104), the control group, conventional pressure sores nursing observation group using pressure ulcer risk factors assessment scale made by the department for patients to implement assessment, and implement corresponding nursing precautions, compared two groups of patients developed during hospitalization. Results: 208 cases of patients there have been 18 cases of pressure sores, pressure ulcers are I, group 5 cases of pressure sores, pressure ulcer incidence is 4.8%, 13 cases of pressure sores in the control group, incidence of pressure ulcers is 12.5%, patients pressure ulcer prevalence was significantly higher than in the control group observation group, the differences were statistically significant(P<0.05). Conclusion: Disturbance of consciousness,Activities,Mobility were neurology patients three major risk factors for pressure ulcers in patients with pressure ulcer assessment tool for predicting the risk factors and adopt corresponding prevention and effective nursing measures can effectively reduce the incidence of pressure ulcers, worthy of clinical use.
neurology; risk factors of pressure ulcer; prevention and nursing measure
张晓娟(1983—),女,山东济宁人,护师,大专,主要从事临床护理工作。
胥婷,xiaoshaguadt@126.com。
R471
A
1004-7115(2017)06-0646-03
10.3969/j.issn.1004-7115.2017.06.017
2017-03-26)

