前列腺增生并发膀胱结石的高危因素分析
郭吉楠 黄向江 肖克峰 江洪涛 杨江根
1深圳市人民医院泌尿外科(暨南大学第二临床医学院) 深圳市泌尿外科微创工程中心 518000 广东深圳
论 著
前列腺增生并发膀胱结石的高危因素分析
郭吉楠1黄向江1肖克峰1江洪涛1杨江根1
1深圳市人民医院泌尿外科(暨南大学第二临床医学院) 深圳市泌尿外科微创工程中心 518000 广东深圳
目的:分析探讨前列腺增生症(BPH)患者并发膀胱结石的高危因素。方法:回顾性分析2011年1月~2014年9月收治308例BPH患者的临床资料,将其中合并膀胱结石的68例患者纳为第1组,无膀胱结石的240例患者纳入第2组。分析膀胱结石成分,并对患者的年龄、国际前列腺症状评分(IPSS)、膀胱内前列腺突入程度(IPP)、剩余尿量、前列腺总体积(TPV)、前列腺移行区体积(TZV)、膀胱出口梗阻指数(BOOI)、尿动力学参数进行高危因素分析。结果:308例患者中,合并膀胱结石的BPH患者的总发生率为22.08%,结石成分含草酸钙的44例(64.7%),含尿酸结石31例(45.6%);两组患者间的年龄(P=0.005),TPV(P=0.003),TZV(P<0.004),IPP(P<0.001),Qmax(P=0.011),差异有统计学意义。结论:年龄、TPV、TZV、IPP是BPH并发膀胱结石形成的高危因素。
前列腺增生;膀胱结石;膀胱内前列腺突入程度;高危因素
膀胱结石约占尿石症患者的5%,成年人的膀胱结石通常与膀胱出口梗阻(BOO)、神经源性膀胱、慢性尿路感染或膀胱异物相关。前列腺增生症(BPH)是导致成年男性BOO常见的疾病之一。在BPH患者中,膀胱结石的发生率可达10%~15%,是BPH常见并发症[1]。如果BPH患者合并膀胱结石,不仅患者的主观症状会加重,影响生活质量,还增加了手术难度和风险,少数患者还可能罹患膀胱鳞状细胞癌[2]。目前已知膀胱结石的形成为多因素影响,但具体形成机制尚未完全阐明。本研究旨在初步探索BPH患者中膀胱结石的形成机制,为此类膀胱结石患者的预防、治疗及下一步研究提供理论基础。
1 资料与方法
1.1 临床资料
2011年1月~2014年9月收治308例BPH患者,年龄51~91岁,平均72.3岁。将其中合并膀胱结石的68例患者纳为第1组,无膀胱结石的240例患者纳入第2组。排除标准包括合并有泌尿系肿瘤、截瘫、神经源性膀胱、膀胱异物、尿路感染、尿道狭窄、双侧肾积水、肾功能损害、近期肾绞痛发作史及泌尿系结石的患者。所有患者均行手术治疗,第1组行经尿道前列腺电切术(TURP)+膀胱切开取石术19例,TURP+经尿道膀胱碎石取石术49例;第2组行TURP术238例,耻骨上前列腺摘除术2例。术后病理结果均为前列腺增生。
所有患者术前均已行经直肠超声前列腺检查、尿液分析、尿液细菌培养、尿动力学检测,合并结石患者术后结石均送检分析成分。收集患者的国际前列腺症状评分(IPSS),膀胱内前列腺突入程度(IPP),剩余尿量(PVR),前列腺总体积(TPV),前列腺移行区体积(TZV),膀胱出口梗阻指数(BOOI),最大尿流率(Qmax),排尿量(VV)。IPP分级方法:当膀胱容量100~250 ml时,行经直肠部超声检查,按电子尺在正中矢状平面上测量膀胱颈到前列腺突入膀胱顶点的垂直距离,垂直距离≤5 mm为Ⅰ级、6~10 mm为Ⅱ级、>10 mm为Ⅲ级[3]。BOOI计算公式为(PdetQmax)-2×最大尿流率(Qmax)。
1.2 统计学方法
采用 SPSS 11.5 统计软件进行两样本秩和检验。
2 结果
所有手术均未发生严重的并发症。膀胱结石的BPH患者的总发生率为22.08%(68/308),55例患者为单一膀胱结石,13例患者为多发结石,结石最大直径为10.9~61.8 mm,平均(18.8±8.9)mm。其中一水草酸钙+二水草酸钙结石为22例(32.4%),一水草酸钙+二水草酸钙+尿酸结石为12例(17.6%),一水草酸钙+二水草酸钙+碳磷灰石10例(14.7%),碳磷灰石5例(7.4%),尿酸结石19例(27.9%)。B超测量数据、尿动力学检测获得的参数见表1。单变量分析显示,膀胱结石的形成与年龄(P=0.004),TPV(P=0.003),TZV(P=0.005),IPP(P=0.001),Qmax(P=0.011)显著相关(表1)。
3 讨论
膀胱结石约占所有泌尿系结石的5%[3]。膀胱结石虽然是BPH常见并发症之一,但其发病机制还没有得到很好的研究。膀胱结石可分为迁移性结石、原发性结石和继发性结石。迁移性结石主要指的是上尿路结石排入至膀胱;原发性膀胱结石主要发生在儿童时期,与营养代谢相关;继发性结石最常见的病因为神经源性膀胱和膀胱出口梗阻,其形成与膀胱内尿液留滞或反复尿路感染而产生的结晶聚集有关,而引起膀胱出口梗阻最常见的疾病就是前列腺增生[4]。传统理论认为,前列腺增生所致的膀胱结石,是由于膀胱出口梗阻到一定程度并出现膀胱排空障碍而引起剩余尿时,剩余尿液中的微小结晶沉积,并形成以此为核心的膀胱结石,其成分大多数为尿酸结石[5]。结石成分分析对于泌尿系结石的防治具有重要意义。本研究通过分析膀胱结石的成分显示,以草酸钙为主的结石占了44例(64.7%),而含尿酸结石为31例(45.6%%),与坎贝尔泌尿外科的经典理论不甚符合,所以作者考虑本研究的部分膀胱结石不排除有上尿路迁移至膀胱的可能。
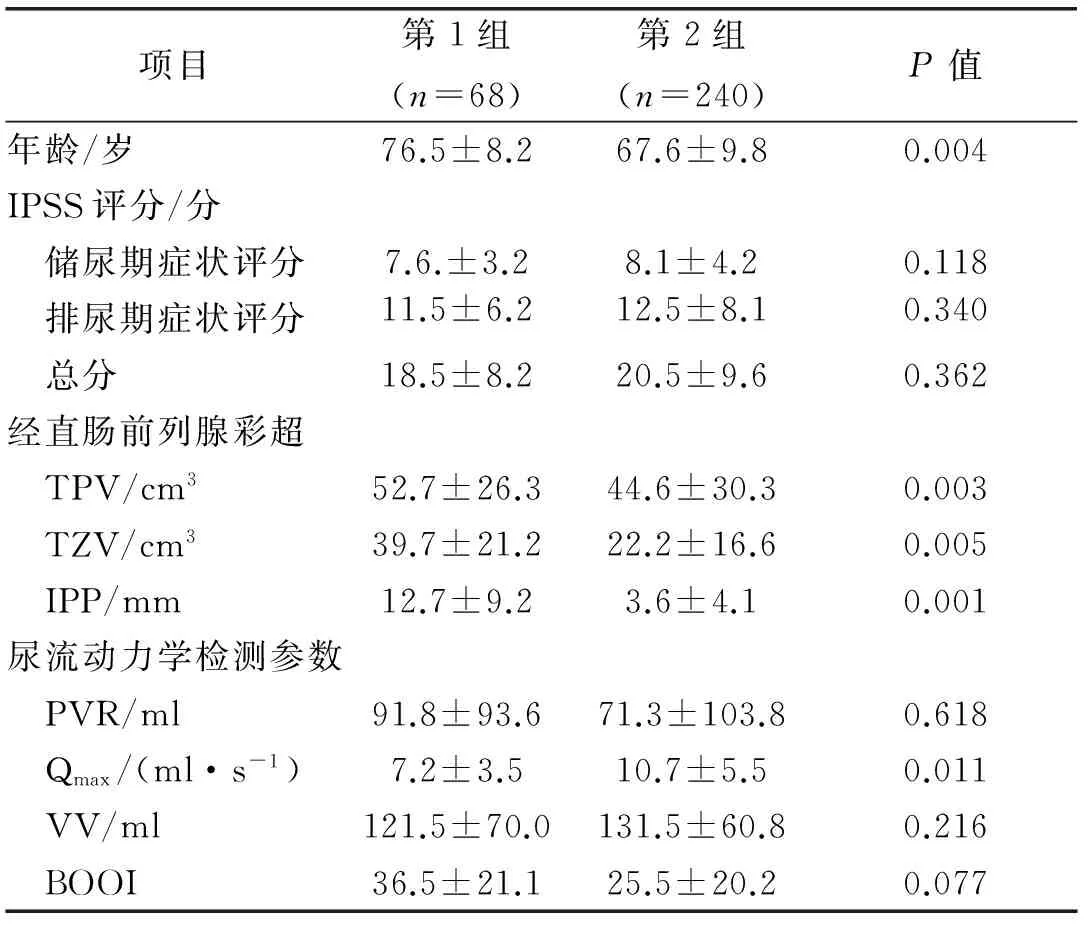
表1 两组间患者临床特征及各参数比较
我们在超声影像检查中按McNeal 的前列腺区带划分法将前列腺分为内外腺区。内腺区主要为移行区,即TZV,是前列腺增生的好发区,表现为低水平回声;外腺区主要为中央区及周缘区,表现为强回声。我们知道膀胱出口梗阻是前列腺增生所致的尿路病理改变的原因之一,梗阻的严重程度并不一定与增生腺体体积成正比,而是与增生部位有密切的关系,尤其以中叶增生为甚[6]。本组研究中,308例患者的TZV均有不同程度的增大,膀胱结石组不仅与TZV密切相关,与前列腺总体积也有明显的相关性,说明虽然膀胱出口梗阻的严重程度并不一定与增生腺体体积成正比,但总体来说大体积的前列腺TZV增大的幅度多数比小体积的前列腺大,发生梗阻的概率也比小体积前列腺较大且严重。本研究中,结石组梗阻严重程度也与IPP长度明显相关,其均值达到Ⅲ级(IPP>10 mm)以上,而对照组的均值在Ⅰ级(IPP≤5 mm)左右,BOO的诊断率由IPP <10 mm时的61.1%(11/18),上升为IPP≥10 mm时的91.3%(21/23),且差异有统计学意义。Elbadawi等[7]在阐述膀胱出口梗阻的机制时提到前列腺增生后的形态学上的改变,单纯前列腺两侧叶增生的患者出现膀胱出口严重梗阻的概率较小,是由于排尿时的膀胱收缩力能够产生强大的膀胱内压,使尿液在两侧叶之间冲开一个排尿通道。正常排尿的过程能使膀胱颈后移形成一个漏斗状的管道,随着“漏斗”加深加长,排尿逐渐顺畅,IPP主要是由于产生“球瓣”样梗阻,破坏排尿时膀胱颈的“漏斗”结构,同时加重膀胱逼尿肌的功能紊乱,造成急性或慢性尿潴留[8,9]。在判断BPH患者是否合并BOO方面,测量IPP是个比较理想且无创的方法。亦有学者指出,可测量IPP结合Qmax,以快速简便地诊断BOO[10],本研究中Qmax与膀胱结石形成有密切关系也印证了这一点。
总而言之,高龄、大体积前列腺、大移形区体积、重度IPP以及最大尿流率的降低,是BPH合并膀胱结石的高危因素。在临床工作中,BPH患者可评估以上指标以评判并发症的发生概率,若有以上高危因素存在,应密切注意并可及早考虑手术干预,避免严重并发症的发生。
[1]Papatsoris AG,Varkarakis I,Dellis A,et al.Bladder lithiasis:from open surgery to lithotripsy.Urol Res,2006,34(3):163-167.
[2]Jenkins DC,Charles IG,Thomsen LL,et al.Roles of nitric oxide in tumor growth.Proc Natl Acad Sci USA,1995,92(10):4392-4396.
[3]Tan YH,Foo KT.Intravesical prostatic protrusion predicts the outcome of a trial without catheter following acute urine retention.J Urol,2003,170(6 Pt 1):2239-2241.
[4]Philippou P,Moraitis K,Masood J,et al.The management of bladder lithiasis in the modern era of endourology.Urology,2012,79(5):980-986.
[5]Wein AC,Kavoussi LR,Novick AC,et al.Campbell-Walsh urology,9th ed.Philadelphia:Saunders,2007:2663-2673.
[6]Huang T,Qi J,Yu Y,et al.Transitional Zone Index and Intravesical Prostatic Protrusion in Benign Prostatic Hyperplasia Patients:Correlations according to Treatment Received and Other Clinical Data.Korean J Urol,2012,53(4):253-257.
[7]Elbadawi A,Yalla SV,Resnick NM.Structural basis of geriatric voiding dysfunction.IV.Bladder outlet obstruction.J Urol,1993,150(5 Pt 2):1657-1667.
[8]Holm NR,Horn T,Smedts F,et al.Does ultrastructural morphology of human detrusor smooth muscle cells characterize acute urinary retention? J Urol,2002,167(4):1705-1709.
[9]Childs MA,Mynderse LA,Rangel LJ,et al.Pathogenesis of bladder calculi in the presence of urinary stasis.J Urol,2013,189(4):1347-1351.
[10]Alam M,Sugimura K,Okizuka H,et al.Comparison of MR imagingand urodynamic findings in benign prostatic hyperplasia.Radiat Med,2000,18 (2):123-128.
Analysis of the high risk factors of bladder calculi combined with benign prostatic hyperplasia
GuoJinan1HuangXiangjiang1XiaoKefeng1JiangHongtao1YangJianggen1
(1Department of Urology,the Second Clinical Medical (Shenzhen People's Hospital),Jinan University,Shenzhen Urology Minimally Invasive Engineering Center,Shenzhen 518000,China)
Yang Jianggen,13392880022@163.com
Objective:To study the high risk factors that influence bladder calculi formation in patients with benign prostatic hyperplasia.Methods:We retrospectively reviewed the clinical data of 308 patients with benign prostatic hyperplasia combined with bladder calculi in our hospital during Jan.2011 to Sep.2014.Results:The overall incidence of bladder stone in 308 patients with BPH was 22.07%.There were 44 cases of calcium oxalate-containing stone (64.7%),and 31 cases of uric acid-containing stone (45.5%).The patients' age,TPV,TZV,IPP and the Qmaxwere significantly different between two groups.Conclusions:This study demonstrated that age,TPV,TZV,IPP and Qmaxare high risk factors of the occurrence of bladder calculi in patients with benign prostatic hyperplasia.
prostatic hyperplasia; bladder calculi; intravesical prostatic protrusion; high risk factor
杨江根,13392880022@163.com
2016-12-13
R737.14
A
10.19558/j.cnki.10-1020/r.2017.03.010

