探讨CT征象联合临床特征对颈淋巴结阴性单发甲状腺乳头状癌中央组淋巴结转移的预测价值
靳勇
摘要:目的 研究CT征象联合临床特征在颈淋巴结阴性单发的甲状腺乳头状癌患者(Papillary thyroid carcinoma,PTC)中央淋巴结转移(Central lymph node metastasis,CLNM)情况的预测价值。方法 回顾性分析经病理和手术确诊的128例单发PTC的CT征象及临床资料,其中CLNM阳性者68例,CLNM阴性者60例。利用单因素和多因素回归分析肿瘤位置、钙化、与甲状腺边缘接触情况、肿瘤大小、性别、年龄与CLNM的关系。结果 回归分析结果显示:肿瘤与甲状腺边缘的接触情况、性别、年龄及肿瘤大小与CLNM显著相关; 甲状腺边缘接触、年龄<45岁、男性、肿瘤大小直径>1.0 cm 的患者CLNM阳性更常见(P<0.05)。肿瘤位置,钙化与CLNM无关(P>0.05)。结论 经CT征象及临床资料分析显示:PTC中CLNM的独立危险因素为甲状腺边缘接触、年龄<45岁、男性和肿瘤直径大于1.0 cm。
关键词:甲状腺乳头状癌;中央组淋巴结;淋巴转移
Abstract:Objective To study the predictive value of CT features combined with clinical features in the central lymph node metastasis(Central lymph node metastasis,CLNM)of patients with cervical lymph node-negative thyroid papillary carcinoma(Papillary thyroid carcinoma,PTC).Methods Retrospective analysis of the CT signs and clinical data of 128 cases of PTC diagnosed by pathology and operation,including 68 cases of CLNM positive and 60 cases of CLNM negative.Regression analysis of the location of the tumor,calcification by single and multiple factors,contact with thyroid margin,tumor size,gender,age and CLNM.Results The regression analysis results showed that:the contact,and the edge of the thyroid tumor was significantly related to gender,age and tumor size and CLNM;thyroid edge contact,age<45 years old,male,the size of the tumor diameter>1.0 cm positive CLNM were more common(P<0.05).The location of the tumor,calcification and independent of CLNM(P>0.05).Conclusion The independent risk factor for CLNM in PTC was thyroid marginal contact,age<45 years old,male and tumor diameter greater than 1.0 cm.
Key words:Papillary thyroid carcinoma;Central lymph node;Lymph node metastasis
目前,盡管甲状腺乳头状癌(PTC)具有相对惰性的生物学行为,临床甲状腺乳头状肿瘤约占恶性肿瘤的80.0%[1]。并且30%~90%的PTC确诊是伴有颈部淋巴结转移,而颈部淋巴结转移是局部复发的重要危险因素,目前普外科常采用功能性颈部淋巴结清扫术,但对于未有中央组淋巴结转移的患者是否需要功能性淋巴清扫手术,临床治疗手术方法仍存在争议[2]。虽然预防性淋巴结清扫可减少肿瘤复发,但常引起甲状旁腺及喉返神经损伤,严重影响患者生活质量[3]。因此,对淋巴结是否转移准确识别显得越发重要。目前,临床上常采用超声和CT或者螺旋CT检查进行术前的评价,由于该手术术后预后一般较好,因此缺乏对淋巴结转移规律特点的研究,尤其对颈部淋巴结清扫的适应证及影响淋巴结转移的因素,目前尚无统一标准[4]。本研究回顾性分析了2015年1月~2016年5月收治的125例阴性单发的甲状腺癌患者的临床资料,按期中央组淋巴结转移与否分为两组:转移组和未转移组。分析影响中央组淋巴结转移的规律及影响因素,希望以后为PTC外科处理策略及颈部淋巴结清扫与否提供依据。
1 资料与方法
1.1一般资料 搜集我院于2015年1月~2016年5月间入院治疗的单发PTC患者125例。所有患者超声及CT等临床资料完整;经手术及病理确诊单发PTC;其中男70例,年龄在35~75岁,平均中位年龄为(45±9)岁;女55例,年龄在29~71岁,平均中位年龄为(44±12)岁;所有患者均进行了瘤体侧和双侧的中央组淋巴结清扫。
1.2 CT扫描及图像分析[5-7] 患者采用仰卧位进行CT检查,扫描范围从口咽部至锁骨上缘。所得图像由2名经验丰富的影像学医生共同阅片诊断。诊断的内容包括:CLNM阳性与否;瘤体位置;甲状腺边缘接触的有无;钙化的有无;年龄≥45岁还是<45;性别;肿瘤直径≥1.0 cm还是<1.0 cm。
1.3手术方法[8] 患侧腺叶和峡部甲状腺切除术,标本送病理学检查。由病理科医生对原发灶及送检淋巴结进行病理分析。证实PTC后,行甲状腺全切术或近全切术,保护甲状腺旁腺和保护喉返神经。清扫淋巴结,并对中央组淋巴结进行病理检查确诊肿瘤细胞的转移与否。
1.4统计学方法 采用SPSS19.0分析软件,通过单因素χ2检验分析:肿瘤位置,甲状腺边缘的接触、肿瘤直径、钙化、年龄、性别与单发的PTC的CLNM的关系。对χ2检验的阳性的因素进一步进行多因素Logistic回归分析,P<0.05为具有显著统计学差异。
2 结果
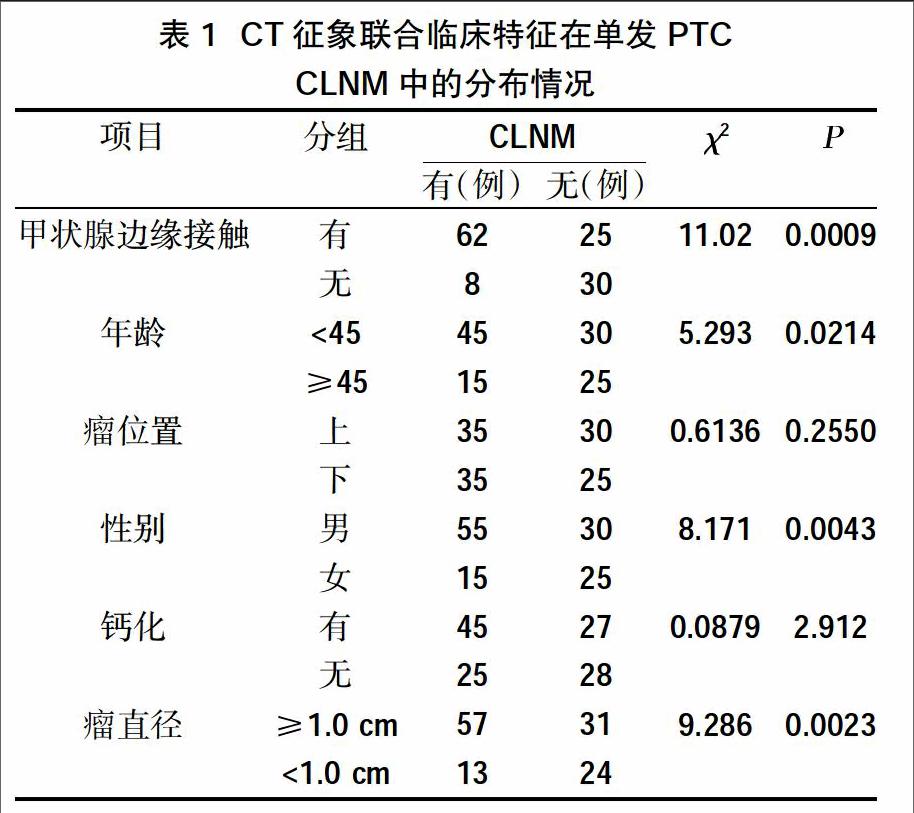
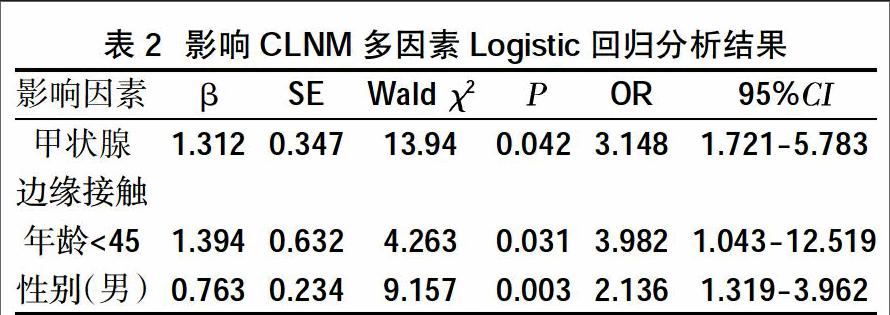
125例单发PTC患者中,CLNM阳性者70例,CLNM阴性者55例。其中肿瘤位置、大小、甲状腺边缘接触与否、肿瘤直径、年龄、性别、钙化情况等指标中CLNM阳性患者和阴性患者中的分布见表1,多因素Logistic回归分析见表2。表1和表2均显示:与甲状腺边缘接触、男性、年龄<45岁中CLNM阳性患者中更为常见(P<0.05);肿瘤直径≥1.0 cm在单因素分析有意义(P<0.05)。
3 讨论
中央组淋巴结是PTC最为常见的肿瘤转移部位。因其位置位于舌骨下缘和胸骨上缘,受气管食管内气体影响,超声判断CLNM的敏感度仅为23%~53.2%[9-11]。CT相比超声虽然不受气体干扰,其最大的缺点为对软组织的分辨率较低,二者均无法准确辨别不规则小的淋巴结。因此,影像学检查联合临床特征分析中央组淋巴结转移与否是目前临床诊断的趋势。其中,甲状腺边缘接触与否、瘤体钙化、位置、直径、性别、年龄等等是影像学和临床评价瘤体的常用参数。本研究显示:甲状腺边缘接触、年龄<45岁和男性与CLNM显著正相关,是CLNM的独立风险因素,而与钙化、位置等无关。
已有研究显示:甲状腺边缘接触是CT判定cN0期CLNM阳性的可靠指征, 认为甲状腺边缘接触与未接触相比发生CLNM的阳性的优势比为3.165[12];另外还有研究显示:包膜侵犯CLNM阳性的发生率是无包膜侵犯组的1.816~2.266倍[13]。本研究结果也显示:甲状腺边缘接触CLNM的发生率是未接触的3.148倍。与前人研究结果一致,但甲状腺边缘接触CLNM发生率较高的机制目前仍未明确,推测可能与侵犯甲状腺包膜的淋巴网有关[14],相关的方面的研究仍需进一步探讨研究。
PTC颈部淋巴结转移与肿瘤大小有关[15-16]。本研究结果提示:肿瘤直径≥1.0 cm的病例淋巴结转移的率明显增高(χ2=9.286,P=0.0023)。并且以往研究认为:淋巴结转移的危险性随肿瘤直径的增大而升高[4,17],本研究由于临床样本数量的限制,仅以常规的瘤直径标准1.0 cm为界分析,未进一步细化。这将在今后的研究中进一步深入探究其相关的机制。
年龄<45岁,男性两个指标对CLNM阳性的预测价值已得到众多研究者的认可[18-19]。本研究显示了<45岁是CLNM发生率是≥45时的3.982倍,男性CLNM发生率是女性的2.136倍。性别因素对CLNM的影响还存在争议,有研究显示性别对CLNM无影响[7,20]。我们的研究样本数相对较少,且只是对本院收治的病人进行回顾性分析,可能会存在地域差异性;还有存在样本量少的局限性;另外,部分的PTC患者由于存在桥本甲状腺炎、结节性甲状腺肿或者锁骨伪影影响,CT影像差,这部分病例我们依据以往研究入选标准,在分析过程中排除[21-22],可能在一定程度上也影响了最终的结果。在今后的研究中需进一步扩大队列进行大数据分析。
综上所述,CT联合临床特征诊断PTC是一种非常有价值的无创性、快速准确的方法。通过CT影像及临床病理特征对判断PTC患者是否需要手术时进行预防性淋巴结清扫有重要的指导意义。甲状腺边缘接触、年龄<45岁和男性是CLNM阳性的独立危险因素,临床上多个风险因素联合考虑有助于提高术前诊断的准确性,这也将为PTC的手术治疗提供准确的依据。
参考文献:
[1]梁文钊,姚吕祥.多排螺旋CT对甲状腺乳头状癌颈淋巴结转移的诊断价值[J].中国普通外科杂志,2011,20(11):1175-1178.
[2]Wang Q,Zhang YM,Sun S,et al.Clinical and sonographic assessment of cervical lymph node metastasis in papillary thyroid carcinoma[J].J Huazhong Univ Sci Technolog Med Sci,2016,36(6):823-827.
[3]Kulbakin D,Chekalkin T,Muhame dov M,et al.Sparing surgery for the successful treatment of thyroid papillary carcinoma invading the trachea:a case report[J].Case Rep Oncol,2016,9(3):772-780.
[4]高庆军,王南鹏,周彦,等.甲状腺乳头状癌颈部淋巴结转移规律及影响因素分析[J].中国普外基础与临床杂志,2013,20(3):303-309.
[5]Han ZJ,Shu YY,Lai XF,et al.Value of computed tomography in determining the nature of papillary thyroid microcarcinomas: evaluation of the computed tomographic characteristics[J].Clin Imaging,2013,37(4):664-668.
[6]朱妙平,周秀艷,韩志江,等.不同CT征象及其联合应用中甲状腺乳头状癌诊断中的价值[J].中国临床医学影像学杂志,2014,25(12):840-843.
[7]Wang Q,Chu B,Zhu J,et al.Clinical analysis of prophylactic central neck dissection for papillary thyroid carcinoma[J].Clin Transl Oncol, 2014,16(1):44-48.
[8]Ma B,Wang Y,Yang S,et al.Predictive factors for central lymph node metastasis in patients with cN0 papillary thyroid carcinoma:a systematic review and meta-analysis[J].Int J Surg,2016,28:153-161.
[9]Mizrachi A,Feinmesser R,Bachar G,et al.Value of ultrasound in detecting central compartment lymph node metastases in differentied thyroid carcinoma[J].Eur Arch Otorhinolaryngol,2014,271(5):1215-1218.
[10]Choi YJ,Yun JS,Kook SH,et al.Clinical and imaging assessment of cerival lymph node metastasis in papillary thyroid carcinomas[J].World J Surg,2010,34(7):1497-1499.
[11]Choi JS,Kim J,Kwak JY,et al.Preoperative staging of papillary thyroid carcinoma:comparison of ultrasound imaging and CT[J].AJR, 2009,193(3):871-878.
[12]李寧,舒艳艳,韩志江.CT征象联合临床特征对cN0期单发甲状腺乳头状癌中央组淋巴结转移的预测价值[J].中国临床医学影像杂志,2016,27(9):616-619.
[13]Kim KE,Kim EK,Yoon JH,et al.Preopreative prediction of central lymph node metastasis in thyroid papillary microcarcinoma using clinicopathologic and sonographic features[J].World J Surg,2013,37(1):385-391.
[14]Chreau N,Tresallet C,Noullet S,et al.Prognosis of papillary thyroid carcinoma in elderly patients after thyroid resection:a retrospective cohort analysis[J].Medicine(Baltimore),2016,95(47):5450.
[15]Sun W,Lan X,Zhang H,et al.Risk factors for central lymph node metastasis in cN0 papillary thyroid carcinoma:a systematic review and meta-analysis[J].Plos One,2015,10(10):0139021.
[16]Viola D,Meterazzi G,Valerio L,et al.Prophylactic central compartment lymph node dissection in papillary thyroid carcinoma:clinical implications derivied from the first prospective randomized controlled single institution study[J].J Clin Endocrinol Metab,2015,100(4):1316-24.
[17]Mao LN,Wang P,Li ZY,et al.Risk factor analysis for central nodal metastasis in papillary thyroid carcinoma[J].Oncol Lett,2015,9(1):103-107.
[18]Liang K,He L,Dong W,et al.Risk factors of central lymph node metastasis in cN0 papillary thyroid carcinoma:a study of 529 patients[J]. Med Sci Monit,2014,20:807-11.
[19]Zhou YL,Gao EL,Zhang W,et al.Factors predictive of papillary thyroid micro-carcinoma with bilateral involvement and central lymph node metastasis:a retrospective study[J].World J Surg Oncol,2012,10.
[20]Wang W,Gu J,Shang J,et al.Correlation analysis on central lymph node metastasis in 276 patients with cN0 papillary thyroid node metastasis in 276 patients with cN0 papillary thyroid carcinoma[J].Int J Clin Exp Pathol,2013,6(3):510-515.
[21]Farrell E,Heffron C,Murphy M,et al.Impact of lymphocytic thyroiditis on incidence of pathological incidental thyroid carcinoma[J]. Head Neck,2017,39(1):122-127.
[22]Li Y,Wang Y,Wu Q,et al.Papillary thyroid microcarcinoma co-exists with hasimoto's thyroidistis:is strain elasography still useful[J].Ultrasonics,2016,68:127-33.
编辑/成森

