儿童肾性急性肾损伤病因及预后影响因素研究
张小鸽,李 喆,李志娟,陈国强,黄惠梅,唐 筠
·论著·
儿童肾性急性肾损伤病因及预后影响因素研究
张小鸽1,李 喆2,李志娟3*,陈国强1,黄惠梅3,唐 筠3
背景 急性肾损伤(AKI)作为临床上一种较为常见的综合征,发病率高,致死率高,存活患者预后差,且目前尚无特效治疗药物,因此引起了广泛重视,尤其是关于儿童AKI。但是目前缺乏儿童肾性AKI的病因及预后影响因素的相关分析。目的 探讨儿童肾性AKI的病因及预后影响因素,以期进一步提高儿童肾性AKI的临床研究水平。方法 回顾性选取2014年6月—2016年4月在西安市儿童医院肾脏科住院以肾脏基础疾病起病(原发性肾病综合征、IgA肾病、紫癜性肾炎等)的肾性AKI患儿108例为研究对象。收集所有患儿的一般资料;按照患儿年龄分为婴儿期(年龄≤1岁)、幼儿期(1岁<年龄≤3岁)、学龄前期(3岁<年龄<7岁)、学龄期(年龄≥7岁);AKI分期分为1、2、3期。患儿出院后即开始随访并进行疗效评估。分析患儿病因及预后的影响因素。结果 108例患儿病因主要为原发性肾病综合征56例(51.9%),急性链球菌感染后肾小球肾炎26例(24.1%)。108例患儿中,婴儿期30例(27.8%)〔病因主要为原发性肾病综合征28例(93.4%)〕,幼儿期20例(18.5%)〔病因主要为原发性肾病综合征14例(70.0%)〕,学龄前期28例(25.9%)〔病因主要为急性链球菌感染后肾小球肾炎10例(35.7%),原发性肾病综合征8例(28.6%)〕,学龄期30例(27.8%)〔病因主要为急性链球菌感染后肾小球肾炎15例(50.0%),原发性肾病综合征6例(20.0%)〕。108例患儿中,1期70例(64.8%),2期27例(25.0%),3期11例(10.2%)。1期患儿病因主要为原发性肾病综合征42例(60.0%),急性链球菌感染后肾小球肾炎16例(22.8%);2期患儿病因主要为原发性肾病综合征10例(37.0%),急性链球菌感染后肾小球肾炎7例(25.9%);3期患儿病因主要为原发性肾病综合征4例(36.3%),急性链球菌感染后肾小球肾炎3例(27.3%)。108例患儿总有效率为83.3%(90/108)。AKI分期3期患儿治疗有效率低于AKI分期1、2期(P<0.05);不同大量蛋白尿情况、低蛋白血症情况、高血压情况患儿治疗有效率比较,差异有统计学意义(P<0.05)。多因素Logistic回归分析结果显示,大量蛋白尿、低蛋白血症、高血压是肾性AKI患儿预后的影响因素(P<0.05)。结论 儿童肾性AKI的病因众多,主要致病原因是原发性肾病综合征、急性链球菌感染后肾小球肾炎及间质性肾炎,并且婴儿期、学龄前期、学龄期的患儿容易发生肾性AKI,经积极治疗绝大部分患儿预后较好,但是受大量蛋白尿、低蛋白血症、高血压等因素的影响。
急性肾损伤;儿童;预后;影响因素分析;病因
张小鸽,李喆,李志娟,等.儿童肾性急性肾损伤病因及预后影响因素研究[J].中国全科医学,2017,20(18):2208-2212.[www.chinagp.net]
ZHANG X G,LI Z,LI Z J,et al.Etiological and prognostic factors of acute kidney injury in children secondary to intrinsic renal diseases[J].Chinese General Practice,2017,20(18):2208-2212.
近年来,随着国际上对肾脏疾病的深入研究,以往的急性肾衰竭(ARF)逐渐被急性肾损伤(AKI)这一定义所取代,根据相关指南定义,有很大一部分AKI是在肾脏性疾病的基础上短时间内出现肾功能急剧下降或丧失所致,其具有发病急、进展快、病死率高的特点,国际上相关数据报道,AKI发病率和病死率有逐年増高的趋势[1-2]。儿童AKI是AKI研究的重要组成部分,本文通过回顾性分析108例以肾脏基础疾病起病的肾性AKI患儿,旨在探究其主要病因、临床特点及影响其预后的主要因素,以期进一步提高儿童肾性AKI的临床研究水平。
1 资料与方法
1.1 一般资料 回顾性选取2014年6月—2016年4月在西安市儿童医院肾脏科住院以肾脏基础疾病起病(原发性肾病综合征、IgA肾病、紫癜性肾炎等)的肾性AKI患儿108例为研究对象。纳入标准:(1)年龄≤16岁。(2)符合改善全球肾脏病预后组织(KDIGO)指南定义的AKI诊断标准[2],满足以下任意一条:①48 h内血肌酐(Scr)增高≥26.5 μmol/L;②已知或认定在过去7 d内Scr增高至≥基线值的1.5倍;③持续6 h尿量<0.5 ml·kg-1·h-1。排除标准:(1)入院<48 h;(2)无肾脏基础疾病者;(3)慢性肾脏病尿毒症期者。本研究获西安市儿童医院伦理委员会审批通过,且患儿家属均签署知情同意书。
1.2 研究方法
1.2.1 一般资料收集 收集所有患儿的一般资料,包括性别、年龄、AKI分期、伴随症状(是否伴有水肿、少尿、大量蛋白尿、低蛋白血症、高血压、感染性疾病)、病因等。年龄分期:年龄≤1岁为婴儿期,1岁<年龄≤3岁为幼儿期,3岁<年龄<7岁为学龄前期,年龄≥7岁为学龄期。参照KDIGO指南[2]关于儿童AKI分期标准进行分期:(1)1期:Scr为基线值的1.5~1.9倍或增加≥26.5 μmol/L,尿量<0.5 ml·kg-1·h-1,持续6~12 h;(2)2期:Scr为基线值的2.0~2.9倍,尿量<0.5 ml·kg-1·h-1,持续≥12 h;(3)3期:<18岁的患者,估算肾小球滤过率(eGFR)下降至<35 ml·min-1·(1.73m2)-1,尿量<0.3 ml·kg-1·h-1,持续≥24 h或无尿≥12 h。
1.2.2 随访及疗效评估 患儿出院后即开始随访,随访方式为门诊随诊,每2周随访1次,2016年8月为随访终点,平均随访时间(14.0±1.7)个月。疗效分为4个等级:(1)治愈:原发病临床症状和体征消失,尿量恢复正常(婴儿期及幼儿期参考范围400~600 ml/d,学龄前期参考范围600~800 ml/d,学龄期800~1 400 ml/d),肾功能及血生化各项指标正常;(2)好转:临床症状、体征好转,肾功能检查及血生化指标好转,不需要透析治疗;(3)无效:临床表现、肾功能及血生化指标无明显改善,接近无效状态,并需要按时透析治疗;(4)死亡或病危放弃治疗。其中治愈和好转定义为治疗有效,治疗有效率=(治愈例数+好转例数)/总例数×100%。
2 结果
2.1 一般情况 108例患儿中,男58例(53.7%),女50例(46.3%);年龄5个月~16岁,中位年龄6岁,平均年龄(10.1±3.2)岁;AKI分期:1期70例(64.8%),2期27例(25.0%),3期11例(10.2%);伴随症状:水肿61例(56.5%),感染性疾病61例(56.5%),低蛋白血症56例(51.9%),少尿51例(47.2%),大量蛋白尿42例(38.9%),高血压39例(36.1%);病因:原发性肾病综合征56例(51.9%),急性链球菌感染后肾小球肾炎26例(24.1%),间质性肾炎9例(8.3%),溶血尿毒综合征8例(7.4%),IgA肾病4例(3.7%),紫癜性肾炎3例(2.8%),狼疮性肾炎2例(1.8%)。
2.2 不同年龄分期肾性AKI病因分布 108例患儿中,婴儿期30例(27.8%),幼儿期20例(18.5%),学龄前期28例(25.9%),学龄期30例(27.8%)。婴儿期患儿病因:原发性肾病综合征28例(93.4%),间质性肾炎1例(3.3%),溶血尿毒综合征1例(3.3%);幼儿期患儿病因:原发性肾病综合征14例(70.0%),间质性肾炎3例(15.0%),急性链球菌感染后肾小球肾炎1例(5.0%),溶血尿毒综合征1例(5.0%),IgA肾病1例(5.0%);学龄前期患儿病因:急性链球菌感染后肾小球肾炎10例(35.7%),原发性肾病综合征8例(28.6%),间质性肾炎4例(14.3%),溶血尿毒综合征4例(14.3%),IgA肾病2例(7.1%);学龄期患儿病因:急性链球菌感染后肾小球肾炎15例(50.0%),原发性肾病综合征6例(20.0%),紫癜性肾炎3例(10.0%),溶血尿毒综合征2例(6.7%),狼疮性肾炎2例(6.7%),间质性肾炎1例(3.3%),IgA肾病1例(3.3%)。2.3 不同分期肾性AKI病因分布 1期患儿病因:原发性肾病综合征42例(60.0%),急性链球菌感染后肾小球肾炎16例(22.8%),间质性肾炎4例(5.7%),紫癜性肾炎3例(4.3%),溶血尿毒综合征2例(2.9%),IgA肾病2例(2.9%),狼疮性肾炎1例(1.4%);2期患儿病因:原发性肾病综合征10例(37.0%),急性链球菌感染后肾小球肾炎7例(25.9%),间质性肾炎4例(14.8%),溶血尿毒综合征4例(14.8%),IgA肾病2例(7.5%);3期患儿病因:原发性肾病综合征4例(36.3%),急性链球菌感染后肾小球肾炎3例(27.3%),溶血尿毒综合征2例(18.2%),间质性肾炎1例(9.1%),狼疮性肾炎1例(9.1%)。
2.4 预后 108例患儿中,治愈56例(51.8%),好转34例(31.5%),无效12例(11.1%),死亡6例(5.6%),治疗有效率为83.3%(90/108)。6例死亡患儿中,2例为溶血尿毒综合征,2例为原发性肾病综合征合并重度感染后死亡,1例为间质性肾炎出现多脏器衰竭死亡,1例为狼疮性肾炎。
2.5 肾性AKI患儿预后影响因素的单因素分析 不同性别、年龄分期、水肿情况、少尿情况、感染性疾病情况患儿治疗有效率比较,差异无统计学意义(P>0.05)。不同AKI分期、大量蛋白尿情况、低蛋白血症情况、高血压情况患儿治疗有效率比较,差异有统计学意义(P<0.05);其中AKI分期3期患儿治疗有效率低于AKI分期1、2期,差异有统计学意义(P<0.05,见表1)。
2.6 肾性AKI患儿预后影响因素的多因素Logistic回归分析 以疗效为因变量(赋值:有效=1,无效=0),AKI分期(赋值:1期=1,2期=2,3期=3)、大量蛋白尿(赋值:有=1,无=0)、低蛋白血症(赋值:有=1,无=0)、高血压(赋值:有=1,无=0)为自变量,进行多因素Logistic回归分析,结果显示,大量蛋白尿、低蛋白血症、高血压是肾性AKI患儿预后的影响因素(P<0.05,见表2)。
3 讨论
AKI已经不再是一个新名词,其替代既往使用数十年的ARF已经成为一种共识;AKI作为临床上一种较为常见的综合征,主要表现为肾功能的急剧下降及代谢废物的迅速蓄积,其发病率高,临床致死率高,存活患者预后差,且目前尚无特效治疗药物[3]。儿童AKI的病死率高于非AKI者5倍以上,然而很少有研究关注儿童肾脏疾病基础上的AKI[4]。钟旭辉等[4]证实,在儿童肾脏疾病中确实存在AKI,34.7%的肾脏疾病患儿在病程中、特别是疾病复发或活动期出现AKI。本文就108例肾性AKI患儿的常见病因、预后及其影响因素进行了回顾性分析,以期为肾性AKI患儿的临床预防及预后研究提供一定的研究资料。
表1 肾性AKI患儿预后影响因素的单因素分析〔n(%)〕
Table1UnivariateanalysisoftheassociatedfactorsfortheprognosisinchildrenwithAKIsecondarytointrinsicrenaldiseases

项目例数治疗有效率χ2值P值性别0.0300.863 男5848(82.8) 女5042(84.0)年龄分期0.0690.995 婴儿期3025(83.3) 幼儿期2017(85.0) 学龄前期2823(82.1) 学龄期3025(83.3)AKI分期19.779<0.001 1期7063(90.0) 2期2723(85.2) 3期114(36.4)ab水肿0.3690.544 有6152(85.2) 无4738(80.9)少尿3.2770.070 有5139(76.5) 无5751(89.5)大量蛋白尿13.746<0.001 有4228(66.7) 无6662(93.9)低蛋白血症8.5750.003 有5641(73.2) 无5249(94.2)高血压12.2090.001 有3926(66.7) 无6964(92.8)感染性疾病0.1880.664 有6150(82.0) 无4740(85.1)
注:AKI=急性肾损伤;与AKI分期1期比较,aP<0.05:与AKI分期2期比较,bP<0.05
表2 肾性AKI患儿预后影响因素的多因素Logistic回归分析结果
Table 2 Multivariate Logistic analysis of the associated factors for the prognosis in patients with AKI secondary to intrinsic renal diseases
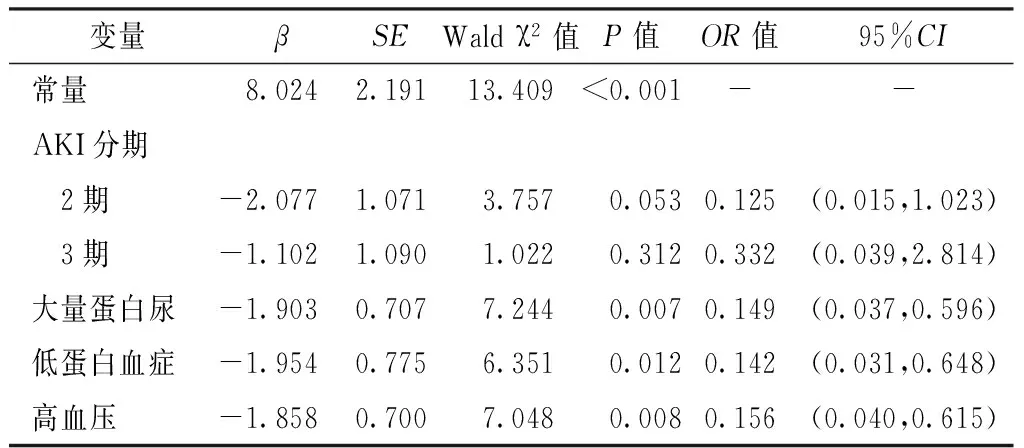
变量βSEWaldχ2值P值OR值95%CI常量8.0242.19113.409<0.001--AKI分期 2期-2.0771.0713.7570.0530.125(0.015,1.023) 3期-1.1021.0901.0220.3120.332(0.039,2.814)大量蛋白尿-1.9030.7077.2440.0070.149(0.037,0.596)低蛋白血症-1.9540.7756.3510.0120.142(0.031,0.648)高血压-1.8580.7007.0480.0080.156(0.040,0.615)
注:-表示无此数据
根据发病部位的不同,AKI的病因主要分为肾前性、肾性、肾后性三大类,且各国、各地区所报道的AKI主要病因不尽相同:国外研究显示,引起AKI的病因中,以肾性疾病最多,主要病因是急性肾小球肾炎、溶血尿毒综合征[5-6];而国内同类研究发现,引起AKI的内科疾病中以肾病综合征及感染性疾病最为常见[7-9]。钟旭辉等[4]研究显示,肾病综合征、狼疮性肾炎、紫癜性肾炎患儿肾性AKI的发病率分别为40.0%、33.3%和13.3%。本研究结果显示,肾性AKI的主要致病原因是原发性肾病综合征(51.9%),其次为急性链球菌感染后肾小球肾炎(24.1%)及间质性肾炎(8.3%),而IgA肾病、狼疮性肾炎所引起的儿童肾性AKI较为少见,这与国内的研究报道基本相符[4,9]。说明原发性肾病综合征发生AKI的概率更高,这与肾病综合征患儿本身免疫功能低下,大量激素以及免疫抑制剂治疗所致机体免疫功能紊乱密切相关,因此加强肾病综合征患儿的肾功能检测,同时避免感染,对于预防肾性AKI具有重要意义[8-10]。而IgA肾病和狼疮性肾炎理论上说应该有较高的AKI发病率,但由于其原发病发病率相对较低,因此在本研究中其AKI发病率较低。
本研究结果显示,儿童肾性AKI发病率最高的是婴儿期(27.8%)、学龄前期(25.9%)、学龄期(27.8%)的患儿。婴儿期AKI发病率高可能与婴儿肾脏发育不完善有关,其肾功能代偿能力差,受有害因素侵袭时易发生肾损害,因此导致AKI发病率较其他年龄组高[11]。另一方面,各年龄分期AKI发病率还受各种肾性疾病好发年龄的影响[12-13],学龄期患儿AKI发病率高的主要原因是急性链球菌感染引起急性肾小球肾炎,这与急性肾小球肾炎好发于学龄期儿童相关,因此控制学龄期儿童的链球菌感染对于降低急性链球菌感染后急性肾小球肾炎、AKI的发病率均具有重要意义。所有肾性AKI患儿中,以AKI分期1期最多,占64.8%,其主要病因是原发性肾病综合征,其次是急性链球菌感染后肾小球肾炎,说明二者所致AKI患儿的肾功能损害较轻,这与肾性AKI患儿较高的治愈率密切相关。
本研究结果显示,108例患儿总有效率为83.3%,病死率为5.6%,病死率低于国内报道的23.1%[14]。肾性AKI患儿起病急,其预后一方面受医院诊疗水平的影响,一方面还取决于疾病种类的影响。有研究发现,以肾性疾病起病的AKI患者整体预后远好于其他系统疾病所致AKI[15]。本研究纳入患儿均为肾性AKI患儿,故其整体治疗有效率较高,但也不排除与少数患儿因病情危重或经济原因放弃治疗而未进行随访有关。
研究肾性AKI患儿预后的影响因素对于其早期诊断以及疾病的治疗和转归具有重要的指导意义。关于肾性AKI预后的影响因素研究国内外不同机构的研究结果也不尽相同,其影响因素主要为重大感染、电解质紊乱、少尿、高血压、大量蛋白尿、AKI分期等,也有研究数据显示,性别、年龄是影响AKI患者预后的独立危险因素[16-17]。既往研究发现,AKI分期与肾脏疾病的临床预后密切相关,AKI分期越高,患者预后越差[18-20]。本研究结果显示,不同AKI分期、大量蛋白尿情况、低蛋白血症情况、高血压情况患儿治疗有效率有差异;多因素Logistic回归分析结果显示大量蛋白尿、低蛋白血症、高血压是肾性AKI患儿预后的影响因素,这些因素的存在可以导致肾性AKI患儿治疗有效率明显降低。AKI分期并不是肾性AKI患儿预后的影响因素,与文献报道不一致[18-20],究其原因,可能与AKI分期3期患儿例数太少有关,但是本研究中6例死亡患儿有5例为AKI分期3期,说明AKI分期3期患儿病死率较高,提示临床中应加强AKI分期3期患儿的监护及治疗,从而改善其预后。据此,在临床工作中监测肾功能指标、减少蛋白尿、控制血压对于预防AKI的发生发展具有重要意义。
综上所述,儿童肾性AKI的病因众多,主要致病原因是原发性肾病综合征,其次为急性链球菌感染后肾小球肾炎及间质性肾炎,并且婴儿期、学龄前期、学龄期的患儿容易发生AKI,经积极治疗绝大部分患儿预后较好,但是受大量蛋白尿、低蛋白血症、高血压等因素的影响。因此,严密观察肾脏疾病患儿的尿蛋白、血清蛋白、血压水平,同时参照AKI分期诊断标准,尽量做到早期诊断,早期干预,对于降低该类患儿的病死率有指导意义。本研究的局限性在于,未分析肾脏原发病如系统性红斑狼疮、溶血尿毒综合征、IgA肾病、间质性肾炎、紫癜性肾炎等对AKI发病率的影响,尚需要进一步完善。另外,本研究属于单中心、小样本的回顾性研究,受诊疗水平及小样本等因素的影响,数据结果可能存在一定偏倚,需相关同类研究进一步补充完善。
作者贡献:张小鸽进行文章的构思与设计,数据整理,撰写论文;张小鸽、李志娟进行研究的实施与可行性分析,论文的修订,负责文章的质量控制及审校,对文章整体负责,监督管理;张小鸽、陈国强、黄惠梅、唐筠进行数据收集;李喆进行统计学处理;张小鸽、李喆、李志娟进行结果的分析与解释;张小鸽、李喆进行英文的修订。
本文无利益冲突。
[1]PALEVSKY P M,LIU K D,BROPHY P D,et al.KDOQI US commentary on the 2012 KDIGO clinical practice guideline for acute kidney injury[J].Am J Kidney Dis,2013,61(5):649-672.DOI:10.1053/j.ajkd.2013.02.349.
[2]LANGHAM R G,BELLOMO R,D′INTINI V,et al.KHA-CARI guideline:KHA-CARI adaptation of the KDIGO Clinical Practice Guideline for acute kidney injury[J].Nephrology(Carlton),2014,19(5):261-265.DOI:10.1111/nep.12220.
[3]LAU L,AL-ISMAILI Z,HAREL-STERLING M,et al.Serum cystatin C for acute kidney injury evaluation in children treated with aminoglycosides[J].Pediatr Nephrol,2017,32(1):163-171.DOI:10.1007/s00467-016-3450-1.
[4]钟旭辉,丁洁,刘晓宇,等.肾脏疾病患儿急性肾损伤的临床分析[J].中华儿科杂志,2011,49(1):60-65.DOI:10.3760/cma.j.issn.0578-1310.2011.01.013. ZHONG X H,DING J,LIU X Y,et al.Clinical analysis of acute kidney injury in children with renal diseases[J].Chinese Journal of Pediatrics,2011,49(1):60-65.DOI:10.3760/cma.j.issn.0578-1310.2011.01.013.
[5]FINKELMAN B S,GAGE B F,JOHNSON J A,et al.Genetic warfarin dosing:tables versus algorithms[J].J Am Coll Cardiol,2011,57(5):612-618.DOI:10.1016/j.jacc.2010.08.643.
[6]LATTANZIO M R,KOPYT N P.Acute kidney injury:new concepts in definition,diagnosis,pathophysiology,and treatment[J].J Am Osteopath Assoc,2009,109(1):13-19.
[7]邹秋阳.85例儿童急性肾损伤的临床特征[D].吉林:吉林大学,2014. ZOU Q Y.Clinical features of 85 children with acute kidney injury[D].Jilin:Jilin University,2014.
[8]曾海丽,杨华彬,邓会英.儿童急性肾损伤病因学研究进展[J].中华妇幼临床医学杂志(电子版),2014,10(1):105-108.DOI:10.3877/cma.j.issn.1673-5250.2014.01.026. ZENG H L,YANG H B,DENG H Y.Progress on etiology of acute kidney injury in children[J].Chinese Journal of Obstetrics & Gynecology and Pediatrics(Electronic Edition),2014,10(1):105-108.DOI:10.3877/cma.j.issn.1673-5250.2014.01.026.
[9]杨华彬.儿童急性肾损伤病因及预防[J].中国实用儿科杂志,2010,25(10):739-745. YANG H B.Etiology and prevention of acute renal injury in children[J].Chinese Journal of Practical Pediatrics,2010,25(10):739-745.
[10]VANDENBERGHE W,HOSTE E A.Acute kidney injury survivors should have long-term follow-up[J].Crit Care,2014,18(6):703.DOI:10.1186/s13054-014-0703-x.
[11]WADELIUS M,CHEN L Y,DOWNES K,et al.Common VKORC1 and GGCX polymorphisms associated with warfarin dose[J].Pharmacogenomics J,2005,5(4):262-270.DOI:10.1038/s j.tpj.6500313.
[12]吴小川.认识儿童急性肾损伤[J].中国当代儿科杂志,2014,16(4):345-348.DOI:10.7499/j.issn.1008-8830.2014.04. 007. WU X C.Recognizing pediatric acute kidney injury[J].Chinese Journal of Contemporary Pediatrics,2014,16(4):345-348.DOI:10.7499/j.issn.1008-8830.2014.04.007.
[13]SADEGHI-BOJD S,NOORI N M,MOHAMMADI M,et al.Clinical characteristics and mortality risk prediction in children with acute kidney injury[J].Niger Med J,2015,56(5):327-332.DOI:10.4103/0300-1652.170381.
[14]李宇红,邵晓珊,江超.儿童急性肾损伤160例临床分析[J].国际儿科学杂志,2015,42(5):590-592.DOI:10.3760/cma.j.issn.1673-4408.2015.05.029. LI Y H,SHAO X S,JIANG C.Clinical analysis of 160 cases of acute kidney injury in children[J].International Journal of Pediatrics,2015,42(5):590-592.DOI:10.3760/cma.j.issn.1673-4408.2015.05.029.
[15]KLOUCHE K,CRISTOL J P,KAAKI M,et al.Prognosis of acute renal failure in the elderly[J].Nephrol Dial Transplant,1995,10(12):2240-2243.
[16]MELNIKOV V Y,ECDER T,FANTUZZI G,et al.Impaired IL-18 processing protects caspase-1-deficient mice from ischemic acute renal failure[J].J Clin Invest,2001,107(9):1145-1152.DOI:10.1172/JCI12089.
[17]ZENG X F,LI J M,TAN Y,et al.Performance of urinary NGAL and L-FABP in predicting acute kidney injury and subsequent renal recovery:a cohort study based on major surgeries[J].Clin Chem Lab Med,2014,52(5):671-678.DOI:10.1515/cclm-2013-0823.
[18]翁金山.住院患者急性肾损伤的流行病学调查[D].福州:福建医科大学,2013. WENG J S.Epidemiological investigation of acute renal injury in hospitalized patients[D].Fuzhou:Fujian Medical University,2013.
[19]WANG H E,JAIN G,GLASSOCK R J,et al.Comparison of absolute serum creatinine changes versus Kidney Disease:Improving Global Outcomes consensus definitions for characterizing stages of acute kidney injury[J].Nephrol Dial Transplant,2013,28(6):1447-1454.DOI:10.1093/ndt/gfs533.
[20]SUTHERLAND S M,BYRNES J J,KOTHARI M,et al.AKI in hospitalized children:comparing the pRIFLE,AKIN,and KDIGO definitions[J].Clin J Am Soc Nephrol,2015,10(4):554-561.DOI:10.2215/CJN.01900214.
(本文编辑:崔丽红)
Etiological and Prognostic Factors of Acute Kidney Injury in Children Secondary to Intrinsic Renal Diseases
ZHANGXiao-ge1,LIZhe2,LIZhi-juan3*,CHENGuo-qiang1,HUANGHui-mei3,TANGYun3
1.DepartmentofNephrology,NorthwestWomenandChildren′sHospital,Xi′an710061,China2.No.3DepartmentofCadreWard,ShaanxiProvincialPeople′sHospital,Xi′an710061,China3.DepartmentofNephrology,Xi′anChildren′sHospital,Xi′an710003,China
Background Acute kidney injury(AKI) is a common clinical syndrome characterized by high rates of morbidity and mortality and poor prognosis.However,there are no wonder drugs for this disease.Recently,AKI,especially AKI in children has gradually attracted widespread attention,but there is still lack of articles about analyzing the etiological and prognostic factors of AKI in children.Objective To explore the associated factors for etiology and prognosis of AKI in children secondary to intrinsic renal diseases,with a view to further improving the clinical research level of the disease.Methods The participants enrolled in this study were 108 children with AKI secondary to intrinsic renal diseases,primary nephrotic syndrome(PNS),IgA nephropathy(IgAN),or purpura nephritis(PN),and so on,treated in Xi′an Children′s Hospital between June 2014 and April 2016.We did a review of the data of the children,and divided them into age groups of infancy,early childhood,preschool age,school age according to the age,and assigned them to groups of stage 1,2,and 3 AKI according to the staging system for AKI,respectively.Follow-up and efficacy assessment were performed after discharge.The associated factors for etiology and prognosis of the children were analyzed.Results Of the 108 cases with AKI,51.9%(56/108) were caused by PNS,24.1%(26/108) by glomerulonephritis due to acute streptococcal infection;27.8%(30/108) were in infancy〔93.4%(28/30) of them were caused by PNS〕;18.5%(20/108) were in early childhood〔70.0%(14/20) of them were caused by PNS〕;25.9%(28/108) were in preschool age〔35.7%(10/28) were caused by glomerulonephritis due to acute streptococcal infection,and 28.6%(8/28) were by PNS〕;27.8%(30/108) were in school age〔50.0%(15/30) of them were caused by glomerulonephritis due to acute streptococcal infection,and 20.0%(6/30) were due to PNS〕;64.8%(70/108) had stage 1 AKI〔60.0%(42/70) were caused by PNS,22.8%(16/70) were by glomerulonephritis due to acute streptococcal infection〕;25.0%(27/108) had stage 2 AKI〔37.0%(10/27) were caused by PNS,and 25.9%(7/27) were by glomerulonephritis due to acute streptococcal infection〕;10.2%(11/108) had stage 3 AKI〔36.3%(4/11) were caused by PNS,and 27.3% were by glomerulonephritis due to acute streptococcal infection〕.The overall response rate(RR) was 83.3%(90/108).The RR in patients with stage 3 AKI was much lower than that in those with stage 1 or stage 2 AKI(P<0.05).The RR differed significantly between AKI children with massive proteinuria or hypoproteinemia or hypertension(P<0.05).Multivariate Logistic regression analysis indicated that massive proteinuria,hypoproteinemia,and hypertension were the factors affecting the prognosis of AKI in children(P<0.05).Conclusion AKI in children secondary to intrinsic renal diseases can be caused by many reasons,but it mainly by PNS and glomerulonephritis due to acute streptococcal infection.Infants,preschool-age children and school-age children are prone to AKI.Good prognosis can be achieved in most of children after active treatment,but it is affected by many factors such as massive proteinuria,hypoproteinemia,hypertension and so on.
Acute kidney injury;Child;Prognosis;Root cause analysis;Etiology
R 692.5
A
10.3969/j.issn.1007-9572.2017.18.008
2016-10-26;
2017-03-24)
1.710061 陕西省西安市,西北妇女儿童医院肾脏科
2.710061 陕西省西安市,陕西省人民医院干三科
3.710003 陕西省西安市,西安市儿童医院肾脏科
*通信作者:李志娟,主治医师;E-mail:lizhijuan2010@163.com
*Correspondingauthor:LIZhi-juan,Attendingphysician;E-mail:lizhijuan2010@163.com

