腰椎管内骨软骨瘤一例
叶森, 郝杰, 张晓军, 胡侦明
作者单位: 400016 重庆,重庆医科大学附属第一医院 骨科
病例报告与分析
腰椎管内骨软骨瘤一例
叶森, 郝杰, 张晓军, 胡侦明
作者单位: 400016 重庆,重庆医科大学附属第一医院 骨科
骨软骨瘤; 脊柱; 椎管内肿瘤; 诊断; 治疗
1 临床资料
患者,女,69岁,因“腰部、双下肢疼痛12年,加重2月余”入院。12年前,患者曾无明显诱因出现腰部、双下肢疼痛,疼痛主要位于下腰部、双侧小腿后外侧,活动后加重,休息后缓解,无双下肢麻木。入院前2月,腰部、双下肢疼痛加重。于当地医院查腰椎MRI示:L3~4椎体平面椎管内见一2 cm×3 cm的混杂低信号影;CT示:L3~4平面椎管内高密度块影,大小2 cm×3 cm。我院门诊以“腰椎管内占位待查”收住院。患者既往无外伤史,无结核等传染病史。查体:脊柱未见畸形,L3、L4椎体棘突轻压痛,腰椎棘旁、椎旁组织无叩痛、压痛,四肢、鞍区及肛周感觉无明显异常,四肢肌张力及肌力正常,双侧直腿抬高试验(-),生理反射存在,病理征未引出。腰椎正侧位片示:腰椎退行性病变,L4轻度滑移(图1)。腰椎CT+三维重建示:L3~4右侧椎小关节骨质增生,L3~4平面椎管右侧见不规则骨性密度影,
最大截面径1.6 cm×1.1 cm,邻近硬膜囊明显受压,相应平面椎管狭窄,L3~4右侧黄韧带增厚、骨化(图2、图3)。腰椎MRI示:L3~4右侧椎小关节肥大,边缘骨质增生、骨赘形成,并见结节混杂信号,结节影突向椎管,压脂后信号减低,相应平面椎管明显狭窄,马尾神经受压(图4、图5)。

图2 腰椎CT平扫横截面示病变组织几乎占满椎管,白箭头示病变来源于L4右侧小关节突

图3 CT矢状面重建示肿块大小1.6 cm×1.1 cm,边界清楚

图4 腰椎MRI矢状面示病变组织在T1WI、T2WI上均呈混杂信号影,边界清楚,相应平面椎管明显狭窄,马尾神经受压

图5 腰椎MRI压脂像上病变组织信号减低
入院后积极术前准备。手术取L3~5为中心后正中切口,切开皮肤、皮下组织、深筋膜,剥离椎旁肌,充分显露L3、L4、L5棘突、椎板、关节突关节,术中探查见L4~5节段不稳。分别于L3、L4、L5双侧椎弓根植入螺钉,置入钛棒并锁紧螺母。术中探查见L3~4节段椎管内骨性占位性病变来源于L4右侧上关节突,占满整个椎管,严重压迫硬膜囊并与硬膜粘连,右侧L3、L4神经根紧张、活动度差。利用磨钻和椎板钳沿占位周围正常骨质切除椎板与黄韧带,分离占位与硬脊膜间粘连,完整切除占位病变。见硬膜囊逐渐复张,搏动好,适当松解右侧L3、L4神经根,同时探查双侧L3、L4神经根松弛,活动度良好。0.9%氯化钠溶液冲洗术野,止血,切口内置引流管1根,逐层缝合切口。术后占位组织大体观:大小2.5 cm×2.0 cm×1.5 cm,质硬,表面光滑(图6)。病理诊断:骨软骨瘤(图7)。患者双下肢疼痛完全缓解,复查X片示钉棒内固定位置良好(图8)。
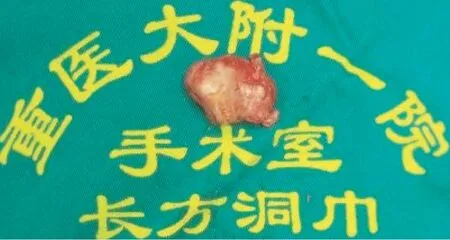
图6 术中完整切除病变组织,大小2.5 cm×2 cm×1.5 cm,质硬,表面光滑

图7 术后病理示骨软骨瘤(HE 左图×40,右图×400)
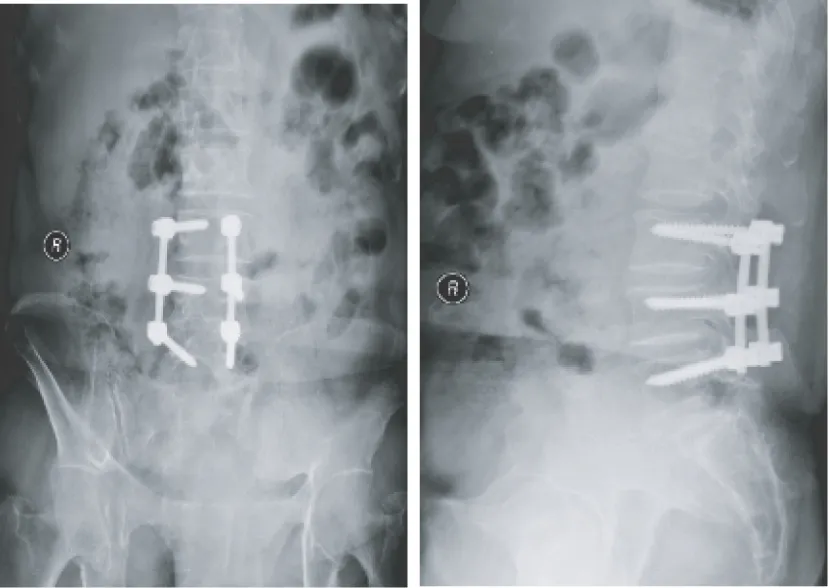
图8 术后腰椎正侧位平片示内固定固定良好
2 讨论
2.1 发病情况 骨软骨瘤,也称外生骨疣,来源于前软骨结缔组织,多数学者认为其是一种错构瘤,好发于长骨干骺端。脊柱骨软骨瘤病程一般在5年以上,首发症状多为局部疼痛。Albrecht等[1]报道脊柱骨软骨瘤约占骨软骨瘤的2.6%,90%病变为单发,发病年龄集中在10~25岁[1]。脊柱骨软骨瘤占良性骨肿瘤的30%~40%,骨软骨瘤的1%~4%[2],在遗传性多发性骨软骨瘤(hereditary multiple exostoses,HME)患者中占3%~9%,有神经症状的占脊柱骨软骨瘤的0.5%~1%[3]。50%~58%的脊柱骨软骨瘤发生在颈椎(C2>C3>C6),其次是胸椎,原因可能与颈椎活动度大、受损机会大有关,但HME患者脊柱骨软骨瘤的好发部位无统计学差异[2]。近来一项多中心性研究发现,胸椎的发病率大于颈椎,原因可能与胸椎的椎体数量多于颈椎有关[3]。脊柱骨软骨瘤好发于椎体的附件,特别是与神经或脊髓直接相贴的部位,这可能与脊柱次级骨化中心在青春期出现有关[4]。在儿童期发生骨软骨瘤也有报道[5]。
2.2 病因 骨软骨瘤的病因目前仍不明确,可能与常染色体显性遗传肿瘤抑制基因EXT-1或EXT-2缺失、次级骨化中心软骨组织过度生长、微小创伤、X线照射有关[2,4-5]。文献报道在年龄≤2岁暴露于≥25 Gy X线下是骨软骨瘤的一个危险因素[4]。Certo等[6]认为骨质增生也与骨软骨瘤的发病有关,骨转化可能触发细胞分化失控导致骨软骨瘤的发生。
2.3 影像学特点 X线片对于大的钙化灶有诊断价值,对于小的病灶诊断率不高。CT及MRI检查是判定病变性质、发生部位及其侵占椎管及压迫脊髓和神经根的程度的重要检查。脊柱骨软骨瘤的X线片可表现为椎体旁类圆形或不规则骨样密度影,其内密度不均,病灶边界清楚,累及一侧附件[7]。典型的骨软骨瘤病变在CT上表现为其皮质骨和松质骨与基底部正常的骨质相连。CT上膨胀性菜花状骨性肿块,边界清晰不规则,可见软骨帽,内部钙化灶形成,可见粗细不均的骨嵴及分隔影。MRI检查上表现为不同的信号特征,原因是病灶的大小、软骨钙化的程度与信号强度有关。软骨帽根据不同钙化程度表现为不同信号,若软骨帽高度钙化则在T1WI及T2WI上均呈低信号,反之,在T2WI或STIR像上呈高信号,在T1WI上呈低信号至中等信号[2, 8]。本例患者软骨帽高度钙化,在T1WI及T2WI上均表现为低信号。MRI上病灶在T1WI上呈等或稍低信号,T2WI呈不均匀稍高信号,T2WI压脂像呈不均匀高信号,边界清楚。但本例病变组织在T2WI压脂像呈低信号,可能与病灶钙化程度有关。
MRI适合评估肿瘤对周围组织如脊髓、神经等的影响,增强后软骨外围及间隔的纤维血管组织会强化。MRI是测量软骨帽厚度最精确的方法,CT被认为是不准确的,因为病变组织周围与临近软组织具有相似的CT值而低估了软骨帽的厚度[8]。骨软骨肉瘤、成骨细胞瘤、关节滑膜囊肿、骨赘、骨肉瘤早期病灶均具有与正常骨皮质相连续的特征,容易与其混淆,导致早期误诊,但软骨肉瘤增强扫描示病灶不均匀中等程度强化信号。
2.4 治疗 手术切除是治疗骨软骨瘤的有效方法,完整切除软骨膜可降低复发率。文献报道手术切除的复发率为2%,复发肿瘤的组织学表现为良性的软骨病变及低度恶性的软骨肉瘤[8]。Thakur等[3]认为骨软骨瘤即使无症状也需完整切除,但多数学者认为无症状的骨软骨瘤可保守治疗,密切随访[8]。骨软骨瘤最严重的并发症是恶变,典型的恶变多发生在骨骼成熟期以后,很少发生在20岁以前。典型的骨软骨肉瘤起源于骨软骨瘤的软骨帽,在单发的骨软骨瘤患者中发病率约为1%,在HME患者中高达10%~25%[2]。恶变的特征有:局部的侵犯,病变异质性的增加,软骨帽在骨骼成熟期以后增厚、疼痛,出现坏死区域以及内部不规则的钙化[2]。软骨帽的厚度>1.5 cm也应高度怀疑恶变可能[2]。Woertler等[8]认为软骨帽的厚度在成年人中>2 cm或在儿童中>3 cm恶变的可能性大。
2.5 预后 脊柱骨软骨瘤的预后一般良好,不会导致死亡,这不同于其他脊柱原发性肿瘤。但其易侵犯周围组织引起相应症状,特别是神经根、脊髓、硬脊膜、马尾神经。其预后与术前病灶对神经损伤程度及位置有关。有临床症状者应尽早手术,椎管内骨软骨瘤可能与硬脊膜粘连,术中应小心分离,避免损伤硬脊膜。术中如何分辨软骨帽的边界是难点,因脊柱周围重要组织多,操作视野小,刮除可能不适合术中操作,若存在脊柱不稳应行椎弓根螺钉固定。
[1] Albrecht S, Crutchfield JS, SeGall GK. On spinal osteochondromas[J]. J Neurosurg, 1992, 77(2): 247-252.
[2] Sinelnikov A, Kale H. Osteochondromas of the spine[J]. Clinical Radiology, 2014, 69(12): e584-e590.
[3] Thakur NA, Daniels AH, Schiller J, et al. Benign tumors of the spine[J]. J Am Acad Orthop Surg, 2012, 20(11): 715-724.
[4] Sciubba DM, Macki M, Bydon M, et al. Long-term outcomes in primary spinal osteochondroma: a multicenter study of 27 patients[J]. J Neurosurg Spine, 2015, 22(6): 582-588.
[5] Tahasildar N, Sudesh P, Goni V, et al. Giant osteochondroma of axis in a child with multiple hereditary exostoses: case report and review of literature[J]. J Pediatr Orthop B, 2012, 21(3): 280-285.
[6] Certo F, Sciacca G, Caltabiano R, et al. Anterior, extracanalar, cervical spine osteochondroma associated with DISH: description of a very rare tumor causing bilateral vocal cord paralysis, laryngeal compression and dysphagia. Case report and review of the literature[J]. Eur Rev Med Pharmacol Sci, 2014, 18(1 Suppl): 34-40.
[7] 陈浩. 原发性脊柱骨肿瘤的影像学诊断研究[D]. 广西医科大学, 2010.
[8] Woertler K, Lindner N, Gosheger G, et al. Osteochondroma: MR imaging of tumor-related complications[J]. Eur Radiol, 2000, 10(5): 832-840.
郝杰, Email: hjie2005@aliyun.com
10.3969/j.issn.1674-4136.2017.02.019
1674-4136(2017)02-0132-03
2016-11-02][本文编辑:李庆]

