家庭雾化吸入糖皮质激素治疗儿童呼吸系统疾病效果分析
李慧萍
(河南省兰考县第一医院儿科重症监护室 兰考 475300)
家庭雾化吸入糖皮质激素治疗儿童呼吸系统疾病效果分析
李慧萍
(河南省兰考县第一医院儿科重症监护室 兰考 475300)
目的:探讨家庭雾化吸入糖皮质激素治疗儿童呼吸系统疾病的效果。方法:选取我院儿科2014年8月~2015年5月收治的呼吸系统疾病患儿92例,随机分为对照组和研究组,每组46例,对照组采取常规方案治疗,研究组在对照组的基础上联合家庭雾化吸入方案治疗。比较分析两组患儿的临床效果、症状消失时间及肺功能指标改善情况。结果:研究组治疗总有效率为95.65%,显著高于对照组治疗总有效率82.61%(P<0.05);研究组患儿的呼吸困难、喘息以及咳嗽症状消失时间均显著短于对照组(P<0.05);研究组患儿的吸气时间(Ti)、呼气时间(Te)、呼吸频率(RR)、达峰容积(VPEF/VE)四项指标均明显优于对照组(P<0.05)。结论:对患有呼吸系统疾病的患儿在常规治疗方案的基础上联合家庭雾化吸入治疗能取得良好的疗效,可有效改善患儿的临床症状及肺功能,安全可靠,值得推广。
儿童呼吸系统疾病;家庭雾化吸入;糖皮质激素
呼吸系统疾病是儿科比较常见的疾病,其主要表现为呼吸困难、胸闷、喘息及咳嗽等[1]。家庭雾化吸入治疗对于患儿有良好的效果,能改善患儿预后[2~3]。本研究对儿科呼吸系统疾病患儿采取常规方案联合雾化吸入方案治疗,取得良好疗效。现总结报告如下:
1 资料与方法
1.1 一般资料选取我院儿科2014年8月~2015年5月收治的呼吸系统疾病患儿92例,其中男48例,女44例,年龄9个月~6岁,平均年龄(4.7± 2.3)岁。疾病类型:支气管肺炎31例,哮喘27例,毛细支气管炎20例,肺部感染14例。随机分为对照组和研究组,每组46例,两组患儿年龄、性别及疾病类型等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法对照组采取常规方案治疗:依据病情给予抗炎、平喘、抗病毒等治疗,禁止患儿与过敏源接触,如有必要可给予呼吸机治疗。研究组在对照组基础上联合家庭雾化吸入糖皮质激素方案治疗:给予布地奈德混悬液(国药准字H20140475)0.5~1.0 mg/次,雾化吸入,2次/d:患儿取半卧位,选择空气压缩装置对雾化液氧气流量进行调整,维持4.0 L/min的流量,同时指导患儿掌握科学呼吸的方法,运用口腔吸气、鼻腔呼气,在完成治疗后指导患儿有效漱口与排痰。
1.3 评价指标对两组患儿的临床治疗效果、临床症状消失时间以及肺功能指标改善情况进行记录与分析。临床症状消失时间包括呼吸困难消失时间、喘息消失时间、咳嗽消失时间;肺功能指标包括吸气时间(Ti)、呼气时间(Te)、呼吸频率(RR)、达峰容积(VPEF/VE)。
1.4 疗效判定标准(1)痊愈:经治疗后患儿的临床症状完全消失,各项指标均恢复正常;(2)显效:经治疗后患儿临床症状显著改善或基本消失,各项临床指标得到显著改善;(3)有效:经治疗后患儿临床症状有所缓解,各项临床指标部分得到恢复;(4)无效:经治疗后临床症状与临床指标未变化甚至加重[4]。1.5统计学处理数据处理采用SPSS16.0统计学软件,计数资料以%表示,采用χ2检验,计量资料以(±s)表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组临床治疗效果比较研究组治疗总有效率为95.65%,显著高于对照组治疗总有效率82.61%(P<0.05)。见表1。

表1 两组临床治疗效果比较[例(%)]
2.2 两组临床症状消失时间比较研究组患儿的呼吸困难、喘息及咳嗽症状消失时间均显著短于对照组(P<0.05)。见表2。
表2 两组临床症状消失时间比较(d,±s)

表2 两组临床症状消失时间比较(d,±s)
注:与对照组比较,*P<0.05。
2.3 两组治疗后肺功能指标比较研究组患儿的Ti、Te、RR、VPEF/VE四项指标均明显优于对照组(P<0.05)。见表3。
表3 两组治疗后肺功能指标比较(±s)
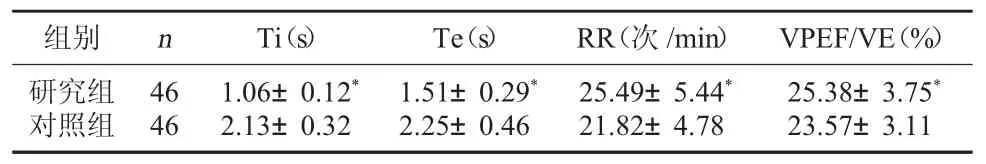
表3 两组治疗后肺功能指标比较(±s)
注:与对照组比较,*P<0.05。
3 讨论
目前,气管扩张剂联合激素的方案是治疗儿科呼吸系统疾病的常见方法,虽然该项方案能取得良好的效果,但用于治疗的药物较多,且口服与静脉注射给药方式难以提高患儿的适应性及依从性,甚至可能会诱发患儿出现一系列不良反应[5~7]。为此,如何对呼吸系统疾病患儿采取更加合适的给药方式进行治疗显得尤为重要。
家庭雾化吸入治疗是一种全新的给药方式,当前在呼吸系统疾病患儿治疗中发挥着重要作用[8~9]。在使用家庭喷雾剂的过程中,药效的维持时间更长,药物成分也能更加充分渗透到机体的肺部组织,相较于传统的给药更容易被患儿接受,并且更加有利于患儿病情的控制与缓解,避免了临床症状的进一步加重[4]。本研究结果显示,研究组治疗总有效率为95.65%,显著高于对照组治疗总有效率82.61%(P<0.05);研究组患儿的呼吸困难、喘息以及咳嗽症状消失时间均显著短于对照组(P<0.05);研究组患儿的吸气时间(Ti)、呼气时间(Te)、呼吸频率(RR)、达峰容积(VPEF/VE)四项指标均明显优于对照组(P<0.05),提示家庭雾化吸入治疗效果显著。我们的治疗体会是:在家庭雾化吸入治疗过程中,应当充分维持房间通风,在雾化前指导患儿不可过度进食,还要及时将患儿鼻腔和口腔中的异物及时清理出来,确保呼吸道通畅后再进行雾化治疗。在体位选择上一般取患儿侧卧位、半坐位或坐位为主,防止由于无法进行深呼吸配合影响治疗的最终效果[10]。同时,在整个治疗的过程中,还需要对患儿的症状、体征变化进行观察与监测,对于发生的异常现象,应当及时采取解决措施或协助医生进行妥善处理。综上所述,对于呼吸系统疾病患儿在常规治疗方案的基础上联合家庭雾化吸入治疗能取得良好的疗效,可有效改善患儿的临床症状及肺功能,安全可靠,值得推广。
[1]殷勇,尚云晓.家庭雾化吸入糖皮质激素治疗在儿科呼吸系统疾病中的应用[J].临床儿科杂志,2014,32(9):898-900
[2]张婷玉.家庭雾化吸入糖皮质激素治疗在儿科呼吸系统疾病中的应用探讨[J].基层医学论坛,2016,20(19):2650-2651
[3]闫玉群.家庭雾化吸入糖皮质激素治疗在儿科呼吸系统疾病中的应用价值[J].中国继续医学教育,2016,8(12):116-117
[4]章昌敏.家庭雾化吸入糖皮质激素治疗在儿科呼吸系统疾病中的应用[J].河南医学研究,2016,25(6):1126-1127
[5]邬宇芬,袁姝华,殷勇,等.家庭雾化治疗在儿童呼吸系统疾病中的临床应用[J].中国小儿急救医学,2013,20(6):631-633
[6]李军文.家庭雾化治疗在儿童呼吸系统疾病中的临床应用[J].中国实用医药,2016,11(2):275-276
[7]陶春月.氧气雾化吸入治疗小儿呼吸系统疾病[J].包头医学院学报, 2016,32(4):69-71
[8]王迪.中药氧气雾化吸入治疗小儿呼吸系统疾病的临床观察[J].社区医学杂志,2015,13(19):43-44
[9]王志宏.氧气雾化器雾化吸入治疗小儿呼吸系统疾病临床体会[J].中国实用医刊,2015,42(10):73-74
[10]杨荣凤,李逸阳,林海龙.雾化吸入疗法用于儿科呼吸系统疾病临床研究进展[J].中国药业,2015,24(22):250-252
R725.6
B
10.13638/j.issn.1671-4040.2017.02.026
2017-01-06)

