衰弱表型和衰弱指数评估老年人衰弱效果的初步研究
孟 丽,石 婧,周白瑜,谭 潇,奚 桓,施 红,段春波,于普林
(北京医院老年医学科国家老年医学中心,北京100730)
衰弱作为一种涉及多个器官系统的重要老年综合征,表现为机体的脆弱性增加,维持稳态的能力下降以及面对各种应激时发病和死亡的风险增加。衰弱是可以防治的,这就要求医务人员能够掌握衰弱评估和诊断的方法,及早识别衰弱并尽早进行干预。衰弱的诊断和评估目前缺少统一的“金标准”,大多数学者在临床评估和研究中多采用衰弱表型定义和衰弱指数(frailty index,FI)这两种方法,但两种衰弱评估方法均有自己的优点和缺点[1]。表型定义诊断的优点是简单易操作,反映其潜在的病理生理机制,可预测不良健康后果;缺点则是体能评估耗时。而以健康缺陷累积模型为基础的FI,则是通过对老年人进行综合评估并在此基础上构建FI,可有效地量化老年人健康状态。FI来源于临床病历、问卷以及医师检查,因此能更好地区分中度和重度衰弱及预测临床预后;但其评估的项目众多,需要临床转换,过程较长[2]。
在国外,衰弱分布主要是根据衰弱表型定义来测定[3,4]。尽管国外已有很多研究应用FI方法测定年龄相关分布,但是应用FI评估衰弱分布的研究相对较少[5]。国外已有一些研究比较了两种方法对同一人群的衰弱评估效果[6,7]。国内已有少数学者应用表型定义研究衰弱的分布情况[8,9]和应用FI法进行年龄相关分布的研究[10]。但应用FI方法调查衰弱分布情况的研究很少,且罕见在同一人群中同时应用这两种方法进行衰弱筛查的比较研究。本研究采用以上两种方法评估同一老年人群的衰弱情况,分析两种方法的相关性或一致情况,并探讨FI不同临界值对该组老年人衰弱的筛检价值,为临床评估老年人衰弱提供参考。
1 对象与方法
1.1 研究对象
以2015年8~9月在北京医院老年医学科参加体检的118例≥60岁老年人为研究对象,剔除其中数据不全者后共纳入分析106例,其中男性101例、女性5例;年龄(79.5±7.6)岁,其中 60~69岁10例、70~79岁 43例、80~89岁 41例、≥90岁12例。本研究对象受教育水平均为本科及以上。纳入标准:意识清楚、有一定的理解能力。排除标准:病情不稳定、疾病终末期、不同意参与研究,评分量表填写不全者。本研究通过我院伦理委员会批准,所有被调查者均签署知情同意书。
1.2 方法
在完成常规体检的基础上进行老年人综合评估和衰弱表型定义的评估。调查方案及问卷的设计均经专家论证;调查员均为有多年临床经验的老年科医师,具有较高的业务水平;调查开始前,对调查员针对此研究设计的量表进行统一培训。资料由双人录入,并有严格的逻辑检查。
1.2.1 老年人综合评估 参考老年人综合评估量表[11],内容包括:(1)一般情况;(2)疾病和体征以及用药情况;(3)老年综合征评估:跌倒、尿失禁和慢性便秘等;(4)营养风险评估:采用简易营养评估量表 (short form mini-nutritional assessment,MNA-SF)进行筛查;(5)认知及情感:采用简易精神状态量表(mini-mental state examination,MMSE)进行评估;(6)日常生活活动能力评估:采用躯体生活活动能力(activities of daily living,ADL)评估和工具性日常生活活动能力(instrumental activity of daily living,IADL)评估;(7)老年人抑郁评估:采用老年人抑郁量表(geriatric depression scale,GDS);(8)睡眠障碍评估:采用阿森斯失眠量表进行评估。由经过培训的老年科医师采用面对面询问和现场测量相结合的方式进行综合评估。面对面询问过程中,如遇到不能自述者,由其照料者陈述,若病史、用药等情况不详的老年人则通过查阅其病历资料进行记录;现场测量的内容包括身高、体质量、心率、血压等。
1.2.2 FI计算和临界值的选择 根据Searle等[12]提出的关于FI参数指标选择原则以及专家意见,从人口学特征、躯体功能、生活行为与社会功能、心理健康以及认知功能6个方面选择了64项参数构建FI的健康缺陷变量。依据变量类型对健康缺陷变量进行赋值,各变量赋值的范围为0~1,健康缺陷越严重其数值越大[13]。本研究选取国外研究中常用的两种 FI临界值:(1)≤0.09为无衰弱、0.09 ~0.25为衰弱前期、≥0.25 为衰弱[5];(2)≤0.20为无衰弱、0.20~0.35为衰弱前期、≥0.35为衰弱[14]。
1.2.3 衰弱表型定义的评估 参考 Fried等[15]的方法,我们对以下5项指标进行测定:(1)体质量下降:近1年内体质量下降>5%;(2)步速下降:需要测定2次4 m行走时间计算其步速,取较高值;(3)握力下降:取相应性别及体质量范围内的握力低限,采用握力器(WCS-Ⅱ,北京)测量优势手握力,测3次,取最大值;(4)疲乏:抑郁症流行病学研究中心(center for epidemiologic studies depression scale,CES-D)的任一问题得分2~3分;(5)活动量明显减少:采用国际体力活动量表-短卷(international physical activity questionnaire-short,IPAQ-s)[16],综合过去1周重体力活动、中等强度体力活动和步行的活动总量。符合≥3项则被确定为衰弱,1~2项则为衰弱前期,0项为无衰弱。
1.3 统计学处理
数据采用SPSS17.0统计软件进行统计分析。计量资料以珋x±s表示,两组间比较采用独立样本t检验,多组间比较采用方差分析。计数资料以百分比或率表示,组间比较采用χ2检验。不同衰弱评估方法的相关性采用Spearman相关分析;不同FI临界值与表型定义分期的一致性采用Kappa一致性检验;以表型定义分期为参考,采用受试者工作特征(receiver operating characteristic,ROC)曲线评价不同FI临界值对衰弱的筛检价值。以P<0.05为差异有统计学意义。
2 结果
2.1 一般和综合评估情况
106例老年人中104例为汉族,2例为满族;7例丧偶,6例吸烟,5例饮酒。综合评估中22例(20.8%)过去1年中发生跌倒,20例(18.9%)有尿失禁,46例(43.4%)慢性便秘,25例(23.6%)提示有营养不良,9例(8.5%)认知功能缺陷,16例(15.1%)日常生活能力下降,58例(54.7%)存在抑郁状态,36例(34.0%)可能有失眠状态。患慢性疾病(3.7±1.6)种,48例(45.3%)服用1~4种药物,39例(36.8%)服药种类≥5种。
2.2 两种方法评估该组老年人的衰弱程度及其相关性
该组老年人的 FI平均值为 0.19±0.07,其中60~69岁、70~79岁、80~89岁以及>90岁年龄组的 FI值分别为0.13 ±0.05,0.17 ±0.06,0.20 ±0.07和0.26±0.09,不同年龄组 FI值的差异有统计学意义(F=8.346,P=0.000)。
按照衰弱表型定义对该组老年人的衰弱程度进行分期,结果显示,无衰弱老年人26例(24.5%);衰弱前期老年人65例(61.3%);衰弱老年人15例(14.2%)。3种衰弱分期的老年人年龄分别为无衰弱(76.7±6.2)岁,衰弱前期(79.6±7.7)岁,衰弱(84.1±7.8)岁,衰弱程度随年龄增长而增加(F=4.799,P=0.010)。
采用Spearman相关分析FI值和Fried分期的相关性。结果显示,FI值增加和表型定义分期呈正相关(r=0.433,P=0.000);随 FI值增加,表型定义分期也愈来愈高。
2.3 不同FI临界值与表型定义分期对衰弱评估的一致性和效果分析
采用0.09~0.25的FI分级与表型定义分期对衰弱评估的一致性Kappa值为0.143(P=0.029),诊断价值的曲线下面积(area under curve,AUC)为0.760(95%CI:0.616~0.905,P=0.001);而采用0.20~0.35的FI分级与表型定义分期对衰弱评估的一致性 Kappa值为0.178(P=0.002),AUC为0.774(95%CI:0.629 ~0.919,P=0.001),见表 1。二者与表型定义分期的一致性程度均不高。两种分级方法均有筛检价值,有一定的准确性,但并不是很高,并且后者略高于前者,但两种分级方法对衰弱诊断价值的差异无统计学意义(Z=0.134,P=0.893)。
2.4 适合评估该组老年人衰弱的FI临界值的初步探索
采用表型定义分期作为参考,探讨FI值评估该组老年人衰弱程度的临界值,结果显示,FI评价衰弱前期的界值为0.19,其灵敏度、特异度及约登指数分别为 47.5%、92.3% 和 0.398,AUC 为 0.697(95%CI:0.595 ~0.798,P=0.003);FI评价衰弱的界值为0.27,其灵敏度、特异度及约登指数分别为60.0%、94.5% 和 0.545,AUC 为 0.841(95%CI:0.726 ~0.956,P=0.000),即适合评估该组老年人衰弱水平的 FI临界值为0.19~0.27,见表1。
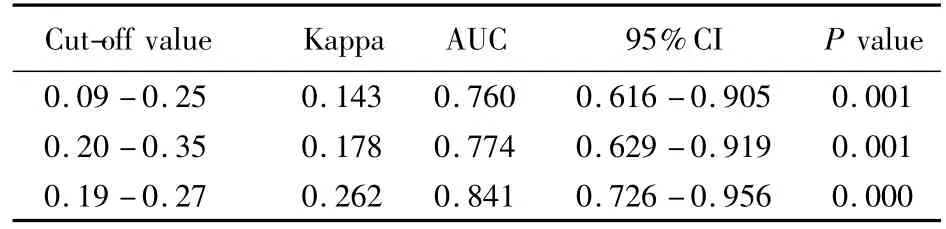
表1 不同FI临界值评估衰弱的效果Table 1 Effects of different cut-off values of frailty index on frailty assessment
3 讨论
衰弱表型定义和FI两种评估方法各有特点,二者可以互补,但不可互相替代。FI是从健康方面综合评估衰弱,表型定义则侧重于体力、肌力方面的评估。这两种方法代表了衰弱发展和表现的不同侧面,不同的评估方法表明不良结果的不同路径,选择这两种方法可以从不同侧面提示干预衰弱的方式,以便提高功能,减少失能和死亡[17]。本研究结果发现,无论表型定义还是FI值,均表明随年龄增加,衰弱程度越重,这与以往研究的结果相似。
本研究结果还表明该组老年人衰弱前期的比例较高。奚兴和郭桂芳[8]的研究结果也表明社区老年人中衰弱前期者比例较高;Kim等[18]在老年医学门诊调查老年人衰弱时也发现衰弱前期者比例较高。这可能与研究的老年人群来源于医院门诊查体或社区有关,这部分人群的身体状况较住院和照料机构的老年人相对好。尽管大多数研究更关注衰弱的发生率,而衰弱前期的筛查同样重要:处于衰弱前期的老年人更容易进一步发展为衰弱,若给予适当干预则有可能会转为无衰弱。在本研究中超过1/2的老年人为衰弱前期,值得重视。
de Vries等[19]发现,现有的衰弱评估方法常由风险预测工具演变而来,但作为评估工具的有效性还不清楚,也没有对此进行广泛的研究。Rockwood等[1]从数学理论的角度比较了衰弱表型定义和FI值的相似效度和相互关系,在长期照料机构和社区老年人中发现这两种评估方法中度相关(r=0.65),与本研究中两种方法的相关性相似(呈中度相关)。但Hubbard等[20]应用衰弱表型定义和FI方法评估照料机构连续护理、日间病房康复和生活自理的社区老年人,结果发现衰弱表型定义分期和FI值呈高度相关(r=0.92),这可能与不同研究FI评估时所选变量项目和数量以及所选老年人群不同有关。
FI原本定义衰弱为连续性概念,但很多研究者已经应用不同FI值作为区分衰弱程度或水平的临界值[1]。0.20 ~0.35 的 FI分级法是 Kulminski等[14]利用心血管健康研究(cardiovascular health study,CHS)人群(4721例)对两种评估方法预测死亡结局的效果进行直接定量比较时应用的,该临界值的选择是为了使相对危险的类似估计值包括这两种方法的3个衰弱水平,而这是基于FI在衰弱表型3种水平的密度分布。但是,Song等[5]采用FI法调研加拿大10个省的社区老年人衰弱水平时,应用了0.09~0.25 FI分级法。当我们应用国外文献推荐的上述FI的临界值,发现两种临界值与表型定义衰弱程度或水平的一致性并不好。这一结果可能与这两种评估方法中具体的条目不同有关,FI评估中涵盖了更多、更广泛的变量。我们应用表型定义作参考,发现这两种FI分级法在该组老年人群中的筛检效力一般。人群特征的不同可能是导致这个结果的重要原因,诸如种族(遗传背景)、生活习惯、环境因素等的差异,造成了许多因素或条目对衰弱发生的贡献不同。国外文献报告的这两种临界值并不适用于本研究组人群,但可以借鉴用以制订更适合的临界值。于是我们采用ROC曲线探讨更适合该组的临界值。根据两种国外已有的FI临界值的ROC曲线,找出最佳诊断切点对应的分值,并计算相应的评价指标。与原人群的临界值相比,本研究人群评估衰弱的最佳分级法为0.19~0.27,该切点或临界值更适用于本组人群的衰弱筛查。FI值是连续性变量,任何的节点都是实验性的,理想的临界值应是敏感度高及ROC曲线下面积大者。针对不同老年人群的特点,应调整适当的FI临界值,以提高评估的准确性。
本研究在常规体检的基础上进行老年人综合评估和衰弱评估,采取了方便抽样的方法,研究对象的学历水平均为本科及以上;女性仅有5例,虽然性别比例不均衡,但是根据以往的研究,性别又是衰弱的影响因素,所以我们统计时没有剔除这5例女性,只看总体的衰弱情况。另外,本组研究对象年龄较大,平均79.5岁,可能不符合一般老年人群中的年龄分布,但这个年龄段范围的老年人功能衰退更明显,通过有效干预可以改善该阶段的预后,以后的研究会继续扩大老年人年龄范围。
总之,本研究采用两种常用的衰弱评估方法,报告了同一老年人群衰弱的情况,并尝试探讨了适合本组老年人的FI分级,为临床和科研进行老年人衰弱评估提供了方法学参考。本研究存在局限性:由于样本量不足,性别及年龄段样本分布不均;同时仅在医院体检中学历水平较高的老年人群中初步应用,其代表性有限,在推广到其他老年人群应用时须慎重,还有待进一步扩大样本量进行相关研究。两种评估衰弱方法对老年人健康不良后果的预测价值的比较有待于以后的前瞻性研究。更进一步的研究需要探讨通过评估筛查出来的衰弱患者是否可从干预手段中获益。
[1] Rockwood K,Andrew M,Mitnitski A.A comparison of two approaches to measuring frailty in elderly people[J].J Gerontol A Biol Sci Med Sci,2007,62(7):738 -743.
[2] 刘岁丰,蹇在金.衰弱:一种重要的老年综合征[J].中华老年医学杂志,2015,34(12):1286-1288.DOI:10.3760/cma.j.issn.0254-9026.2015.12.003.Liu SF,Jian ZJ.Frailty:an important geriatric syndrome[J].Chin J Geriatr,2015,34(12):1286 - 1288.DOI:10.3760/cma.j.issn.0254-9026.2015.12.003.
[3] Joosten E,Demuynck M,Detroyer E,et al.Prevalence of frailty and its ability to predict in-hospital delirium,falls,and 6-month mortality in hospitalized older patients[J].BMC Geriatr,2014,14(1):1 -9.DOI:10.1186/1471-2318-14-1.
[4] Santos-Eggimann B,Cuénoud P,Spagnoli J,et al.Prevalence of frailty in middle-aged and older community-dwelling Europeans living in 10 countries[J].J Gerontol A Biol Sci Med Sci,2009,64A(6):675 -681.DOI:10.1093/gerona/glp012.
[5] Song XY,Mitnitski A,Rockwod K.Prevalence and 10-year outcomes of frailty in older adults in relation to deficit accumulation[J].J Am Geriatr Soc,2010,58(4):681 -687.DOI:10.1111/j.1532-5415.2010.02764.x.
[6] Cigolle CT,Ofstedal MB,Tian Z.Comparing models of frailty:the health and retirement study[J].J Am Geriatr Soc,2009,57(5):830 -839.DOI:10.1111/j.1532-5415.2009.02225.x.
[7] Kiely DK,Cupples LA,Lipsit LA.Validation and comparison of two frailty indexes:the mobilize Boston study[J].J Am Geriatr Soc,2009,57(9):1532 -1539.DOI:10.1111/j.1532-5415.2009.02394.x.
[8] 奚 兴,郭桂芳.社区老年人衰弱现状及其影响因素研究[J].中国护理管理,2014,14(12):1315-1319.DOI:10.3969/j.issn.1672-1756.2014.12.024.Xi X,Guo GF.The current status and influencing factors of frailty among elders in community[J].China Nurs Manage,2014,14(12):1315 -1319.DOI:10.3969/j.issn.1672-1756.2014.12.024.
[9] Chen CY,Wu SC,Chen LJ,et al.The prevalence of subjective frailty and factors associated with frailty in Taiwan[J].Arch Gerontol Geriatr,2010,50(1):43 -47.DOI:10.1016/S0167-4943(10)70012-1.
[10] Yu P,Song X,Shi J,et al.Frailty and survival of older Chinese adults in urban and rural areas:results from the Beijing Longitudinal Study of Aging[J].Arch Gerontol Geriatr,2012,54(1):3 - 8.DOI:10.1016/j.archger.2011.04.020.
[11]康 琳,朱鸣雷,刘晓红,等.住院患者老年综合评估规范及初步效果分析[J].中华老年多器官疾病杂志,2015,14(2):84 -88.DOI:10.11915/j.issn.1671-5403.2015.02.020.Kang L,Zhu ML,Liu XH,et al.Standardization and preliminary effect of comprehensive geriatrics assessment for elderly inpatients[J].Chin J Mult Organ Dis Elderly,2015,14(2):84 -88.DOI:10.11915/j.issn.1671-5403.2015.02.020.
[12] Searle SD,Mitnitski A,Gahbauer EA,et al.A standard procedure for creating a frailty index[J].BMC Geriatr,2008,8(1):1471 -2318.DOI:10.1186/1471-2318-8-24.
[13]奚 桓,石 婧,孟 丽,等.衰弱指数模型在老年人综合评估中的初步应用[J].中华流行病学杂志,2016,37(5):718 -721.DOI:10.3760/cma.j.issn.0254-6450.2016.05.027.Xi H,Shi J,Meng L,et al.Application of frailty index for comprehensive geriatric assessment in the elderly in China[J].Chin J Epidemiol,2016,37(5):718 - 721.DOI:10.3760/cma.j.issn.0254-6450.2016.05.027.
[14] Kulminski AM,Ukraintseva SV,Kulminskaya IV,et al.Cumulative deficits better characterize susceptibility to death in the elderly than phenotypic frailty:lessons from the Cardiovascular Health Study[J].J Am Geriatr Soc,2008,56(5):898 - 903.DOI:10.1111/j.1532-5415.2008.01656.x.
[15] Fried LP,Tangen CM,Walston J,et al.Frailty in older adults:evidence for a phenotype[J].J Gerontol A Biol Sci Med Sci,2001,56(3):146-156.
[16]王美凤,裴 丽,张 清,等.三种体力活动量表在2型糖尿病患者中应用的信效度检验[J].中国康复医学杂志,2016,31(9):945 -949.DOI:10.3969/j.issn.1001-1242.2016.09.003.Wang MF,Pei L,Zhang Q,et al.Reliability and validity of three physical activity questionnaires for type 2 diabetes patients[J].Chin J Rehabil Med,2016,31(9):945-949.DOI:10.3969/j.issn.1001-1242.2016.09.003.
[17] Cesar M,Gambassi G,Van Kan GA,et al.The frailty phenotype and the frailty index:different instruments for different purposes[J].Age Ageing,2014,43(1):10 -12.DOI:10.1093/ageing/aft160.
[18]Kim H,Higgins PA,Canaday DH,et al.Frailty assessment in the geriatric outpatient clinic[J].Geriatr Gerontol Int,2014,14(1):78 -83.DOI:10.1111/ggi.12057.
[19] de Vries NM,Staal JB,van Ravensberg CD,et al.Outcome instruments to measure frailty:a systematic review[J].Ageing Res Rev,2011,10(1):104 -114.DOI:10.1016/j.arr.2010.09.001.
[20]Hubbard RE,O’Mahony ME,Savva GM,et al.Inflammation and frailty measures in older people[J].J Cell Mol Med,2009,13(9B):3103 - 3109.DOI:10.1111/j.1582-4934.2009.00733.x.

