小骨窗开颅血肿清除术在高血压基底节区脑出血中的应用体会
匡涛
(贵州航天医院,贵州 遵义 563003)
小骨窗开颅血肿清除术在高血压基底节区脑出血中的应用体会
匡涛
(贵州航天医院,贵州 遵义 563003)
目的 研究小骨窗开颅血肿清除术治疗高血压基底节区脑出血的临床疗效。方法选取2013年1月~2015年1月本院神经外科行手术治疗的高血压基底节区脑出血患者共160例,根据患者手术方式不同,分为A组(小骨窗开颅手术治疗组89例)和B组(CT引导下穿刺引流手术治疗组71例)。比较两组的临床治疗效果。结果术后A组的意识恢复时间显著短于B组,血肿清除量显著高于B组,A组神经功能缺损程度评分和ADL评分均显著优于B组,而不良反应发生率显著低于B组。结论小骨窗开颅术治疗高血压基底节区脑出血患者临床疗效好,不良反应少,显著优于CT引导穿刺引流术,值得在临床推广应用。
小骨窗开颅;高血压;基底节区脑出血
目前,小骨窗开颅血肿清除术和CT引导下穿刺引流术是治疗高血压脑出血两种常用的手术方式,均取得一定的临床效果。但具体哪种手术更适合高血压基底节区脑出血的治疗尚存在争议。本研究对160例高血压基底节区脑出血患者的手术临床资料进行了回顾性分析,旨在探讨两种术式治疗该病的临床疗效,现报道如下。
1 资料与方法
1.1 临床资料 2013年1月~2015年1月贵州航天医院神经外科行手术治疗的高血压基底节区脑出血患者160例,其中男87例,女73例,年龄40~68岁,平均(54.7±13.6)岁,所有患者均参照1995年全国第四届脑血管病学术会议制定脑出血的诊断标准确诊,既往均存在高血压病史,入院时收缩压/舒张压≥160/100 mmHg,CT检查显示为自发颅内出血,部位在基底节区,未破入脑室,血肿量均>20 mL,GCS评分均≥6分。根据患者手术方式不同,分为A组(n=89)和B组(n=71)。两组患者临床资料比较差异无统计学意义,具有可比性。
1.2 治疗方法 A组患者给予小骨窗开颅手术治疗。具体手术方法:在显微镜下进行操作,耳前取一直切口,开一直径约3~4cm的骨窗,十字切开硬脑膜从而使颞上回和颞中回充分暴露,在颞上回无血管区切开并用吸引器吸出脑皮质,使形成一条直达岛叶表面的隧道,避开血管和功能区在脑白质做切口进入血肿,吸引器吸引血肿,若血肿较大者,可先于血肿腔穿刺后抽吸部分血肿进行减压后再清除剩余血肿。吸引血肿时需注意力度,避免引力过大,并观察是否存在活动性出血,给予相应处理。B组患者给予CT引导下穿刺引流术,确定血肿位置,以血肿最大层面中心作为靶点,于头皮处做一小切口钻颅后再行穿刺引流手术,术毕24 h后给予尿激酶溶解血肿并进行引流。
1.3 观察指标及疗效评价标准 比较术后患者意识恢复时间。分别于术前及术后6个月评价神经功能缺损程度。术后6个月随访头颅CT,比较两组血肿清除量。观察两组患者术后并发症情况。术后6个月采用ADL分级方法评价患者临床疗效:日常生活完全恢复为Ⅰ级;部分恢复或者可独立完成一般家庭生活为Ⅱ级;拄拐活动,家庭生活需他人帮助为Ⅲ级;卧床意识清醒为Ⅳ级;植物生存或者死亡为Ⅴ级。
1.4 统计学方法 采用SPSS 13.0统计软件包进行数据分析。计量资料采用“±s”表示,组间比较采用t检验;计数资料用例数(n)表示,计数资料组间率(%)的比较采用χ2检验,等级资料比较采用秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组术后意识恢复时间、术后6个月血肿清除量、手术前后神经功能缺损程度比较 术后A组的意识恢复时间显著短于B组,血肿清除量显著高于B组,差异均有统计学意义(P<0.01)。术前两组的神经功能缺损程度无统计学差异,术后两组的神经功能缺损程度均显著改善,A组神经功能缺损程度评分显著低于B组,差异有统计学意义(P<0.01)。见表1。
表1 两组术后意识恢复时间、术后6个月血肿清除量、手术前后神经功能缺损程度比较(±s)

表1 两组术后意识恢复时间、术后6个月血肿清除量、手术前后神经功能缺损程度比较(±s)
注:与术前比较,aP<0.01
项目意识恢复时间(d)血肿清除量(%)术前缺损程度(分)术后缺损程度(分)P值<0.01<0.01>0.05<0.01 A组(n=89)2.6±1.7 76.2±11.3 42.1±9.7 9.2±3.8aB组(n=71)6.1±4.3 51.7±12.9 41.7±11.9 21.5±7.1at值6.770 12.778 0.233 13.661
2.2 两组术后ADL评价结果比较 术后6个月A组ADL评级显著优于B组,两组比较差异有统计学意义(Z=5.479,P<0.01)。见表2。
2.3 两组患者并发症发生率比较 术后6个月A组发生再出血1例(1.1%),消化道出血36例(40.4%),呼吸道感染23例(25.8%),电解质紊乱37例(41.6%),B组发生再出血10例(14.1%),消化道出血50例(70.4%),呼吸道感染37例(52.1%),电解质紊乱52例(73.2%),上述并发症在A组的发生率均显著低于B组,差异均有统计学意义(P<0.01)。B组发生1例颅内感染,A组未发生颅内感染病例。
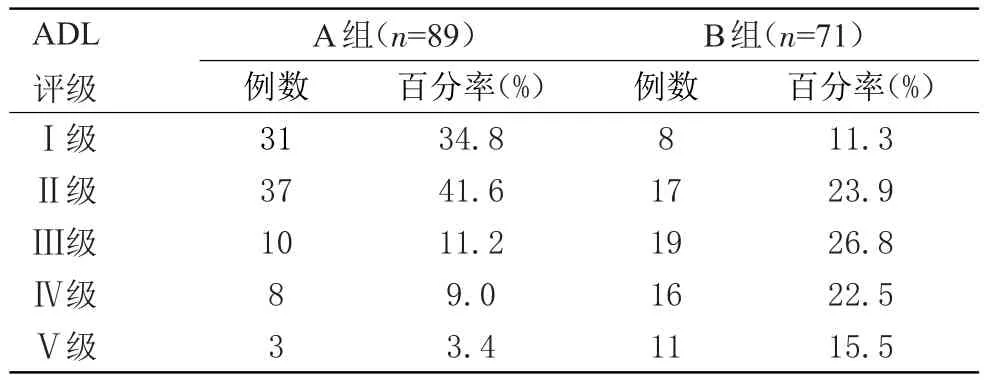
表2 两组术后ADL评价结果比较
3 讨论
高血压脑出血临床多起病急骤,病情变化较快,据报道,发病后1月内病死率高达30%以上,即使存活也存在较高的致残率[1]。该病多由于血压在短时间内骤然升高导致,患者既往可合并或不合并高血压病史,病变部位多位于基底节区。该病的病机与血压增高导致的脑血管微小动脉痉挛和局部血管严重的动脉粥样硬化有关。脑出血后可导致神经细胞以及轴突的不可逆性畸形坏死,目前尚无有效治疗手段。但约1/3的患者发病后一段时间内病情可发生进行性恶化,这可能与血肿导致的急性神经组织损害及其血肿周边组织的继发性损害有关。研究发现,脑出血后进行性加重的部分病理改变在消除血肿后是可以逆转的[2]。因此,手术清除颅内血肿是目前减轻占位效应、防止血肿扩大、有效控制病情的重要治疗手段[3]。
小骨窗开颅血肿清除术通过小骨窗开颅,骨窗直径仅3~4cm,直径较小,且通过微创技术分离脑组织,对患者的创伤较小,不良反应少,而低压抽吸血肿的方式可将对脑组织的损伤降到最低,同时开颅手术在直视下直接观察出血灶,可准确判断有无活动性出血,提高了止血效果[4]。本研究结果显示,术后A组的意识恢复时间显著短于B组,血肿清除量显著高于B组,A组神经功能缺损程度评分和ADL评分均显著优于B组,而不良反应发生率显著低于B组,说明小骨窗开颅术治疗高血压基底节区脑出血患者临床疗效好,不良反应少,显著优于CT引导穿刺引流术,值得在临床推广应用。
[1]刘宏浩,王少雄,黄程,等.不同手术时机治疗高血压脑出血的对比分析研究[J].重庆医学,2014(22):2925-2927.
[2]王鹤,郑兆聪,陈宏颉,等.高血压脑出血早期血肿扩大的预测指标及防治手段[J].中华神经医学杂志,2014,13(10):1074-1077.
[3]张福征,王才永,张磊,等.神经内镜与开颅手术治疗高血压脑出血的疗效比较[J].中华神经外科杂志,2015,31(1):19-21.
[4]万心军.微创颅内血肿清除术治疗高血压性基底节区脑出血的临床效果[J].当代医学,2015,21(1):83.
10.3969/j.issn.1009-4393.2017.02.028

