中医药临床实践指南中“共识”形成的方法和流程
廖星+胡晶+谢雁鸣+王永炎


[摘要] 临床实践指南的制订过程中,从专家共识到形成推荐意见是必不可少的环节。为此,如何科学、规范形成共识,如何融入中医药特色证据,如中医经典和传承经验。从共识到推荐意见形成的过程中,需要借鉴国际上公认的共识形成方法以使形成过程透明化、结构化。该文从共识与临床实践指南制订的关系作为切入点,阐述其基本方法和原理,进而提出中医药临床实践指南“共识”形成的流程和技术要点,以期为后续研究提供借鉴和参考。
[关键词] 共识形成法;中医药;临床实践指南
A study on exploring consensus developing standards in
clinical practice guideline for traditional Chinese medicine
LIAO Xing1,HU Jing2,XIE Yan-ming1,WANG Yong-yan1
(1. Institute of Basic Research in Clinical Medcine,China Academy of Chinese Medical Sciences,Beijing 100700,China;
2. Beijing Hospital of Traditional Chinese Affiliated to Capital Medical University/Beijing Institute of
Chinese Medicine,Beijing 100010,China)
[Abstract] It is a compulsory step from expert consensus to recommendation in developing clinical practice guideline. Therefore,it is necessary to establish standards for structuring expert consensus developing process by integrating traditional Chinese medicine theories into evidence. We summarized our experience to put forward to forming a flowchart and transparency process for making recommendation considering both evidence and traditional theories from traditional Chinese medicine in making clinical guideline. It is hoped that this could be useful for future researchers in this area.
[Key words] consensus development methods;traditional Chinese medicine;clinical practice guideline
群體判断方法在医学研究领域中一直应用甚广,主要针对特定问题形成共识,在欧美发达国家尤为盛行。现今医学研究领域中,有关共识形成法的概念起源于美国NIH(National Institutes of Health)。1977年医疗卫生决策者们第1次使用共识会议,主要目的是将NIH生物学研究成果转化推广到临床实践之中[1]。自那以后,各国兴起开发共识形成方案。早期的共识形成法主要用于解决意见冲突,并借鉴来自司法判决、同行评议、集体讨论、政治辩论等方式和方法。在循证医学(特别是系统评价)兴起之前,医学研究者普遍认为“共识形成方案”是一种较为快速综合数据,用于决策的方法。有关共识形成方法的研究,目前国际上有两份比较重要的报告,一份来自美国医学科学院(Institute of Medicine,IOM)医疗技术委员会(Council on Health Care Technology)1990年编撰的《从国际视野看共识形成在卫生技术评估中的作用和发展》[1],另外一份则是1998年来自英国NHS的卫生技术评估报告《共识形成方法及其在临床实践指南中的应用》[2]。前者对比了欧美几个发达国家对于共识形成法的应用情况,并阐述了共识形成过程中各个要素。后者则重点介绍了正式共识形成法在临床实践指南中的应用概况及其使用要点。
1 “临床实践指南”和“专家共识”的关系
1.1 临床实践指南(clinical practice guidelines,CPGs)的定义
临床实践指南(CPGs)这一术语的使用,先前国际上也并不统一,早在1990年和1992年美国医学科学院所发布的2份报告[3-4]中对其和其他术语进行了对比,最终IOM决定使用CPGs,并将临床实践指南定义为:针对特定的临床情况,系统制定出帮助临床医生和患者做出合适医疗处理措施的指导性“声明”,用途是帮助决策。这一定义对后续国际上指南的制订和发展影响深远[3,5]。然而随着循证医学和系统评价/Meta分析的发展及其对临床实践指南的影响,2011年,IOM 组织了国际专家,对指南的定义进行了更新,即:临床实践指南是基于系统评价的证据和平衡了不同干预措施的利弊,在此基础上形成的能够为患者提供最佳保健服务的推荐意见。临床实践指南自引入中国以来,出现多种称谓,如:治疗指南、临床指南、临床应用指南、临床诊断治疗指南、临床诊治指南、临床诊疗指南、临床诊疗规范、专家共识、专家共识意见等。笔者于2017年3月18日,在Pubmed上,以题目分别检索"guideline"、"clinical practice guideline"、"expert consensus",检索结果分别为:10 602,1 139,753条。很显然,国际上的趋势是以“临床实践指南”作为常用名称。在753篇相关“专家共识”的称谓里,尤以来自中国研究者的较为常见,多达20%以上。
苏格兰院际间指南协作网(the scottish intercollegiate guidelines network,SIGN),自创建以来一直强调SIGN所收录的指南必须有3条核心内容:国际化多领域团队协作;基于系统评价;有证据支持的推荐意见[6]。2014年6月起,美国国立指南文库(national guidelines clearinghouse,NGC)在其收录指南的6条标准中,着重将是否基于系统评价作为其收录指南的基本条件之一[7]。另外IOM委托“可信任临床实践指南(clinical practice guidelines we can trust)”制作组在其推荐的评价可信任临床实践指南的8条标准中,第4条再次强调了系统评价的重要性[8]。该定义和该标准的设立,提醒指南制作者们,证据的使用,特别是系统评价的使用,在临床实践指南的制订过程中,将有不可或缺的地位。
1.2 现今“专家共识”不等同于临床实践指南
早期的临床指南多来自于专家意见,即“非正式共識方法(informal consensus development)”和正式的共识方法(formal consensus development)。前者是由一组专家开会讨论,将一次或多次开会讨论后形成的共识作为推荐意见,进而形成指南,再由专业学会或政府机构进行指南的发布。这种指南文件只包括推荐意见而缺乏形成推荐意见的证据及制订指南的背景和方法介绍,类似与一种“主观整体评估法”(subjective global assessment)[9],现如今已很少使用。后者是指就某一疗法给专家组提供相关研究证据的综述文章及可能的适应证清单。同上述非正式共识方法一样,专家的主观意见仍是确定适用性的基础,虽然也考虑了研究证据,但没有将推荐意见与相关证据的质量明确地联系在一起。而目前国际上公认的指南制作过程则是结合了循证医学的制订方法,即循证制订指南的方法(evidence based guideline development):将推荐意见与相关的证据质量明确地联系起来,依据对现有证据进行评价的结果来确定推荐意见,制订指南。
在众多中国研究者对于“临床实践指南”的称谓里,“指南”和“共识”呈现泾渭分明之势,当前许多指南研究制订者极易混淆这2种概念。究其原因,很大程度上是由于受到传统概念的桎梏与误导,以及方法学束缚导致。随着现代医学对循证实践的重视,若要制作出对临床实践具有普适性、指导性的建议或意见,国际上各大指南制作网普遍呼吁基于以系统评价为代表的各类证据制订出相关文件,这些文件最为正式的名称就是“临床实践指南”。换言之,凡是按照国际上所倡导的临床实践指南制作的步骤,系统、全面地检索和评价证据,并基于证据的评价结果结合医生经验、患者的意愿、资源环境制作出的指导性建议或意见,就是临床实践指南。区分两者的关键在于其制作过程,而非证据的有无或多少。为此,本文也提醒国内研究者在这方面进行区分以免出现不必要的错误使用,如有学会制作指南,2008年称为“治疗指南”[10],到2014年进行更新后,反而更名为“专家共识”[11]。现如今的临床实践都以倡导遵循证据为前提,为此,疾病谱上除了极少数特殊疾病证据量较少外,绝大多数疾病的临床研究均有所积累,并能被临床实践指南制作者所检索和使用。为此,在某种意义上说,常见疾病在将来制作指导性意见和建议时,如果做了证据的系统检索和评价,并基于其结果进行推荐,就应该被称为临床实践指南。
1.3 “共识”在临床实践指南制订中的作用
正如Meta分析被指南制订者从定量综合的角度,解决来自不同研究结果不一致的作用一样,共识形成法也是另外一种用于处理不一致科学证据的方法,其以定性研究为视角,从人的主观世界进行协调[12]。纵观现有相关指南的评价标准,如国际指南联盟制订的高质量临床实践指南11条评价标准中就明确提及:指南应该描述专家组成员达成共识的过程,该过程应在指南制订之初确定[13]。在AGREE Ⅱ评价标准[14]的第10条“清楚描述形成推荐建议的方法”:要求应当描述形成推荐建议的方法和如何得出最终的决定。主要方法包括投票法、非正式共识法、正式共识会议(如德尔菲法等),还应该说明有争议的地方和解决争议的方法。第12条:“推荐建议和支持证据之间有明确的联系”:当证据缺乏或推荐建议仅仅是指南小组的共识,是否做了清楚的陈述或/和描述?以及RIGHT报告标准中,第15条“从证据到决策”要求:应描述指南制订工作组的决策过程和方法,特别是形成推荐意见的方法(例如,如何确定和达成共识,是否进行投票等)。[15]因此,“共识”在临床实践指南中也是不可或缺的一个部分,但其主要使用环节却是在形成推荐意见的时候,即一部临床实践指南推荐意见的形成,正如GRADE所要求的[16]:通过一次或多次的专家共识,综合考虑利弊平衡、患者的偏好和价值观、资源投入等因素,最终达成一致的推荐意见。
2 正式共识形成方法的简介
正式共识形成方法主要分为4种[17-18]:德尔菲法(Delphi method)、名义组法(the nominal group technique,NGT)、RNAD/UCLA合适度检测方法(RAND/UCLA appropriateness method)、美国NIH(national institutes of health)的共识形成会议法(consensus development conference,CDC)。共识及其共识形成的方法随着指南开发的需求,得以广泛的应用和推广。本文就这4种方法进行详细介绍。
2.1 德尔菲法[19]
针对参与人较多(至少有10~30人,也可以上百人)的情况下采用通信/邮件方式征询参与成员的意见,经过几轮(一般为三轮)征询,使参与者们的意见趋于集中,最后做出符合共识主题的结论。
首先确定好需要调研的问题,可以通过前期文献调研来整理出问题,并将相关材料发送给参与者,这样做可以确认当事人邮箱/收信地址是否正确。
在进行第1轮专家调研前,德尔菲组织小组邀请一些临床或方法学研究专家针对该问题提出意见进行完善,可以对相关参与者进行访谈,进而完善并确定主题,然后制定出问卷框架,同时也邀请他们参与到接下来的问卷调研中。所邀请的参与者应该是来自不同地区的具有代表性的人,且对所调研的问题感兴趣,并保证能参与。
第1轮时,询问参与者们针对调研主题的意见,应该进行开放式提问,以便能够激发出参与者们不同的意见,然后对回收意见进行归类,制订出用于循环使用的问卷调研表,这一轮的调研尽可能简单,所提问题不要超过一页纸。
第2轮时,在对第1轮意见进行总结时,会有一些议题已达到共识,而还有一些议题并没有,这时候要对这一部分议题进行凝练后再次开展第2轮意见征询,而第1轮反馈的结果也会同时送达各个参与者,他们会以同意与否的方式直接形成共识,或者对他们针对每个条目的同意与否进行排序。
第3轮时,在第2轮时,参与者们已经获知了整体的调研结果,以及他们自己之前的回答情况。这1轮时,参与者们会再次对于他们之前的意见进行重新审度。同时他们还有机会对之前的结果排序进行调整。
最后对汇总的排序进行评估和总结,看共识程度是否高,如果高,则调研结束,如果共识程度低,在条件许可的情况下尚需进行第四轮。
2.2 名义组法[20]
通过一名经验丰富的主持人/协调员组建9~12名相关专家以面对面会议的形式讨论特定主题。它包含2轮会议,参与者们对主题内容进行评判和讨论以及再评判和讨论。该方法的过程主要有:首先参与者们先用5~10 min时间匿名写下各自对讨论主题的观点;第2阶段是,每个参与者依次对主持人阐述观点,主持人做记录,并进行列示,使周知;第3阶段是展开讨论,将相同的意见进行归类,同时对每个观点和意见进行讨论和评价;最后每个参与者对每个观点进行第1轮的匿名排序,并对排序进行展示;再进行第2轮的排序和讨论;最后对结果进行展示并反馈给参与者们。
2.3 RNAD/UCLA合适度检测方法(RAND/UCLA appropriateness method)[21]
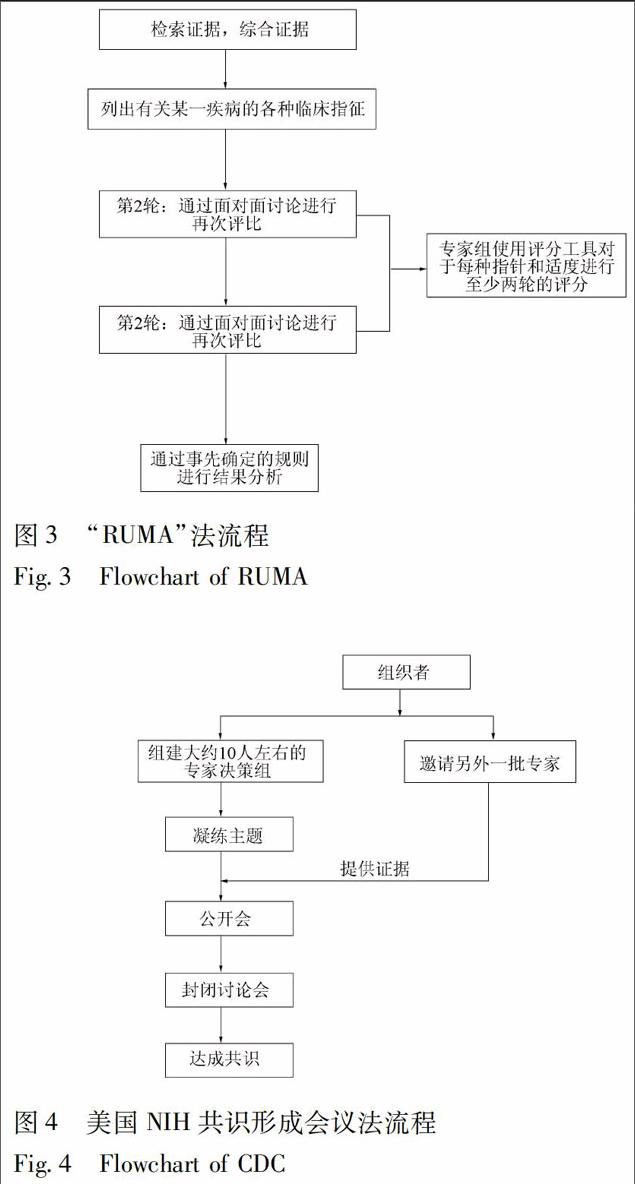
简称为:“RUMA”法,该方法又被称为“改良Delphi法”,联合应用了Delphi法和名义组法。RUMA通过优势互补发挥两者的优点,有效地克服了Delphi法中专家不谋面以致对有争议的问题难以取得共识和名义组法参与者意见过于分散的缺点。该方法实施时,通常会组建2个小组,即核心小组和专家组,前者引导后者,并向后者提供综合数据,后者则基于这些数据来达成共识。一般来讲,在开展共识形成过程之前,核心组会基于证据的综合开展一个系统评价,以便给专家组提供一个循证的决策引导。接着1个包含各种临床实际情景片段的问题会被制作出来提供给专家组。这些片段来自于有明显临床特征的某一病人。同时专家组会被给与1个9分制的李克特量表(Likert scale),用于评价某一特定干预措施是否适合该病人。专家组可以由7~15人组成,最好是9人,且以奇数为好。所遴选的专家最好来自多领域。通常对于某一干预措施的评价会有2轮。第1轮专家组通过邮件收到临床情景片段,并被要求进行“合适度”的评分,在评价时可以不用考虑干预措施的经济性问题。1~3分,4~6分,7~9分,分别代表不合适,不确定,合适。每个专家独立于其他专家进行评分。专家组成员可以参考核心组所提供的综合证据。第2轮则由1名经验丰富的主持人/协调员来组织1次1~2 d的面对面会议。通常7~11名足够,仍然是推荐奇数人数参加。会上,所有参与专家都会获得其他专家之前的个体评分结果。参会专家每人对每个片段干预措施的合适度发表意见。在讨论结束之前,每个参会专家可以再次重新审度他们之前的评分结果,并可以进行修改。之后,这些结果会被进行描述性统计分析。当有≥1/3的专家对某一临床问题的干预措施的评分为低分,而另外≥1/3的专家对同一临床问题的干预措施的评分为高分时,则视为有分歧,没有达成共识。在没有分歧时,中位评分若处于低分段(1~3分),视为“不合适”,如果评分处于高分段(7~9分)时,视为“合适”,如果评分在4~6分,无论是否有无分歧都视为“不确定”。这些评分结果将最终用于某一干预措施是否在过去使用不合适,或某一干预措施是否能够合适地用于将来。
2.4 美国NIH共识形成会议法[2,22]
首先要选定主题和遴选参会专家。然后围绕主题由参会者列出将要讨论的问题清单,确定会议讨论范围。通常与会专家10人左右,来自不同领域,形成会议专家决策组。该决策者独立于组织者,且没有其他利益冲突。这些专家应为领域内高水平的专家。同时,由组织者邀请另外一批独立于决策组的专家提供相关主题的各種证据,用于会议决策专家进行讨论。通常,组织者对于会议所讨论的主题会提供相关系统评价类的证据。与会专家听取证据陈述和来自公开方式征集的普通公众的意见之后,展开讨论。在公开征求意见时,普通公众可以对与会专家进行提问。之后,会议组专家组织讨论会进一步讨论证据,最终达成共识。会议主持人/协调员将主导并对公开征求意见会以及专家会进行掌控,并协助达成共识。在权衡各种证据和信息后,专家组将生成一份针对预先问题的共识声明。共识声明草稿会被参会人进行评审。讨论之后,专家组做出相应修正,之后对声明进行发布和传播。
值得一提的是,在目前指南制订过程中,国际上普遍提倡使用GRADE系统评价证据并形成推荐意见,而GRADE系统并非一种共识形成方法,但是它却需要使用上述各种共识形成方法来评价证据质量和推荐意见及其强度。
2.5 4种方法的对比
2.5.1 组织形式对比 整体来说,RUMA法在5个方面的对比中,比较有优势。其他3种方法则各自有其缺点,见表1。
2.5.2 优缺点对比 整体来说,RUMA法在五各方面的对比中,优势比较突出,但是也有费时的特点,见表2。
2.5.2 4种正式共识形成法流程图对比 4种正式共识形成法各有特色,均可在某一环节上“迭代”使用,直到共识程度达到高为止,见图1~4。
对于上述4种正式共识形成方法来讲,研究者在实际应用中的选择取决于3方面:临床问题;受众;可获取的资源。无论是哪种方法,如果用于医疗卫生决策时,在当今循证医学时代,都倡导与证据结合后使用,而对于非基于证据使用上述方法所得出的结论都是危险的。结合上述4种正式共识形成方法,以及本研究团队目前正在从事的一项研究课题“中医药补充/替代抗生素治疗7种感染性疾病的临床实践指南”,提出中医药临床实践指南制订过程中形成共识的关键步骤和流程。
3 中医药临床实践指南制订过程中形成共识的关键步骤
对于共识形成过程要素,应该至少涵盖以下关键步骤[1,18,23]。
3.1 共识形成组织者的要求
共识一旦形成,就应该被转化和应用,否则整个共识形成工作将毫无价值可言。为此,为了能够保证共识得以顺利的转化和推广使用,共识形成的组织者必须具备相应能力。在组织共识形成时,应该预先指定时间计划表、人员安排表和清晰的流程,并将所有材料和执行材料进行备案,并有全程透明化的可追溯记录。
3.2 确定需要达成共识的主题或问题
具体主题或问题可包括:针对某一疾病的诊疗,或者针对某一干预措施的有效性和安全性评价,还是某一诊断工具的临床使用情况等等。根据所定的不同主题,需要确定好用于形成共识的问题清单或提纲。在临床实践指南制订之初,研究者可以根据前期调研的临床问题来确定。
3.3 遴选共识组成员
成员的选定可以有3种常见情况:某一疾病领域的中医临床专家(不同工龄阶段均有所考虑),方法学研究专家(流行病学研究者、循证医学研究者、文献研究者等等);非专业人员。每种人群将拥有不同的价值观。中医临床专家应该是熟悉某疾病的中医诊疗过程,并有着丰富的临床经验;方法学研究者,则需要熟知该疾病/干预措施/诊断工具相关的证据资料及其来源;而对于非专业人员,比如患者,则有过对该疾病/干预措施/诊断工具的体验经历。对于每种人群的异质性大小也因情况而已,一个纳入参与者广泛的共识组将能够具有较好的共识结果推广前景,但是共识形成过程中会产生较大的分歧。当然共识如果来自于比较统一的群体时,比较能代表大多数的意见。一般共识小组的人员最好限定在不能少于6个,也不要多于12个。但是德尔菲法和名义组法可以纳入更多的参与者。
另外在有些面对面共识形成方法中,还需要主持人/协调员对面对面会议进行主持和协调。这个特殊人员的设置,往往是面对面共识会是否举办成功的一个重要因素。需要其对项目背景、讨论主题以及参会人员的熟悉和把握,以及对个人交流和协调能力的要求也比较高。
3.4 全面系统收集相关背景资料
在实施上述4种共识形成方法之前,研究者/组织者应该系统、广泛地收集相关主题的证据资料,就目前中医药临床实践指南制订的特点来看,主要有4大源头的证据资料可以查询:①中医经典和传承经验:中医的经典古籍;历史上著名医家的专著;近现代医家的医话医案;②最新现存指南和法规性文件:国家基本药物目录、国家基本医疗保险药品目录;中国药典等;③最新版教材;④现代临床研究的系统评价。整理好这些证据资料,以便向共识参与者展示目前的研究现状。同时也推荐事先对相关领域中医临床专家进行调研,如定性访谈或问卷调研。这对于完善即将进行的共识内容和临床问题清单有重要的铺垫作用。
3.5 提炼共识清单
基于背景资料以及前期的访谈调研,可以实施第1轮共识形成法,用于凝练将来正式共识形成开展的问题清单。就中医药领域来讲,需要重点凝练4个方面的内容:①中西医疾病名称;② 证候分型及其诊断要素;③治疗原则;④代表性方药。同时以列表形式形成最终的拟将用于共识的内容清单,采用李克特量表进行评分,见表3。
3.6 使用的共识形成方法和“共识达成”的界定
通过制订评价规则,如上述的李克特量表,意见反馈处理和共识达成程度的评价规则,来量化每个参与者的意见,进而确定 “达成共识”的标准,如超过50%或70%的人同意某个观点,即视为达成共识。也可以通过是或否的形式以匿名投票方式来进行。
3.7 对从“共识”到“推荐”标准的设定
总体要求是掌握足够当前最佳证据的条件下,共识专家在共识形成过程中进行评价,并形成共识声明,在指南中就是推荐意见。国际上强调临床实践指南中推荐建议应考虑3个方面的内容:①研究证据支持情况;②专家们的临床经验和专业建议;③病人建议。其中研究证据的质量与证据支持力度是科学性的基礎,推荐强度的依据,而专家经验与建议、病人建议则可以增加指南的适用性。在共识形成过程中,常见有3种情况需要应对处理:①专家同意现有证据提供的结论;②现有证据缺如,专家提出其他建议;③专家不同意现有证据所得结论。这3种情况在最后形成推荐意见时均需要注明。在最后陈述推荐意见时,应该将形成推荐的过程及其所使用的方法进行整体的描述;所推荐的强度应该有所标识;推荐的理由应该有所列示,如有参考证据,应该附上参考文献及其出处。就中医的临床实践指南制订过程中还需注意,证据类型中有很大一部分的支撑来自于传承和经验,即中医理论传统证据,已有研究者在这方面做了积极探索[24]。将中医理论传承证据、现代临床研究证据,临床专家意见相互参考,之后再做出综合推荐,是目前较为符合中医药特色的临床实践指南证据体系的一种可行做法。借鉴既往研究者的经验,本文也列出中医药临床实践指南在制订过程中从共识到推荐的一个框架表,如现代证据级别按照上述A,B,C,D 4级,另外2种按照有无来划分,推荐意见按照强和弱划分,见表4。
值得注意的内容有2点:在中医临床指南开发中,中医传统文献形成的证据是非常重要的一个方面,因此应该作为重点证据参考来源;另外,在没有研究证据或当前研究证据质量太低时,不能盲目根据理论推导与传统文献提高推荐强度,而是提出相应的建议,作为今后研究的方向。
4 制订流程
结合上述内容,本研究团队拟定出可用于中医药临床实践指南制订过程中共识形成的技术流程图,见图5。
5 小结
医学研究领域里对于科研决策过程中人的经验、建议和不同意见、观点、论述等主观世界的冲突,在临床实践指南的制订过程中显得尤为突出,如何解决这种冲突,则需要科学、客观的共识形成方法来达成共识,进而形成推荐意见。当前中医药临床实践指南的制订过程中,面临诸多有待共识达成的问题,亟需规范化。共识法可以用来研究群体内不同观点,得出不同层次的同意程度,以达到共识,进而可以形成“好的临床实践观点”(good practice points,GPP)[25],在证据质量不高,甚至缺如的时候,GPP将发挥重要作用。
[致谢] 兰州大学循证医学中心陈耀龙教授对本文的启发。
[参考文献]
[1] Improving consensus development for health technology assessment:an international perspective[EB/OL]. [2017-3-24]. http://www.nap.edu/catalog/1628.html.
[2] Murphy M K,Black N A,Lamping D L,et al. Consensus development methods,and their use in clinical guideline development[J]. Health Technol Assess,1998,2(3):1.
[3] Clinical practice guidelines:directions for a new program[EB/OL]. [2017-3-24]. http://www. nap. edu/catalog/1626. html.
[4] Guidelines for clinical practice:from development to use[EB/OL]. [2017-3-24]. http://www. nap. edu/catalog/1863. html.
[5] Robert H,Mark C W,Sean R,et al. Users′ guides to the medical literature:Ⅷ. How to use clinical practice guidelines. A. Are the recommendations valid? [J]. JAMA,1995(274):570.
[6] Methodological Principles [EB/OL]. [2017-3-24]. http://sign. ac. uk/methodology/index. html.
[7] 2013(Revised) Criteria for Inclusion of Clinical Practice Guidelines in NGC[EB/OL]. [2017-3-24]. https://www. guideline. gov/help-and-about/summaries/inclusion-criteria.
[8] Clinical practice guidelines we can trust——standards for developing trustworthy clinical practice guidelines(CPGs) [EB/OL]. [2017-3-24]. http://nationalacademies. org/hmd/~/media/Files/Report%20Files/2011/Clinical-Practice-Guidelines-We-Can-Trust/Clinical%20Practice%20Guidelines%202011%20Insert. pdf.
[9] Subjective global assessment-A highly reliable nutritional assessment tool[EB/OL]. [2017-3-24]. http://subjectiveglobalassessment. com/.
[10] 中華医学会皮肤性病学分会银屑病学组. 中国银屑病治疗指南(2008版)[J]. 中华皮肤科杂志,2009,42(3):213.
[11] 中华医学会皮肤性病分会银屑病学组. 中国银屑病治疗专家共识(2014版)[J]. 中华皮肤科杂志,2014,47(3):213.
[12] Jones J,Hunter D. Qualitative research:consensus methods for medical and health services research[J]. BMJ,1995,311(7001):376.
[13] Qaseem A,Forland F,Macbeth F,et al. Guidelines international network:toward international standards for clinical practice guidelines[J]. Ann Intern Med,2012,156(7):525.
[14] Agree II translations [EB/OL]. [2017-3-24]. http://www. agreetrust. org/resource-centre/agree-ii-translations/.
[15] Chen Y,Yang K,Marusic A,et al. A reporting tool for practice guidelines in health care:the right statement[J]. Ann Intern Med,2017,166(2):128.
[16] Grade working group-grade home[EB/OL]. [2017-3-24]. http://www. gradeworkinggroup. org/.
[17] Vakil N. Editorial:consensus guidelines:method or madness?[J]. Am J Gastroenterol,2011(106):225.
[18] Nair R,Aggarwal R,Khanna D. Methods of formal consensus in classification/diagnostic criteria and guideline development[J]. Semin Arthritis Rheum,2011,41(2):95.
[19] Nc D,O H. An experimental application of the Delphi method to the use of experts[J]. Futures,1963(9):458.
[20] A D,Van de Ven A. A group process model for problem identification and program planning[J]. J Appl Behav Sci,1971(7):467.
[21] Brook R H,Chassin M R,Fink A,et al. A method for the detailed assessment of the appropriateness of medical technologies[J]. Int J Technol Assess Health Care,1986(2):53.
[22] Arlene F,Jacqueline K,Mark C,et al. Consensus methods:characteristics and guidelinesfor use[J]. Am J Publ Health,1984(74):979.
[23] Lomas J. Words without action? The production,dissemination,and impact of consensus recommendations[J]. Annu Rev Public Health,1991,12:41.
[24] 衷敬柏. 高血壓病病证结合中医诊疗指南方法学研究[D]. 北京:中国中医科学院,2014.
[25] 廖星,谢雁鸣. 共识法在传统医学临床实践指南制定过程中的应用探讨[J]. 中西医结合学报,2008(6):555.
[责任编辑 丁广治]

