非处方药致45例不良反应分析Δ
徐建东,陈 强,易娟娟,李自冶,张晓燕(上海市虹口区江湾医院药剂科,上海 200434)
·不良反应与监测·
非处方药致45例不良反应分析Δ
徐建东*,陈 强#,易娟娟,李自冶,张晓燕(上海市虹口区江湾医院药剂科,上海 200434)
目的:探讨非处方(OTC)药的不良反应(ADR)发生情况,指导患者合理用药。方法:回顾性分析我院2013年1月-2016年6月45例OTC药致ADR患者的一般情况、过敏史、致敏药物、用药原因、用药方式、潜伏期、住院天数、临床表现、治疗和转归等资料。结果:45例患者中,男性14例,女性31例;年龄以20~30岁居多(31.1%);3例患者有既往过敏史(6.7%);口服药物居多(82.2%);用药原因以呼吸系统疾病居多(23例,51.1%)。因果关系评价结果为肯定的3例(6.7%),很可能35例(77.8%),可能7例(15.6%)。致ADR药物主要类别为非甾体抗炎药(57.8%)、中成药(20.0%)和外用药(17.8%);ADR临床表现以发疹型药疹(33.3%)、多形红斑型药疹(24.4%)和荨麻疹型药疹(13.3%)为主。结论:非甾体抗炎药是引起ADR的主要致敏药物,OTC中成药引起的ADR不容疏忽。建议提高公众药疗知识和技能,科学使用OTC药,以提高合理药疗水平。
非处方药;不良反应;合理用药
非处方(Over-the-counter,OTC)药,具有应用安全、质量稳定、疗效确切、使用方便等特点。随着医学知识的普及和群众自我保健意识的增强,患者实施自我药疗的选择范围扩大了,OTC药的市场份额以每年15%~30%的速度增长[1],同时发生药物相互作用和药品不良反应(ADR)危害的概率也会相应增加。据世界卫生组织统计显示:“全球约有1/7的死亡原因不是自然固有的疾病,而是不合理用药”[2]。2015年国家ADR监测中心收到严重伤害可疑不良事件报告较2014年增长15.2%。鉴于OTC药也存在着既能治病又有ADR的双重性,为指导临床合理使用并提高患者自我药疗的安全性,本文对我院因OTC药引发ADR的45例患者临床资料进行回顾性分析,提出合理使用OTC药的建议。
1 资料与方法
1.1 资料来源
调阅我院2013年1月-2016年6月因OTC药致ADR的患者的电子病历,共计45例。
1.2 方法
统计45例患者的一般情况、过敏史、致敏药物、用药原因、用药方式、潜伏期、住院天数、临床表现、治疗和转归等方面资料,并进行分析。
2 结果
2.1 一般情况
45例患者中,男性14例,女性31例;年龄最小20岁,最大82岁,平均年龄为(45.7±15.6)岁。发生ADR患者的年龄分布见表1。

表1 发生ADR患者的年龄分布Tab 1 Distribution ofADR patient’s age
2.2 过敏史
45例患者,3例有既往过敏史,占6.7%。
2.3 给药途径和用药原因
45例患者中,口服药物37例(82.2%),外用药物8例(17.8%)。用药原因为呼吸系统疾病23例(51.1%)、疼痛6例(13.3%)、消化系统疾病4例(8.9%)、皮肤疾病 4例(8.9%)、妇科疾病 3例(6.7%)、发热 3例(6.7%)、心血管疾病2例(4.4%)。
2.4 因果关系评价
依据国家ADR监测中心颁布的因果关系评价标
准[3],评价为肯定的有3例(6.7%),很可能35例
(77.8%),可能7例(15.6%)。
2.5 合并用药情况
45例ADR患者中,单一用药21例(46.7%),合并用药24例(53.3%)。
2.6 致敏药物类别和ADR潜伏期
ADR潜伏期最短0.5 d,最长14 d,平均潜伏期为(6.0±4.2)d。主要致敏药物为非甾体抗炎药26例(57.8%)、中药(9例,20.0%)、外用药(8例,17.8%)、消化系统药物(2例,4.4%),其ADR潜伏期分别为(3.7± 3.3)、(7.6±0.9)、(3±2.5)、(12±2.1)d。
2.7 致ADR药物及临床表现
根据《新编药物学》(第17版)[4],将引发ADR的药品进行分类统计,45例ADR中共涉及OTC药品4类30个品种。其中解热镇痛及非甾体抗炎药最多,其次为中药制剂和外用药。致ADR药物及临床表现见表2。
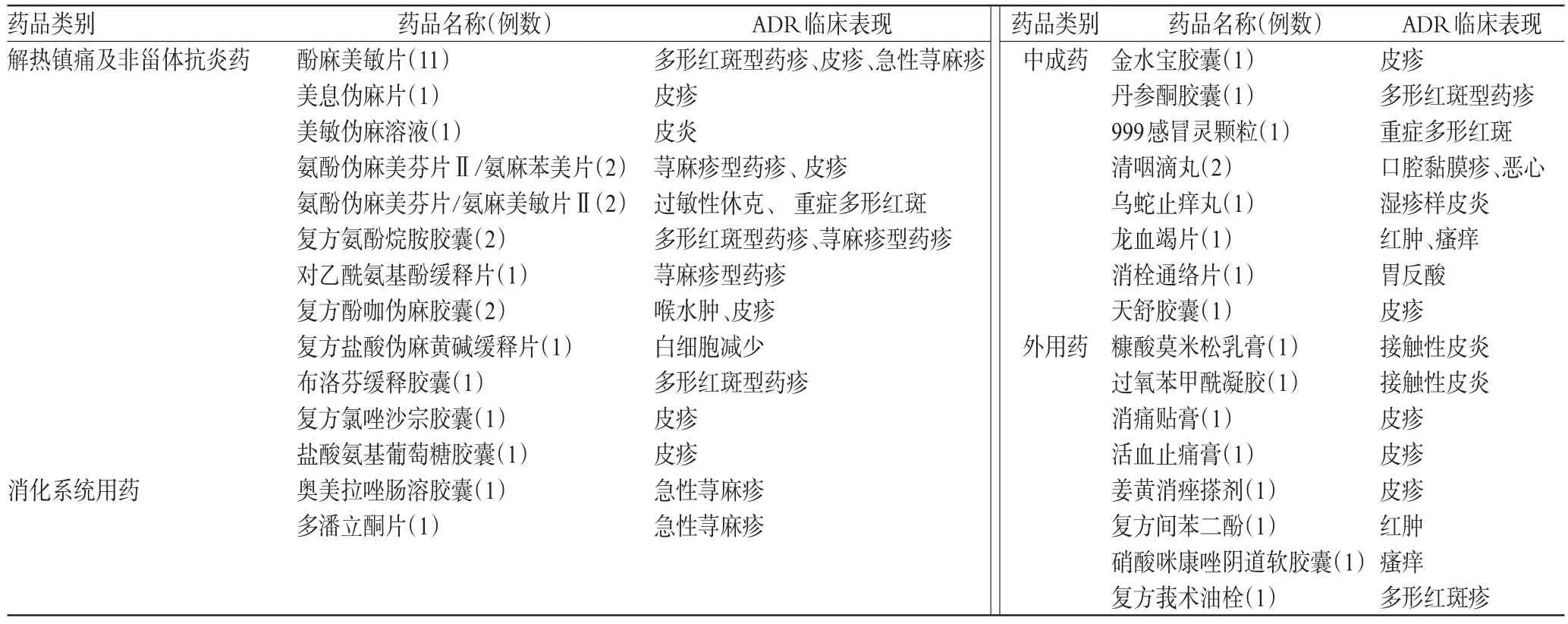
表2 致ADR药物及临床表现Tab 2 ADR-indwing durgs and cliaical manifestations
2.8 ADR累及器官/系统及临床表现
ADR主要累及皮肤及其附件(40例,占89.0%),临床表现主要为发疹型药疹、多形红斑型药疹和荨麻疹型药疹等,详见表3。

表3 ADR累及器官/系统及临床表现Tab 3 Organs or systems involved in ADR and clinical manifestations
2.9 治疗与疾病转归
在ADR报告中,经处理的有42例,其中,痊愈17例(40.5%),好转25例(59.5%)。对ADR的处理方法为所有患者首先停用可疑致敏药物,轻微的ADR如皮肤系统损害或消化系统损害一般在停药一段时间后症状会自行消失;对一些较为严重的过敏反应,给予抗组胺药物和维生素C,或全身使用糖皮质激素,维持水、电解质平衡,外用药物改善皮损;并发症患者给予保肝、护肾、补钾、降血压、降血糖等对症支持治疗。全身用糖皮质激素中,以等量甲泼尼龙计算,使用大剂量(≥60 mg)5例、中等剂量(30~60 mg)11例、小剂量(<30 mg)者21例,另5例未系统使用糖皮质激素。患者因ADR住院天数最短4 d,最长31 d,平均住院天数为(10.1±6.5)d。
2.10 新的、严重的ADR
45例报告中,一般的ADR 20例(44.4%),严重的ADR 25例(55.6%),新的一般的ADR 6例(13.3%),新的严重的ADR 7例(15.6%)。
3 讨论与建议
2013年1月-2016年6月我院上报的ADR共357例,其中涉及OTC药品的ADR 45例,占12.6%。在本次调查的45例ADR患者中,重症药疹2例,非重症药疹35例,其他8例;临床表现以发疹型药疹、多形红斑型药疹和荨麻疹型药疹为主。
45例ADR患者中,男女比例为1∶2.21,女性多于男性;年龄在20~82岁,其中20~30岁患者最多见(占31.1%),30~45岁患者占24.4%,45~60岁患者占20.0%,>60岁患者占24.4%,可能与老年人肾功能退化有关;给药途径以口服比例最高(占82.2%),这符合OTC药的用药特点。ADR的潜伏期最长为消化系统药物ADR,其次为中药制剂ADR,最短为外用药ADR;2例重症多形红斑型药疹患者均使用大剂量激素治疗。
ADR累及器官/系统以皮肤及其附件为主,其原因是皮疹由变态反应所致。目前临床上的一些常用药物如解热镇痛及非甾体抗炎药、中成药等具有较强的的抗原性,易引发病理性免疫反应。
OTC感冒药应用广泛,其种类繁杂且部分药品成分相同,随着ADR报道的增多,其在临床应用中存在的问题也逐渐引起人们的重视[5-6]。本文因解热镇痛药引起的ADR 26例,占比57.8%。其中氨酚伪麻美芬片(日片)/氨麻美敏片Ⅱ(夜片)引起重症多形红斑伴过敏性休克1例,该患者因感冒服药12 h后,当天全身出现水肿性红斑、水疱,伴高热(39.8℃),治疗中出现神志不清、呼之不应、口唇发绀、血压测不出等症状,予甲强龙80 mg抢救。另1例患者为提高药效同时服用酚麻美敏片和复方氨酚烷胺胶囊,由于两药均是含有对乙酰氨基酚和马来酸氯苯那敏的复方药,因药物过量和疗程长引发多形红斑型药疹。对乙酰氨基酚的ADR已引起监管部门高度关注[7],美国食品与药物管理局(FDA)在通报中曾提醒医疗工作者和患者,对乙酰氨基酚会引起罕见但严重的皮肤反应,这些有可能致命的皮肤反应包括Stevens-Johnson综合征(重症型多形性红斑)、中毒性表皮坏死松解症(TEN)和急性泛发性发疹性脓疱病(AGEP),这些皮肤反应可能在患者首次使用对乙酰氨基酚时出现,也有可能在使用该药的任何其他时候出现。临床药师建议:用药前需仔细阅读说明书,了解药物成分,不要同时服用两种及以上含有对乙酰氨基酚成分的药物;应按医嘱服用含对乙酰氨基酚的药物,注意不能超量使用;服用含对乙酰氨基酚药物时,不要饮酒;当发生过敏反应(如面部、口腔、咽喉肿胀,呼吸困难,瘙痒,皮疹)时,请立即停止用药并咨询医师。
有些患者误以为中药不含化学药成分而重复用药,如1例患者因感冒、咳嗽、高热自行使用氨酚伪麻美芬片(日片)/氨麻美敏片Ⅱ(夜片)、999感冒灵颗粒、复方磷酸可待因口服溶液,造成了每日马来酸氯苯那敏10 mg、对乙酰氨基酚1.6 g、麻黄碱84 mg的超量使用,从而导致重症多形红斑。因此,患者应关注OTC药的成分,避免联合用药时药物过量的风险。
许多人认为,化学药副作用大,中成药为纯天然制剂,而没有毒副作用,故中成药引起的ADR常常易被忽视。本文45例病例中致敏中成药类药物致ADR占比达20.0%,其中服用金水宝胶囊发生皮疹1例、服用丹参酮胶囊发生多形红斑型药疹1例。金水宝胶囊可益肾补肺、益精化痰、调节免疫功能等独特功效,因其化学成分和药理作用均与天然虫草相似,临床应用广泛;丹参酮胶囊可抗菌消炎,用于痤疮等症。上述口服中成药临床疗效确切、安全性高,发生ADR对人们传统观点认为中药和中成药,特别是保健中成药是比较安全的误区发出了安全警示;同时中成药说明书中ADR信息更新速度滞后,缺乏中西药联合应用导致ADR的提示。
过敏体质、药物过敏史与ADR的发生也存在一定的相关性。据文献报道,过敏史阳性者应用头孢菌素类药物变态反应和总ADR发生率比过敏史阴性者高14倍和10倍[8];过敏体质患者使用造影剂药物碘普罗胺ADR发生率是正常人的8.52倍[9]。本文中有1例患者曾有青霉素过敏史,因感冒服用复方酚咖伪麻胶囊1 d后出现喉水肿和全身泛发性皮疹,应用甲强龙60 mg治疗1周后症状才得以控制。为此,对过敏体质或有过敏史的患者,尽量选用致敏性较低的药物,避免使用已知有变态反应的药物或化学结构相似的药物,注意交叉过敏和联合用药产生致敏的风险。
外用激素制剂是治疗皮肤病的主要药物,具有抗过敏、止痒、抑制炎症等作用,可以治疗湿疹、神经性皮炎、银屑病、白癜风、色素沉着等症。大剂量、长期使用外用激素会出现糖尿病、高血压、骨质疏松、皮肤角质层变薄、皮肤萎缩、血管扩张,色素不匀沉着、多毛、紫癜、痤疮、光过敏、皮肤极度敏感、皱纹增多等激素依赖性皮炎副作用。本文中有1例患者因湿疹长期自行外用糠酸莫米松乳膏引发变态反应性接触性皮炎。临床还有皮炎、湿疹患者因长期面部使用激素软膏导致日光性皮炎甚至硬皮病。使用外用激素应遵循:不可滥用,非激素类外用药治疗有效的,一般不用激素制剂;首选低效激素类外用药;不宜大面积使用;面部慎用;控制用药时间与剂量,强效类激素一般连续用药时间不要超过3个月;逐渐停药,防止“反跳”;交替用药,避免耐药。
随着OTC药市场规模的迅猛扩大,广大消费者医药学知识普及不够,患者与医务人员对药品知识的了解存在不对等现象,患者自我防止药疗差错、合理用药的能力有限。本文提出OTC的合理使用与防范ADR的相关建议:(1)提高药师药学服务水平:加强药师素质队伍教育,开展正确合理运用OTC药自我药疗的咨询服务,普及“自我保键”的理念、知识和技能的用药宣教,让更多的人正确认知、科学使用OTC药。(2)掌握用药知识,规范用药行为:患者学习、了解有关药物知识,树立自我保护意识,正确选药,掌握适宜剂量、用药方法。(3)完善非处方药说明书可读性和风险提示[10-11]:OTC药品说明书内容应通俗易懂、简明扼要。注重OTC药品说明书可读性应普遍适用于受过教育或教育程度较低个体;明确药物服用时间(如“空腹”“饭前0.5 h”“饭后0.5 h”“餐时、餐前或餐后2 h”“睡前”“晨服”等)。(4)逐步完善OTC药品安全性、有效性、经济性以及药物临床再评价体系[12]:对上市OTC药品进行质量跟踪、ADR监测、临床疗效评价等。
总之,医院药师有责任积极参与社区的健康教育,进行OTC药治疗应用和药源性疾病预防的教育和咨询,运用互联网等各种宣传媒介进行OTC药的宣传教育,提高公众对OTC药的用药安全意识。
[1] 信明慧,胡天佑.非处方药的DTC营销模式浅谈[J].中国药业,2006,15(13):14.
[2] 张玉梅,刘会平,郭辰阳,等.对正确应用非处方药的分析[J].中国执业药师,2008,11(4):27-29.
[3] 国家食品药品监督管理局药品安全监管司,国家药品不良反应监测中心.药品不良反应报告和监测工作手册[S].2005-09-01.
[4] 陈新谦,金有豫,汤光.新编药物学[M].17版.北京:人民卫生出版社,2015:11-14.
[5] 都军平.抗感冒药的不良反应与合理应用建议[J].世界最新医学信息文摘,2015,15(59):115-116.
[6] 吴兵.OTC类抗感冒药物的合理使用分析[J].医学信息,2014,27(5):504.
[7] 杨月明,田春华,魏晶,等.儿童退热类化学药安全性问题的相关研究[J].中国药物警戒,2014,11(9):554-556.
[8] 徐瑞琴,冯喜英,汪海燕.患者应用头孢类药物不良反应与其过敏史相关性的调查[J].临床医学,2009,29(4):119-120.
[9] 王彤春,杜文民,王宏敏,等.非离子型含碘造影剂不良反应Logistic回归分析[J].药物流行病学杂志,2008,17(3):167-169.
[10] 熊芬,苏芬丽,孙旭,等.某院2014年在用药品说明书与非处方药说明书范本对比分析[J].中国药房,2015,26(28):4024-4026.
[11] 汤韧,王晓燕,杨悦.欧美非处方药药品说明书可读性测试简介及启示[J].中国药物警戒,2013,10(8):464-467.
[12] 夏东胜.中国非处方药物评价体系及展望[J].中国药学杂志,2014,49(8):697-701.
Analysis of 45 Cases of OTC Drug Induced ADR
XU Jiandong,CHEN Qiang,YI Juanjuan,LI Ziye,ZHANG Xiaoyan(Dept.of Pharmacy,Shanghai Hongkou District Jiangwan Hospital,Shanghai 200434,China)
OBJECTIVE:To investigate the occurrence of ADR induced by over-the-counter(OTC)drug in order to guide the rational use of drugs.METHODS:45 cases of ADR induced by OTC drug were analyzed retrospectively in terms of patient’s general information,allergic history,allergenic drugs,reason for drug use,route of administration,incubation period,days of hospitalization,clinical manifestation,treatment,outcome,etc.RESULTS:Among 45 patients,there were 14 male and 31 female.The patients were mainly 20-30 year-old(31.1%).Three patients had previous history of allergy(6.7%).Most ADR were induced by oral drugs(82.2%).Reasons for drug use were mainly disease of respiratory system(23 cases,51.1%).The results of causality assessment were positive in 3 patients(6.7%),probable in 35(n=77.8%),and possible in 7 patients(15.6%).ADR were mainly induced by non-steroidal anti-inflammatory drugs(NSAIDs,57.8%),Chinese patent medicine(20.0%),drugs for external use(17.8%).The clinical manifestations mainly included exanthematous drug eruption(33.3%),erythama multiforme drug eruption(24.4%),urticarial drug eruption(13.3%).CONCLUSIONS:NSAIDs are the main allergenic drugs,and ADR induced by OTC traditional Chinese medicine can not be ignored.To improve medical knowledge and skills of the public and the scientific use of OTC drug are beneficial to improve the clinical treatment level.
OTC drug;ADR;Rational drug use
R969.3
A
1001-0408(2017)11-1486-04
2016-08-27
2016-12-21)
(编辑:晏 妮)
上海市虹口区科学技术委员会医学课题(No.虹卫1502-09)
*副主任药师。研究方向:药事管理、临床药学和药物分析。电话:021-65429359。E-mail:tq0506@qq.com
#通信作者:副主任医师,博士。研究方向:骨科、医院管理。电话:021-65429438。E-mail:chenqianghn@126.com
DOI10.6039/j.issn.1001-0408.2017.11.13

