双胎妊娠产妇的临床分析
林 红
(贺州市人民医院,广西 贺州 542899)
双胎妊娠产妇的临床分析
林 红
(贺州市人民医院,广西 贺州 542899)
目的探讨双胎妊娠产妇的临床特点,分析导致新生儿死亡的影响因素。方法研究组所选病例为本院收治的双胎妊娠产妇,共140例,时间范围为2015年1月~2016年1月。同时,按照1:1比例,在本院同期收治的单胎妊娠产妇中分层随机抽取140例,将其作为对照组。对比两组分娩方式及分娩结局。结果研究组剖宫产率、产后出血率明显高于对照组,差异显著(P<0.05);研究组患者中,阴道分娩新生儿病死率为14.1%(9/64),高于剖宫产分娩的1.4%(3/216),差异显著(P<0.05)。对照组剖宫产与阴道分娩新生儿病死率对比,差异不显著(P>0.05);且两组<33周与≥33周患者不同分娩方式新生儿死亡率对比,均差异不显著(P>0.05);Logistic回归分析显示,随着孕周增加,新生儿病死率逐渐降低,两者呈负相关。结论双胎妊娠会引发多种产后并发症,需加强早期预防和治疗,按照产妇及胎儿具体情况判断分娩时机,此外,还需要综合考虑胎儿大小、孕周等,决定分娩方式。
双胎妊娠;分娩方式;分娩时机;妊娠结局;影响因素
双胎妊娠在临床上较为常见,属于高危妊娠类型。相较于单胎妊娠,双胎妊娠新生儿窒息、死亡发生率明显增高。而且,现阶段,随着医学技术的快速发展及辅助生育技术的广泛普及,双胎妊娠发生率明显提升。这就需要临床上采取积极措施,加强对双胎妊娠孕产妇临床特征的观察,分析影响不良妊娠结局的原因,探讨导致新生儿死亡的危险因素,从而采取积极措施,做好围产期治疗及护理,提升母婴存活率。本研究为深入探讨双胎妊娠产妇的临床特点,分析导致围产期新生儿死亡的重要因素,回顾性分析了140例双胎妊娠产妇及140例单胎妊娠产妇的一般资料,现报道如下:
1 资料与方法
1.1 一般资料
研究组所选病例为本院收治的双胎妊娠产妇,共140例,时间范围为2015年1月~2016年1月。按照1:1比例,在本院同期收治的单胎妊娠产妇中分层随机抽取140例,将其作为对照组。两组患者及家属均对本研究知情同意,并自愿签署知情同意书。研究组患者中,年龄18~45岁,平均年龄(30.5±5.4)岁;孕周最短为28周,孕周最长为41周,平均孕周(36.5±1.2)周;均为双胎妊娠。对照组患者中,年龄18~45岁,平均年龄(30.4±5.3)岁;孕周最短为28周,孕周最长为41周,平均孕周(36.6±1.1)周;均为单胎妊娠。两组产妇年龄、孕周等一般资料对比,P>0.05,可对比。
1.2 方法
回顾性分析两组产妇的基本情况,包括年龄、孕周、孕次、产次、胎儿方位、胎儿大小、分娩方式、母婴并发症、产后出血、新生儿体重、新生儿死亡等。并分析两组分娩方式,探讨影响新生儿死亡的重要因素。
1.3 统计学方法
应用SPSS 19.0统计学软件对数据进行分析处理,计数资料以百分数(%)表示,采用x2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组分娩方式及产后出血发生情况对比
研究组剖宫产率、产后出血率明显高于对照组,差异显著(P<0.05)。见表1。
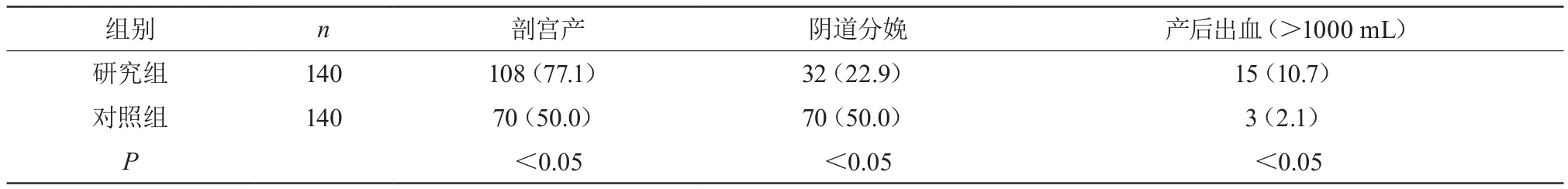
表1 两组分娩方式及产后出血发生情况的对比 [n(%)]
2.2 两组孕周不同患者不同分娩方式新生儿死亡率对比
研究组患者中,阴道分娩新生儿病死率为14.1% (9/64),高于剖宫产分娩的1.4%(3/216),差异显著(P<0.05)。对照组剖宫产与阴道分娩新生儿病死率对比,差异不显著(P>0.05)。此外,考虑到双胎妊娠死亡大多发生于32周以后,故本研究以孕33周作为界线进行对比。显示两组<33周与≥33周患者不同分娩方式新生儿死亡率对比,均差异不显著(P>0.05)。见表2。
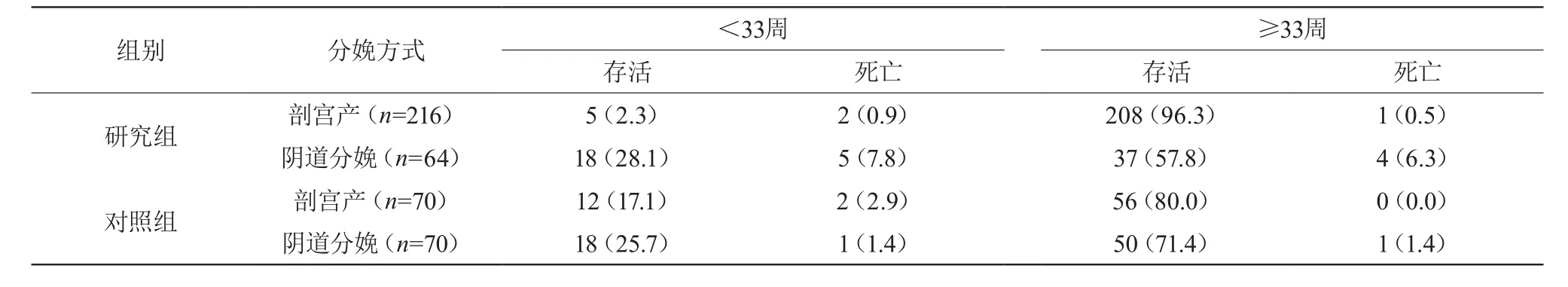
表2 两组孕周不同患者不同分娩方式新生儿死亡率的对比 [n(%)]
2.3 新生儿死亡影响因素分析
以因变量为新生儿死亡,以自变量为其他测量指标,包括胎儿大小、孕周等。研究组患者双胎中,存在1个及2个新生儿死亡,均作为1个死亡病例。实施Logistic分析,显示影响新生儿死亡的因素为孕周,随着孕周增加,新生儿病死率逐渐降低。
3 讨 论
有研究认为,相较于单胎妊娠,双胎妊娠更易导致患者出现妊娠期高血压、贫血、胎膜早破、早产等[1]。但是,还有研究发现,双胎本身并不是导致新生儿死亡的主要因素,强调影响新生儿死亡的因素包括产妇年龄、孕周、孕次、分娩方式等[2]。
在分娩方式选择方面,将可能引发产后出血的高危因素排除后,研究组患者中,阴道分娩新生儿病死率为14.1%,高于剖宫产分娩的1.4%,差异显著(P<0.05),与文献结果相符[3]。由此可知,双胎妊娠产妇实施阴道分娩的新生儿死亡率明显较剖宫产高。一般来说,在对双胎妊娠者进行分娩方式选择时,需要综合考虑孕妇孕龄、孕产史、胎儿胎位、大小、孕妇并发症等因素,尤其需要重视胎儿胎位及体重[4]。当前,大量研究证实,双胎妊娠产妇实施剖宫产,能降低低体重儿死亡率[5-6]。因此,这就需要在双胎妊娠产妇分娩过程中,在尽量延长孕周、促使双胎心肺基本发育成熟的前提下,适量将手术指证放宽。
此外,本研究结果还显示,两组<33周与≥33周患者不同分娩方式新生儿死亡率对比,均差异不显著(P>0.05)。但是,本研究笔者还发现,不管是单胎还是双胎,孕周在33周以前的产妇新生儿病死率均较高,且伴有较为严重的母体并发症,与文献结果相符[7]。提示孕周是影响围产期新生儿死亡的一个重要因素。本研究实施Logistic分析,结果显示,随着孕周增加,新生儿病死率逐渐降低。结果表明,孕周是导致围产儿新生儿死亡的一个重要危险因素,随着孕周的减少,新生儿死亡率会逐渐增加。提示在临床治疗过程中,不管是单胎妊娠,还是双胎妊娠,针对孕周在31周以下的患者,需尽量采取积极措施,适量对孕周进行延长,从而对母体宫内环境进行改善,促使胎儿生存能力得到提升,以减少新生儿死亡。
综上所述,双胎妊娠会引发多种产后并发症,需加强早期预防和治疗,按照产妇及胎儿具体情况判断分娩时机,此外,还需要综合考虑胎儿大小、孕周等,决定分娩方式。
[1]张惠琴,樊 蕊,田国华,等.试管婴儿双胎及自然受孕双胎临床分析[J].中国当代儿科杂志,2015,17(1):63-67.
[2]杨小明,徐友娣,谷茂红.149例双胎妊娠临床分析[J].中华全科医学,2015,13(2):232-234.
[3]赵思忆.双胎妊娠孕妇的分娩方式探讨与临床结局分析[J].中国高等医学教育,2015,10(8):137,140.
[4]华少萍,胡春霞,张宏玉,等.双胎妊娠临床结局的影响因素分析[J].中国妇幼保健,2011,26(30):4668-4669.
[5]雷 曼.59例双胎妊娠分娩方式与妊娠结局的临床分析[J].当代医学,2013,19(4):62-63.
[6]殷艳晶,田 莉,郭延秀,等.试管婴儿双胎及自然妊娠双胎临床结局分析[J].中国妇产科临床杂志,2016,17(3):227-229.
[7]慕丽红.30例双胎妊娠分娩方式对妊娠结局的临床分析[J].卫生职业教育,2014,32(12):140-141.
本文编辑:刘帅帅
R714.23
B
ISSN.2095-8803.2017.01.074.02

