不同体重指数新发2型糖尿病患者血清微炎症水平与胰岛功能水平研究
何素彦 张红岩 刘赞朝
·论著·
不同体重指数新发2型糖尿病患者血清微炎症水平与胰岛功能水平研究
何素彦 张红岩 刘赞朝
目的 探讨不同体重指数的新诊断2型糖尿病患者血清微炎症水平与胰岛功能的关系研究。方法 选择2014年10月至2015年12月门诊初次诊断2型糖尿病患者150例,依据患者体重指数不同分为正常组(BMI≤24 kg/m235例)、超重组(24 kg/m2 2型糖尿病;微炎症;胰岛功能;体重指数 2型糖尿病是由胰岛素分泌绝对或相对性不足而导致体内长期处于高血糖状态。2型糖尿病发病与肥胖因素关系密切[1],以腹内脂肪增加为主的内脏性肥胖是2型糖尿病伴有肥胖的主要表型特征。腹内脂肪细胞可以分泌炎性细胞因子,抑制胞内信号转导,出现高胰岛素抵抗。肥胖与2型糖尿病重叠存在,其炎性水平与胰岛素抵抗程度如何,尚缺乏研究[2,3]。课题研究目的试分析不同体重指数的新发诊断2型糖尿病患者血清微炎症水平与胰岛功能的关系研究。 1.1 一般资料 选择2014年10月至2015年12月门诊初次诊断2型糖尿病患者150例,男76例,女74例;年龄36.6~58.8岁,平均年龄(45.62±5.07)岁。依据患者体重指数不同分为正常组(BMI≤24kg/m235例)、超重组(24 1.2 检测指标 入组患者均在24h内晨空腹采外周静脉血,3 000r/min离心沉淀,静置15min后,-20℃冰箱保存标本备用。采用免疫散射比浊法检测患者血清C-反应蛋白(CRP),应用酶联免疫吸附法检测白细胞介素-6(IL-6)与肿瘤坏死因子-α(TNF-α)水平,葡萄糖氧化酶法检测患者空腹血糖(FPG)、单克隆抗体法检测血糖化血红蛋白(HbA1c),采用HOMA模型公式计算胰岛素抵抗指数(HOMA-IR),HOMA-IR=(FINS×FPG)/22.5。行静脉葡萄糖耐量试验与口服葡萄糖-胰岛素释放实验(OG-IRT),计算第一时相胰岛素分泌功能指数(AIR3-5)及胰岛素敏感性指数(ISI)。ISI依据Cederholm法计算(ISI=MCR/logMI),MCR:葡萄糖代谢清除率,logMI:一定胰岛素浓度。第一时相胰岛素分泌功能以50%葡萄糖50ml于2min内弹丸注射后,分别于0、3、4、5min通过留置针采血测量血糖,以葡萄糖注射后3~5min急性胰岛素反应表示,公式AIR3~5=(SI3+SI4+SI5)/3-SI0。比较3组患者血清CRP、IL-6、TNF-α水平与胰岛功能指标水平差异,Pearson相关分析患者BMI与HOMA-IR、ISI间相关性。 2.1 2组患者血清CRP、IL-6、TNF-α水平比较 随着体重指数的增加,3组患者血清CRP、IL-6、TNF-α水平逐渐升高,3组间两两比较差异有统计学意义(P<0.05)。见表1。 组别CRP(mg/L)IL⁃6(ng/L)TNF⁃α(ng/L)正常组(n=35)8.45±1.0410.79±1.2812.85±4.73超重组(n=57)14.93±2.8615.80±2.2719.75±4.47肥胖组(n=58)19.52±3.8322.70±3.0528.69±4.82F值3.9062.9853.792P值0.0030.0050.003 注:超重组、正常组比较,q值(CRP;IL-6;TNF-α)=3.432;3.541;3.214,P<0.05;肥胖组、超重组比较,q值(CRP;IL-6;TNF-α)=3.761;3.685;3.052,P<0.05;肥胖组与正常组比较,q值(CRP;IL-6;TNF-α)=4.782;3.890;3.432,P<0.05 2.2 2组患者胰岛功能指标比较 正常组、超重组、肥胖组患者血FPG、HbA1c、HOMA-IR水平逐渐升高,ISI、AIR3-5水平逐渐降低,3组间两两比较差异有统计学意义(P<0.05)。见表2。 表2 2组患者代谢指标比较 ±s 注:超重组、正常组比较,q值(FPG、HbA1c、HOMA-IR、ISI、AIR3-5)=3.632、3.042、3.825、3.896、3.904,P<0.05;肥胖组、超重组比较,q值(FPG、HbA1c、HOMA-IR、ISI、AIR3-5)=3.761、3.685、3.052、3.895、4.091,P<0.05;肥胖组与正常组比较,q值(FPG、HbA1c、HOMA-IR、ISI、AIR3-5)=4.782、3.890、3.432、4.804、3.761,P<0.05 2.3 相关性分析Pearson相关分析显示BMI水平与HOMA-IR呈正相关(r1=0.503,P<0.05),与ISI呈负相关关系(r2=-0.461,P<0.05)。 2型糖尿病是内分泌代谢紊乱性疾病。其病理机制主要表现为体内长期高血糖、微炎症、高胰岛素抵抗状态。其发病机制主要与胰岛功能的相对性或绝对性不足有关。胰岛素抵抗是指患者体内胰岛素分泌量正常,但周围组织细胞胰岛素生物利用度下降,表现为胰岛素敏感性降低,胰岛素分泌处于相对不足状态。葡萄糖刺激下的第一时相胰岛素分泌量是反应胰岛功能水平的重要指标。长期的高糖刺激可以导致第一时相胰岛素分泌量下降,高峰曲线下移,代表胰岛功能的减退。胰岛素敏感性指数是以一定胰岛素浓度下,葡萄糖的正常代谢率。与胰岛素抵抗指数相对反映患者体内的胰岛功能水平。肥胖症作为一种新型内分泌紊乱性代谢性疾病,在不健康饮食习惯以及生活习惯的影响下,其临床发病率呈逐渐增加趋势。研究统计肥胖症作为多种疾患的易患因素,目前已经成为继肿瘤、心血管病、感染、意外等原因后第五位死亡因素[4,5]。研究表明肥胖与代谢关系紧密,特别以内脏性脂肪增多为主要表型的腹型肥胖与胰岛素抵抗关系密切,并且与逐渐增高的心脑血管事件发生率相关[6,7]。既往基础研究显示脂肪组织不仅是能量储备器官,而且是机体重要的内分泌器官[8,9]。特别是内脏脂肪的增加可以分泌多种脂肪因子如瘦素、抵抗素、脂联素等参与肥胖介导的胰岛素抵抗。脂肪分泌因子作用于胰岛素受体与底物受体,下调胰岛素受体信号转导,抑制胰岛素受体络氨酸残基磷酸化,蛋白激酶B与腺苷酸活化蛋白激酶激活减少,产生胰岛素抵抗增加。随着研究的深入,近年来研究表明脂肪细胞的增多还可以导致机体炎性细胞因子水平升高,引发机体长期处于微炎性反应状态[10,11]。机体长期微炎症水平是血管内皮细胞受损的主要原因,也是机体内质网应激系统高水平反应及细胞线粒体泵功能障碍的主要诱因。长期微炎症水平也是机体代谢异常的促进动因。实验表明巨噬细胞浸润脂肪是肥胖微炎症的特征之一,巨噬细胞可以分泌白介素-6、肿瘤细胞坏死因子-α等多种因子,参与机体的微炎性反应[12,13]。随着肥胖亚群研究的深入,逐渐认识到肥胖程度不同,机体代谢异常水平存在差异[14]。为进一步分析不同体重指数的2型糖尿病患者,其体内炎症水平高低与胰岛功能的影响以及其相关性,课题试以IL-6、TNF-α、CRP为炎性反应程度指标,以胰岛素抵抗程度、AIR3-5指数及胰岛素分泌敏感性等糖代谢指标为胰岛功能参数,分析指标间相关性。 课题研究发现随着体重指数的增加,3组患者血清CRP、IL-6、TNF-α水平逐渐升高,3组间两两组比较差异有统计学意义(P<0.05)。正常组、超重组、肥胖组患者血FPG、HbA1c、HOMA-IR水平逐渐升高,ISI、AIR3-5水平逐渐降低,3组间两两组比较差异有统计学意义(P<0.05)。课题研究结果表明对于新发2型糖尿病患者,体重指数的增加对于患者胰岛功能的影响呈逐渐减退趋势,微炎症水平不仅是肥胖症患者脂肪细胞分泌脂肪因子结果,也是机体胰岛素抵抗的重要因素。不同体重指数对于胰岛素抵抗程度、第一时相胰岛素分泌曲线影响因素存在差异。进一步Pearson相关分析显示BMI水平与HOMA-IR呈正相关(r1=0.503,P<0.05),与ISI呈负相关关系(r2=-0.461,P<0.05)。尽管课题就体重指数对于机体炎症水平以及胰岛功能的影响进行相关研究,得出体重指数与胰岛功能存在负相关关系、与体内微炎症水平呈正相关关系。但随着肥胖亚群研究的深入,代谢正常性肥胖的研究也有待进一步深入[15]。 综上所述,新发2型糖尿病患者体内血糖水平与胰岛功能随BMI变化。体重指数越大,体内血糖水平以及微炎症指标水平越高,第一时相胰岛素分泌功能指数越低,胰岛素敏感性越差,胰岛素抵抗程度越高。2型糖尿病患者体重指数与HOMA-IR、ISI间存在相关。 1 魏剑芬,王颖,吴乃君,等.2型糖尿病肥胖患者血清铁蛋白与胰岛素抵抗关系的研究.中国糖尿病杂志,2015,23:595-597. 2 任春久,张瑶,崔为正,等.氧化应激在2型糖尿病发病机制中的作用研究进展.生理学报,2013,65:664-673. 3 翟华,邓华聪,胡振平,等.2型糖尿病及肥胖患者血浆颗粒蛋白前提水平及其与胰岛素抵抗的关系.中华内分泌代谢杂志,2013,29:570-573. 4 郭超,尚文斌.2型糖尿病患者内脏型肥胖与胰岛素抵抗的相关性研究进展.现代中西医结合杂志,2015,24:1702-1704. 5 中华医学会糖尿病分会.中国2型糖尿病防治指南(2010年版).中国糖尿病杂志,2012,20:81. 6 赵丽岩,郝奉民,王庆周.2型糖尿病血清抵抗素与血糖、血脂水平的相关性研究.疑难病杂志,2010,9:36. 7 胡丽叶,朱旅云,李晓玲,等.不同糖耐量人群胰岛素抵抗指数及血管内皮功能变化的意义.临床误诊误治,2010,23:309. 8 付思思,汪志红,龚莉琳,等.2型糖尿病家族史对代谢健康超重人群胰岛素敏感性及胰岛细胞功能的影响.中华糖尿病杂志,2015,7:431-435. 9 顾朋颖,康冬梅,夏媛,等.不同糖耐量状态下空腹血浆肥胖抑制素水平及其脂代谢的相关性.中华老年医学杂志,2010,29:480-482. 10 安雅莉,高妍,朱倩,等.不同体重指数新诊断2型糖尿病患者胰岛素分泌和胰岛素抵抗状况调查.中华医学杂志,2009,89:1117-1121. 11 宋丹丹,邹大进.代谢正常肥胖的研究进展.中国糖尿病杂志,2012,20:75-77. 12 何杨,王川,黎锋,等.肥胖对不同糖耐量者第一时相胰岛素分泌功能的影响.中国病理生理杂志,2013,29:932-936. 13 李萍,王磊,刘蓉辉,等.不同腹内脂肪/皮下脂肪比值的糖耐量正常人群胰岛素敏感性与胰岛β细胞分泌功能的研究.中国全科医学,2011,14:740-742. 14 孙颖,魏聪,李红蓉,等.肥胖诱导胰岛素抵抗机制研究进展.中国老年学杂志,2015,35:6268-6270. 15 李强.肥胖促进2型糖尿病发生的研究进展.临床内科杂志,2012,29:152-154. 10.3969/j.issn.1002-7386.2017.07.032 050051 河北省石家庄市第二医院 R A 1002-7386(2017)07-1066-03 2016-10-26)1 资料与方法

2 结果
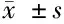


3 讨论

