脐静脉置管联合PICC导管在极低出生体重儿中的应用
于新颖,孙梅莹,李 欣
(中国医科大学附属盛京医院,沈阳 110004)
脐静脉置管联合PICC导管在极低出生体重儿中的应用
于新颖,孙梅莹,李 欣
(中国医科大学附属盛京医院,沈阳 110004)
极低出生体重儿;脐静脉置管;经外周置入中心静脉导管(PICC)
脐静脉置管技术于20世纪80年代后期开始应用于临床[1],因其属于侵入性操作,未被广泛应用。近年来,随着我国新生儿抢救技术的进步和发展,脐静脉置管已逐渐成为抢救新生儿的重要手段。通过脐静脉置管可迅速建立静脉通道,用于输注药物、静脉营养、中心静脉压监测及换血等,为新生儿抢救和治疗提供了有效途径。中国医科大学附属盛京医院新生儿重症监护病房2012年1—12月共有36例极低出生体重儿采用了脐静脉置管(umbilical venous catheter,UVC)过渡为经外周置入中心静脉导管(peripherally inserted central catheter,PICC)进行治疗,并与同期应用留置针过渡为PICC的38例极低出生体重儿进行比较分析,现将结果报道如下。
1 对象与方法
1.1 对象 选取2012年1—12月入住中国医科大学附属盛京医院新生儿重症监护病房的极低出生体重儿74例。纳入标准:①通过UVC结合PICC进行治疗的患儿;②采用留置针结合PICC进行治疗的患儿;③出生体重小于1 500 g。排除标准:①患儿家属中途放弃治疗或患儿死亡者;②因各种原因导致置管失败或因导管位置不当等拔除者。将74例新生儿根据置管方式不同分为两组,采用UVC过渡为PICC组36例,采用留置针过渡为PICC组38例。两组患儿入院时的基本情况比较,差异均无统计学意义(P>0.05),见表1。
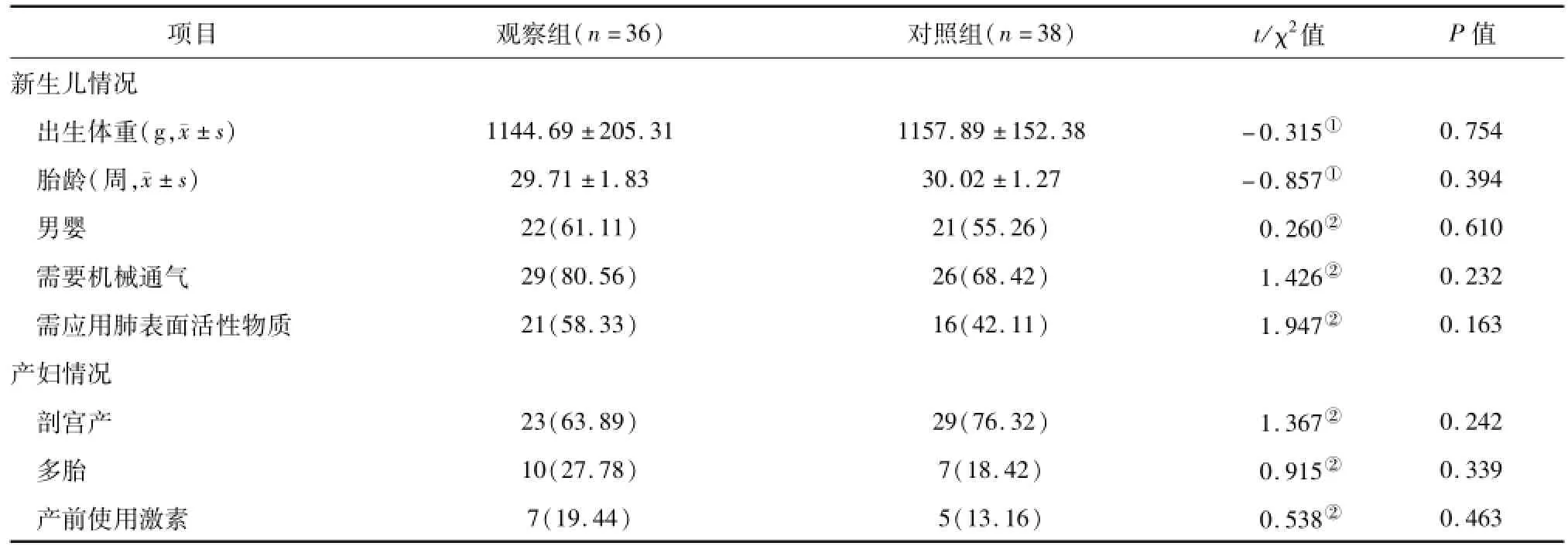
表1 两组新生儿及产妇基本情况比较[n(%)]
1.2 置管方法
1.2.1 观察组 患儿在出生后48 h内进行脐静脉置管,脐静脉导管选用美国进口专用一次性硅胶管,型号3.5 Fr。参照《实用新生儿学》[2]脐静脉置管术的操作方法置管、固定、结扎止血,然后行床边X线摄片定位,确定导管置于下腔静脉内(导管尖端位于膈肌上0.5~1.0 cm),连接输液管道。脐静脉置管7~10 d后,按计划拔管,改为PICC。选择美国BD公司生产的1.9 Fr规格的PICC穿刺包,按常规方法置管、固定,然后行胸部X线摄片定位,确定导管置于上腔静脉(第4胸椎至第6胸椎)。
1.2.2 对照组 患儿入病室后予留置套管针,采用BD公司生产的24 G密闭式静脉留置针进行外周静脉穿刺,注意保护双上肢肘部静脉以备PICC穿刺。同时根据患儿水肿消退情况及出凝血状况,于出生后3~6 d行PICC置管,操作过程同观察组,同时拔除留置套管针。
1.3 观察指标 比较两组患儿体重降至最低的时间、恢复出生体重时间、体重达2 000 g的时间、住院期间平均体重增长速率、住院总天数、导管相关感染及其他并发症的发生情况。并发症主要包括支气管肺发育不良、动脉导管未闭、坏死性小肠结肠炎、早产儿视网膜病变、胆汁淤积、颅内出血等。
1.4 统计学方法 采用SPSS 13.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,采用两独立样本t检验比较;计数资料以频数、百分比表示,采用卡方检验比较,检验水准为α=0.05。
2 结果
2.1 两组患儿体重增长情况及住院总天数比较 两组患儿体重降至最低的时间、体重达2 000 g的时间、住院期间平均体重增长速率、住院总天数均无显著差异(P>0.05),而恢复出生体重时间,观察组明显短于对照PICC组,差异有统计学意义(P<0.05),见表2。
2.2 两组患儿并发症发生情况 两组患儿相关并发症发生率比较,差异均无统计学意义(P>0.05),见表3。
表2 两组患儿体重增长情况及住院总天数比较(±s)
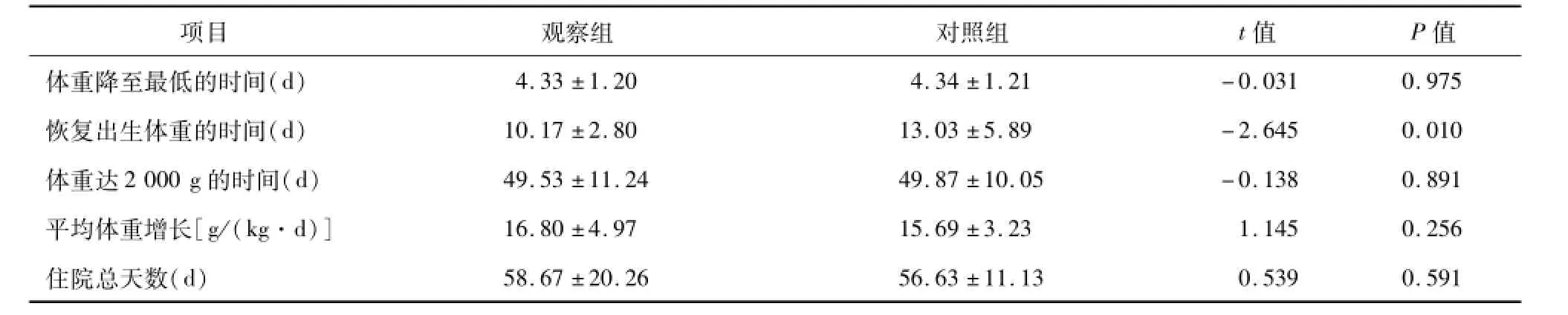
表2 两组患儿体重增长情况及住院总天数比较(±s)
项目观察组对照组t值P值体重降至最低的时间(d)4.33±1.20 4.34±1.21-0.031 0.975恢复出生体重的时间(d)10.17±2.80 13.03±5.89-2.645 0.010体重达2 000 g的时间(d)49.53±11.24 49.87±10.05-0.138 0.891平均体重增长[g/(kg·d)]16.80±4.97 15.69±3.23 1.145 0.256住院总天数(d)58.67±20.26 56.63±11.13 0.539 0.591

表3 两组患儿并发症发生情况比较[n(%)]
3 讨论
3.1 UVC联合PICC的优势 脐静脉置管联合经外周置入中心静脉导管在极低出生体重儿救治中具有重要作用。早产儿特别是极低和超低出生体重儿由于胎龄小、体重低,生后并发症多,早期经口喂养困难,常需持续静脉输液治疗和输注高渗营养液[3]。静脉输液可通过外周静脉留置针或中心静脉置管的方式给予。但由于患儿易哭闹,外周血管纤细、血管壁薄,且疾病状态下皮肤弹性降低,表浅静脉塌陷等原因,外周静脉穿刺时常常回血不明显或不回血,使静脉穿刺难度加大[4]。且静脉留置针难以长期保留,穿刺部位常出现红肿、硬结、青紫、针孔斑斓等,增加了患儿痛苦。亦有研究表明,反复的静脉穿刺作为一种不良刺激因素,常可导致极低出生体重儿体温不恒定、剧烈哭闹、血氧饱和度不稳定、呼吸暂停等,影响患儿体质量增长[5-6]。同时,由于通过外周静脉留置针不能输注高渗液体,全胃肠外营养不能达到所需要的浓度也会对患儿体重增长造成不良影响。研究结果显示,UVC联合PICC组患儿较留置针联合PICC组患儿更快恢复出生体重,这与朱慧等[7]的研究结果一致。两组患儿在感染指标及支气管肺发育不良、胆汁淤积等并发症发生率方面比较,差异并无统计学意义,这与杨祖铭等[8]的研究结果一致。因此,早期中心静脉置管尤为重要。近年来,中心静脉置管技术,包括UVC和PICC已经在新生儿重症监护室(NICU)逐渐普及,成为早产儿尤其是极低出生体重儿和超低出生体重儿的重要生命通道[9]。但PICC穿刺时间滞后,这是由于早产儿出生后皮肤水肿及周围循环差,出生早期直接进行PICC置管难度大、成功率低,极易发生导管渗液等。吴旭红等[10]研究发现,13例发生导管渗液的早产儿中,12例于生后24 h内进行了PICC置管。因此,早产儿行PICC置管前可采取以UVC替代外周静脉留置针过渡。且新生儿娩出后2~3 d内,由于脐带未干,脐血管清晰可见,脐静脉相对于外周静脉而言,管径粗、管壁厚,置管操作简单易行,避免了套管针反复静脉穿刺给患儿带来的痛苦,同时保护了外周血管,有利于后续PICC置管的成功。
3.2 脐静脉置管的局限性 目前,对于危重儿,出生后即行UVC置管,约1周后行PICC置管已成为国外及香港地区NICU的常规辅助治疗手段[7]。需要注意的是,脐静脉置管并非对所有新生儿都适用,下肢或臀部有局部供血障碍症状、腹膜炎、坏死性小肠结肠炎、脐炎、脐膨出的患儿应禁忌行脐静脉置管[11]。尽管新生儿生后1周内脐静脉是开通的,但脐带一般在生后2~3 d干结,不便于置管,置管的最佳时机为出生后15~30 min,出生4 d后几乎不能再进行脐静脉置管[12]。此次研究中所有UVC均在患儿生后48 h内置入,X线摄片显示所有导管均成功置入下腔静脉。导管留置期间,每天评估留置中心静脉导管的必要性,若不再需要应及时拔除导管[13]。国外有研究显示,UVC留置时间以不超过14 d为佳,否则导管相关感染的发生率将明显增加[14]。我科UVC一般留置7~10 d,最长不超过14 d。
4 小结
脐静脉置管联合经外周中心静脉置管能减轻患儿痛苦,缩短患儿恢复出生体重的时间,且不会增加感染及其他并发症的发生率,可作为NICU中救治极低出生体重儿维持静脉通路的主要方法。但作为一项回顾性分析,该研究不可避免地存在一定的局限性。如前期置管方式的选择并非随机进行,而是根据患儿脐带情况判断。如初步评估无法进行脐静脉插管或插管不成功则改为外周留置套管针,这可能会对结果产生一定影响。因此,如需进一步明确UVC联合PICC的优势,仍有待后续进一步开展前瞻性队列研究或随机对照研究。
[1]叶朝.脐静脉插管在高危新生儿中的应用与护理进展[J].中华护理杂志,2009,44(2):187-189.
[2]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].北京:人民卫生出版社,2011:923.
[3]吴燕云,麦友刚,赖文玉,等.脐静脉置管在超低或极低出生体重儿的应用[J].中国新生儿科杂志,2012,27(1):42-43.
[4]陈怀琴.细节护理在儿科静脉穿刺中的应用[J].中国实用护理杂志,2012,28(18):62-63.
[5]叶秀桢,杨杰,张春一,等.不同静脉通路建立方式的比较[J].中国新生儿科杂志,2008,23(4):201-203.
[6]黄朝梅,邵巧仪,罗英,等.分时段中心静脉置管在极低出生体质量儿中的应用[J].护理学报,2013,20(7A):36-38.
[7]朱慧,杨茵.新生儿UVC与PICC联合应用的临床研究[J].福建医药杂志,2013,35(3):29-31.
[8]杨祖铭,王三南,马月兰,等.脐静脉联合外周中心静脉置管在极低出生体重儿中的应用[J].中国当代儿科杂志,2013,15(5):353-355.
[9]Butler-O'Hara M,D'Angio CT,Hoey H,et al.An evidence-based catheterbundle alters central venous catheter strategy in newborn infants[J].JPediatr,2012,160(6):972-977.
[10]吴旭红,马爱萍,杨颖,等.早产儿PICC液体渗出的相关因素[J].中华临床营养杂志,2008,16(1):57-59.
[11]赵祥文.儿科急诊医学[M].3版.北京:人民卫生出版社,2010:445-448.
[12]张家骧,魏克伦,薛辛东.新生儿急救学[M].北京:人民卫生出版社,2006:716.
[13]Keir A,Giesinger R,Dunn M.How long should umbilical venous catheters remainin place in neonates who require long-term(≥5-7 days)central venous access?[J].JPaediatr Child Health,2014,50(8):649-652.
[14]Butler-O'Hara M,Buzzard CJ,Reubens L,et al.A randomized trial comparing long-term and short-term use of umbilical venouscatheters in premature infants with birth weights of less than 1251 grams[J].Pediatrics,2006,118(1):e25-e35.
R473.72
B
1009-8399(2017)02-0052-03
2016-05-13
于新颖(1980—),女,主管护师,硕士,主要从事新生儿护理。

