12例布鲁菌病性睾丸炎临床分析
贾 斌,高 远,陈丽君,张跃新
·临床研究·
12例布鲁菌病性睾丸炎临床分析
贾 斌,高 远,陈丽君,张跃新
目的总结布鲁菌病性睾丸炎的临床特征及治疗预后情况,为临床诊治提供参考。方法回顾性选取2012—2016年期间明确诊断为布鲁菌病的男性患者73例中并发睾丸炎者12例(16.4%),入院时完善血液学检测及睾丸B超检查,住院期间给予有效的抗菌药物治疗并定期随访复查,治疗结束后复查血液学各项指标。结果12例布鲁菌病性睾丸炎患者的平均年龄(37.58±10.40)岁,就诊时平均病程为(8.83±6.22) d。抗菌药物治疗后患者的缓解期平均为(15.50±5.92) d。发热、睾丸肿痛是常见的症状,同时合并骨关节系统并发症和肝损害常见。患者丙氨酸转氨酶、红细胞沉降率、C反应蛋白入院时多高于正常水平,治疗结束后均明显下降。结论在布鲁菌病的高发地区,对于睾丸炎患者应考虑布鲁菌感染的可能。布鲁菌病性睾丸炎除了具有睾丸局部红、肿、热、痛的炎症表现外,可伴有明显的全身症状,须给予三药联合的抗菌药物组合方案,小剂量糖皮质激素及局部物理治疗可起到很好的效果,推荐疗程12周。
布鲁菌病;睾丸炎;抗菌药物
布鲁菌病是一种呈世界性分布的人兽共患疾病[1],近年来发病呈明显增高趋势。布鲁菌病为多系统、多器官侵犯,以骨关节受累最多,泌尿生殖系统的受累可引起附睾睾丸炎、前列腺炎、膀胱炎、间质性肾炎及肾和睾丸脓肿等,其中附睾睾丸炎最为常见[2]。布鲁菌病性睾丸炎多因泌尿系统局部细菌移行或经血流感染发生,多为急性起病,睾丸局部肿痛明显,严重影响日常生活,甚至导致不育症,严重者可形成局部脓肿,须手术治疗。近年来国内外相关报道多为小样本的研究[3-7],本文对新疆裕民县人民医院近4年来的布鲁菌病性睾丸炎患者的临床数据进行总结分析,为临床诊治提供参考,现报道如下。
1 对象与方法
1.1 研究对象 研究对象为2012—2016年在裕民县人民医院收治入院并确诊为布鲁菌病合并睾丸炎的12例患者,其中汉族和哈萨克族各有6例,年龄(37.58±10.40)岁。布鲁菌病诊断参照我国2012年颁布的《布鲁菌病诊疗指南(试行)》[8]标准:有流行病学史,有发热、乏力、多汗等临床表现及相关实验室检查异常,血清学检查中平板凝集试验阳性,试管凝集试验滴度为1∶100及以上和/或菌培养阳性。急性期病程为6个月以内,超过6个月仍未痊愈为慢性期。排除伤寒、副伤寒、风湿热及结核、败血症等疾病。睾丸炎的诊断主要是睾丸局部有红、肿、热、痛的急性炎症表现。符合布鲁菌病同时符合睾丸炎诊断标准者可诊断为布鲁菌病性睾丸炎。
1.2 研究方法 详细记录所有患者流行病学史及临床各项症状、体格检查结果,在入院时完善血常规、血生化组合及泌尿系B超检查,同时完善红细胞沉降率、C反应蛋白及布鲁菌病血清学检测。给予联合抗菌药物治疗,观察患者临床症状包括睾丸肿痛变化情况,详细记录所有数据。
1.3 治疗方法 使用三联抗菌药物治疗方案:多西环素0.1 g(2次/ d)+利福平0.6 g(1次/ d)+第三代头孢菌素。第三代头孢菌素包括:头孢曲松、头孢噻圬和头孢匹胺。抗菌药物治疗的同时根据病情给予小剂量糖皮质激素:甲强龙40 mg/ d,静脉滴注。患者体温大于38.5 ℃时,给予积极物理疗法降温,睾丸局部冰敷,睾丸肿大下垂者用纱布固定,并卧床休息,疼痛明显者给予止痛药物口服。根据患者具体情况选择组合方案,疗程均为12周。期间密切监测患者肝肾功能及不良反应,随访6个月。
1.4 统计学处理 计数资料以例数表示,计量资料呈正态分布,用±s表示。用描述性统计方法描述患者临床特征。
2 结 果
2.1 临床特征 12例布鲁菌病性睾丸炎患者中汉族和哈萨克族各6例,平均年龄(37.58±10.40)岁,就诊时平均病程为(8.83±6.22)d,最短为2 d,最长24 d。该类患者主要通过牛羊及其皮毛密切接触感染。体温>38.5 ℃以上有6例,37.0~38.5 ℃有3例;除睾丸局部肿痛之外,多汗、乏力也是较为常见的全身症状;7例合并有骨关节疼痛;2例患者出现脾大,1例肝大,1例肝脾同时肿大。见表1。
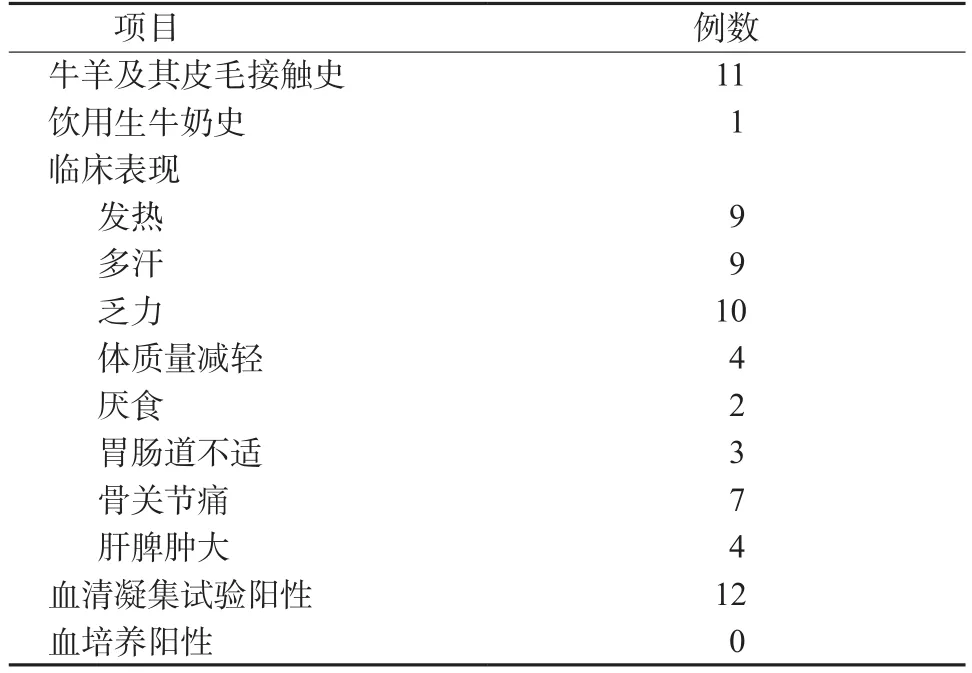
表1 布鲁菌病性睾丸炎患者临床特征Table 1 Clinical characteristics of Brucella orchitis patients
2.2 睾丸病变情况 所有布鲁菌病性睾丸炎患者中伴有附睾炎者4例,合并睾丸鞘膜积液者5例,有4例患者存在勃起功能障碍。以单侧睾丸病变为主。见表2。
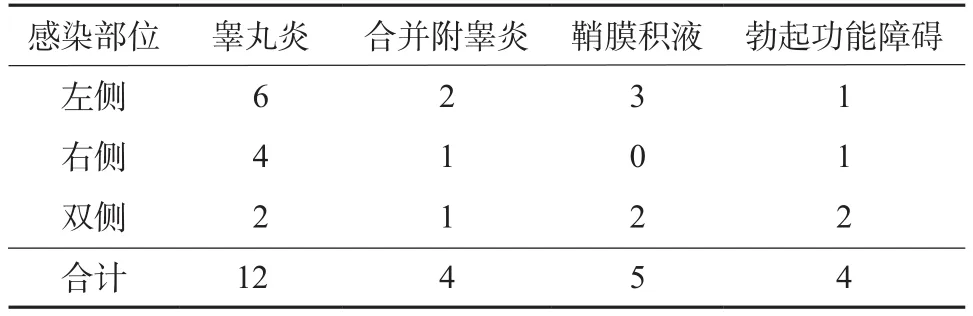
表2 患者睾丸病变情况(例)Table 2 Disease of orchitis of the patients(cases)
2.3 治疗前后实验室检查结果的比较分析 12例患者治疗前红细胞沉降率和C反应蛋白均值分别为(30.42±19.36) mm/1h和(36.00±32.47) mg/L,高于正常值,治疗后均明显下降。有1例患者肝功能重度损害,丙氨酸转氨酶为439.29 U/L,天冬氨酸氨基转移酶为254.6 U/L。所有患者治疗前后实验室检查结果见表3。
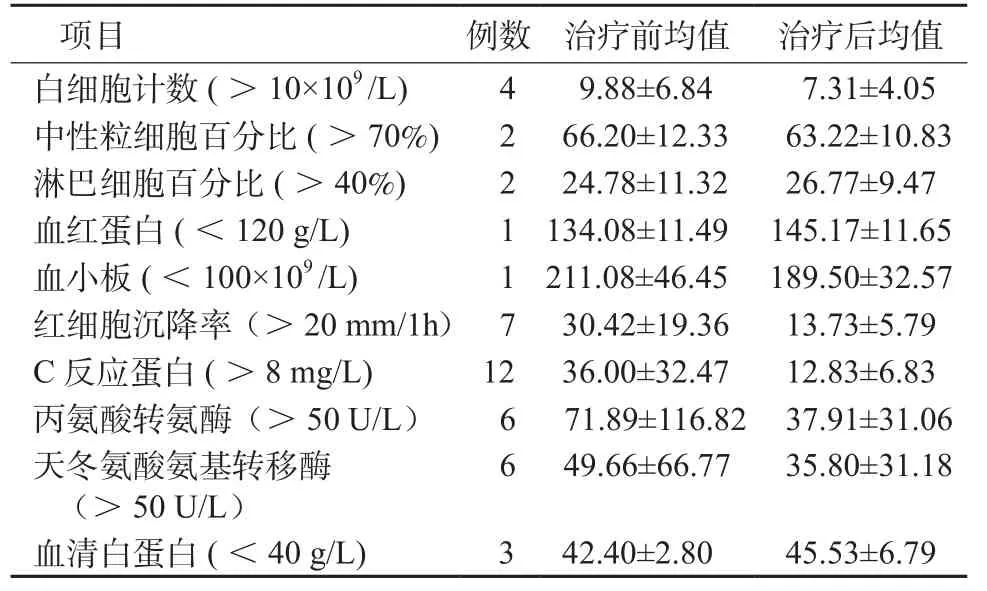
表3 患者治疗前后实验室检查结果Table 3 Laboratory results before and after therapy
2.4 预后情况 所有患者治疗后临床缓解期为8~25 d,平均为(15.50±5.92) d。患者经住院治疗10~14 d出院后继续口服抗菌药物,疗程12周。所有患者随访复查6个月,无1例复发,睾丸肿痛及临床不适症状消失,部分患者有间断关节疼痛不适,总体预后良好。
3 讨 论
睾丸炎是布鲁菌病常见的泌尿生殖系统并发症,全球范围报道的发病率在2.0%~20.0%[9-10],但土耳其的1项多中心大样本的研究显示睾丸炎的发生率高达31.8%,附睾睾丸炎甚至达到58.0%[11],该病可引起睾丸局部血管周围的炎症细胞浸润,渗出增加,导致肿胀。这也增加了通过性接触传播布鲁菌病的可能。如果得不到及时诊治,病情进展,可导致脓肿形成,性功能障碍,不育症,甚至须要手术切除睾丸[12],给患者带来极大损害。本研究中,睾丸感染者占男性布鲁菌病患者的16.4%。因为所使用的诊断标准、诊断程序及研究设计的不同造成了该病报道的发生率存在较大差异。布鲁菌病性睾丸炎通常是单侧,本研究中单侧比例达到83.3%,合并附睾炎、鞘膜积液及勃起功能障碍的比例均接近50.0%。
布鲁菌病易出现多系统、多器官受累,对于单纯以睾丸炎为首发症状的布鲁菌病患者而言,诊断比较困难,尤其是在非布鲁菌病高发的地区[13],对临床诊断及治疗提出挑战。国内仲芳[14]曾于2007年报道了1例发生在非疫区的布鲁菌病睾丸炎患者,该患者被误诊7个月,在接受常规抗生素和手术治疗后仍不能好转,最终确诊为布鲁菌病引起的睾丸炎。本研究中,12例患者中合并骨关节受累者7例(58.3%),发热、多汗、乏力见于大多数患者,还有不同比例的厌食、体质量减轻、胃肠道不适及肝脾肿大等。以上均是与单纯性睾丸炎鉴别的重要临床特征。此外,布鲁菌病性睾丸炎患者的红细胞沉降率、C反应蛋白值升高明显。布鲁菌病血清学检测及菌培养是明确诊断的最重要依据。国外报道布鲁菌病性睾丸炎患者的血培养阳性率高达59%[15],但本研究中12例患者的血培养均为阴性,主要原因有:医务人员对该病认识不足,采血时机把握不当,未进行多部位多次采血;技术欠缺及血培养设备落后,检出率低。布鲁菌病性睾丸炎患者的睾丸彩超检查主要表现为:睾丸单侧或双侧肿大,表面整齐光滑,内部回声欠均匀,可见有片状低回声区,血流信号增多,血流分布紊乱;部分合并附睾炎者可有患侧附睾轻度肿大,以附睾体部最为显著,肿大的附睾被膜光滑,内部回声分布欠均匀,回声区内血流信号明显增多[16-17]。
布鲁菌在体内短时间内不易被清除,须给予足量、足疗程的抗菌药物。布鲁菌病性睾丸炎的治疗主张在两联抗菌药物的基础上加用三代头孢菌素类或氟喹诺酮类[18],疗程应延长。据Roushan等[19]报道,将治疗疗程从45 d增加至60 d,治愈率明显增加。本研究中的12例患者均接受三联抗菌药物治疗方案,疗程为12周,临床缓解时间为(15.50±5.92) d。在病程初期,炎症反应较重的患者被给予短时间内小剂量的糖皮质激素,对减轻局部炎症水肿,控制发热等方面起到积极作用,再辅以局部的物理治疗,大部分患者可获得良好预后[20]。
本研究是回顾性分析,样本量小且菌培养阳性率低。鉴于患者的经济原因,在随访过程中,睾丸彩超未设为每次的必查内容,故部分信息欠缺。对于睾丸炎患者,除应考虑常见的原因外,详细询问病史及全面的体格检查十分重要,对来自布鲁菌病高发地区的患者,布鲁菌病性睾丸炎应放在鉴别诊断的优先位置。足疗程联合使用抗菌药物可获得较好的预后。实际上布鲁菌病累及泌尿生殖系统的发生率可能远高于本文报道,给患者带来严重的不良后果。因此,前瞻性随机大样本的临床研究及相关基础研究须尽快实施,为此类患者的早期发现,有效治疗提供重要参考。
[1] Pappas G, Papadimitriou P, Akritidis N, et al. The new global map of human brucellosis[J]. Lancet Infect Dis, 2006, 6(2):91-95.
[2] Najafi N, Ghassemian R, Davoody A, et al. An unusual complication of a common endemic disease: clinical and laboratory aspects of patients with Brucella epididymoorchitis in the north of Iran[J]. BMC Res Notes, 2011, 4:286.
[3] Savasci U, Zor M, Karakas A, et al. Brucellar epididymo-orchitis: a retrospective multicenter study of 28 cases and review of the literature[J]. Travel Med Infect Dis, 2014, 12(6 Pt A):667-672.
[4] KöseA, Akdemir E, Büyüktuna SA. Brucella epididymo-orchitis: an evaluation of eight cases[J]. J Turgut Ozal Med Cent, 2014, 21(4):254-258.
[5] Kurt M, Kuran S, Tekce YT, et al. Brucella epididymo-orchitis initially mimicking choledocholithiasis[J]. Infection, 2011, 39(4):393-394.
[6] 王文卿,郭正印. 69例布鲁氏菌病性睾丸炎的调查报告[J].中华男科学杂志,2016,22(1):46-51.
[7] 王艳,孙晓风,向阳等.新疆布鲁菌病117例临床分析[J].传染病信息,2015,28(1):38-42.
[8] 中华人民共和国卫生部. 布鲁氏菌病诊疗指南(试行)[J].传染病信息,2012,25(6):323-324.
[9] Bosilkovski M, Krteva L, Dimzova M, et al. Human brucellosis in Macedonia-10 years of clinical experience in endemic region[J]. Croat Med J, 2010, 51(4):327-336.
[10] Celen MK, Ulug M, Ayaz C, et al. Brucellar epididymo-orchitis in southeastern part of Turkey: an 8 year experience[J]. Braz J Infect Dis, 2010, 14(1):109-115.
[11] Erdem H, Elaldi N, Ak O, et al. Genitourinary brucellosis: results of a multicentric study[J]. Clin Microbiol Infect, 2014, 20(11):847-853.
[12] 弓清梅,逯林欣. 特殊布鲁氏菌病—发热并睾丸附睾炎1例分析[J]. 中国误诊学杂志,2011,11(28):6979.
[13] Tsu HL, Law MC, Lo KL, et al. Epididymo-orchitis due to Brucella melitensis: a case report in a nonendemic area and review of the literature[J]. Surg Pract, 2011, 15(4):142-144.
[14] 仲芳,陈晓霞. 布鲁氏菌病误诊睾丸炎睾丸鞘膜积液1例报告[J]. 浙江临床医学,2007,9(8):1027-1029.
[15] Akinci E, Bodur H, Cevik MA, et al. A complication of brucellosis: epididymoorchitis[J]. Int J Infect Dis, 2006, 10(2):171-177.
[16] 王长友,王胜,张兴华,等. 布氏杆菌病误诊为急性睾丸炎:附病例报告[J]. 中国全科医学,2013,16(9):1064-1065.
[17] 刘卫方. 睾丸炎为首发症状的布氏杆菌病的超声表现[J].中国超声医学杂志,2014,30(2):185-186.
[18] 刘锴,金宁一,王兴龙. 布鲁菌病的治疗进展[J].传染病信息,2007,20(1):30-32.
[19] Roushan MR, Baiani M, Javanian M, et al. Brucellar epididymoorchitis: review of 53 cases in Babol, northern Iran[J]. Scand J Infect Dis, 2009, 41(6-7):440-444.
[20] 郭栋,刘日宏. 加用地塞米松治疗急性期布鲁杆菌病性睾丸炎的疗效观察[J]. 中华地方病学杂志,2013,32(4):445.
(2016-11-07收稿 2016-12-22修回)
(本文编辑 闫晶晶)
Clinical analysis of 12 cases with Brucella orchitis
JIA Bin, GAO Yuan, CHEN Li-Jun, ZHANG Yue-xin*
Department of Infection Disease Center, the First Affiliated Hospital of Xinjiang Medical University, Urumqi 830054, China
*Corresponding author, E-mail: zhangyx3103@163.com
ObjectiveTo summarize the clinical characteristics and prognosis of Brucella orchitis, and provide reference for its clinical diagnosis and treatment.MethodsAmong 73 brucellosis patients in the Yumin county hospital during 2012-2016, 12 patients (16.4%) complicated with Brucella orchitis. Blood test and testicular ultrasound examination were applied to these cases on admission, effective antibacteria treatment was used during hospitalization, and blood biochemical indexes were reviewed at the end of therapy.ResultsThe mean age of 12 Brucella orchitis patients was (37.58±10.40) years old, mean course of disease before admission was (8.83±6.22) days and the average time of paracmasia was (15.50±5.92) days after the antibacterial treatment. Fever and testicular swelling pain were the common symptoms. Most of the patients had osteoarthritis system involvement and liver damage. Alanine transaminase, erythrocyte sedimentation rate and C-reactive protein were beyond the normal range on admission, but decreased significantly after treatment.ConclusionsIn epidemic area of brucellosis, Brucella infections should be considered in patients with testicular inflammation. In addition to the manifestation of orchitis inflammation, such as: red, swollen, hot and pain, Brucella orchitis could accompany by obvious systemic symptoms. Combination of three antibacterial drugs is needed, small doses of corticosteroids and local physical therapy will have very good effects, and the recommended treat duration is 12 weeks.
brucellosis; orchitis; antibiotics
R516.7
A
1007-8134(2017)01-0048-03
10.3969/j.issn.1007-8134.2017.01.015
新疆维吾尔自治区重点研发计划项目(2016B03047-1)
830054 乌鲁木齐,新疆医科大学第一附属医院感染性疾病中心(贾斌、张跃新);834400,新疆维吾尔自治区和布克赛尔蒙古自治县县蒙医医院(高远);830002,新疆维吾尔自治区乌鲁木齐市口腔医院正畸科(陈丽君)
张跃新,E-mail: zhangyx3103@163.com

