宫颈液基薄层细胞学检查2400例病理分析
邱奇
宫颈癌仍然是妇科第一位的恶性肿瘤, 而且呈现出年轻化的趋势, 病例逐年增加。早期检查对宫颈癌及癌前病变的确诊有特殊意义, 现如今宫颈脱落细胞学检查是应用最早、最广泛的筛查技术。早期发现、早期诊断、早期治疗对宫颈脱落细胞学异常进行及时监测与干预是防止宫颈癌发生的重要环节。近年来, 逐渐成熟的宫颈TCT在临床上的应用, 使宫颈细胞学异常可以早期发现。通过分析2400例TCT诊断结果, 现将结果报告如下。
1 资料与方法
1.1 一般资料 选择2014年1~12月在本院妇科门诊进行TCT的2400例患者, 年龄19~68岁, 平均年龄(36.4±10.6)岁。
1.2 方法 首先观察采集刷头包装是否破损, 用一次性窥阴器暴露宫颈(禁用润滑剂), 将采集刷头尖端伸入宫颈口内,两侧刷毛和宫颈穹窿充分接触。手持刷杆上部, 柔和的向前抵住宫颈口, 并向同一时针方向转动3~5周, 切勿来回转动。手持刷杆, 将刷头在保存液中反复刷洗, 以使样本充分转移到保存液中。核对标本和申请单中各项内容, 并用标本震荡器混匀标本约3 min, 并用吸管吸取约3 ml混悬液滴入制片夹中, 根据标本混浊度加入细胞清洗液, 放入液基薄层细胞制片机中对称放置, 选择E程序制片。制片完成后取下玻片,放入染色架, 自然晾干, 再放入固定液中固定约15 min, 行巴氏染色, 中性树胶封片, 镜下观察。对其中50例阳性患者采取宫颈活组检查, 并对比观察宫颈细胞学与组织学的检测结果。
1.3 诊断标准
1.3.1 宫颈细胞学诊断 参照2004年第2版TBS标准为参照标准[1]。NILM;上皮细胞异常:①鳞状细胞:ASCUS、不排除ASC-H;LSIL包括CINⅠ和 HPV感染;HSIL包括CINⅡ及CINⅢ;SCC。②腺上皮异常:非典型腺细胞(AGS)、非典型腺细胞肿瘤倾向(AGC-N)。
1.3.2 组织学诊断[2]①正常或有炎症;②CINⅠ:轻度不典型增生;③CINⅡ:中度不典型增生;④CINⅢ:重度不典型增生;⑤鳞状细胞癌。
1.4 判断方法 将宫颈液基薄层细胞学检查结果和病理组织学活检诊断结果符合率进行比较分析, 以此论证宫颈液基薄层细胞学对宫颈癌普查的应用前景及价值, 并参照TBS诊断系统, 统一细胞学诊断与组织学的诊断标准, LSIL等同于CINⅠ, HSIL等同于CINⅡ及CINⅢ, 病理组织学活检和细胞学涂片两者所见为相互补充。
2 结果
经TCT检测, 2400例患者中NILM 2300例, 筛查阳性者100例, 其中 ASCUS 60例, LSIL 27例, HSIL 10例, SCC 3例。100例患者进一步行阴道镜及活体组织学检查, 其中55例为炎症, CINⅠ27例, CINⅡ6例, CINⅢ9例, SCC 3例。60例ASCUS患者中, 组织学活检符合率为83.3%(50/60), 10例诊断为CINⅠ(16.7%);27例LSIL患者中, 组织学活检CINⅠ16例,符合率为59.3%, CINⅡ4例, CINⅢ2例;10例HSIL患者中,组织学活检9例, 符合率为90.0%(9/10);TCT检测SCC 3例,活检3例, 两者检测结果一致, 符合率为100.0%。见表1。
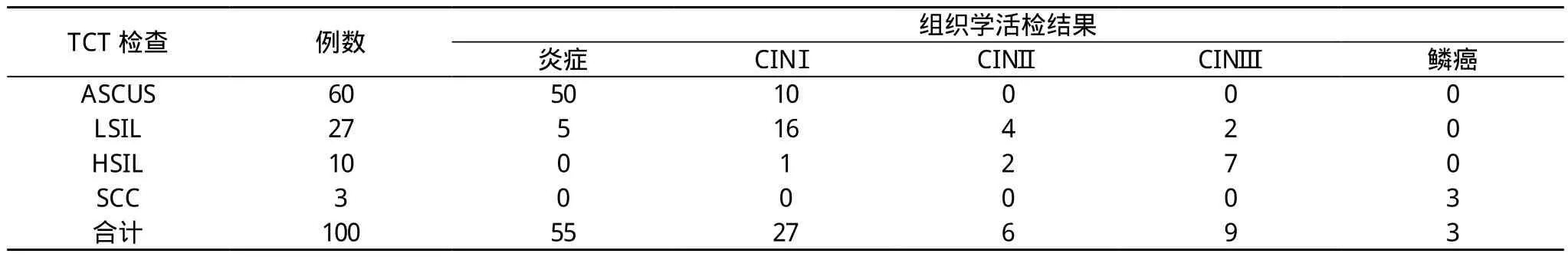
表1 TCT细胞学检测与组织学活检结果分析(n)
3 讨论
近年来由于性生活年龄提前, 性生活混乱, 宫颈癌发病率有年轻化趋势。全世界每年约有 46.6 万新发病例[3],以往的宫颈刮片筛查仅将10%~20%脱落细胞转移到玻片上, 而且是自然风干固定, 这项技术不稳定而且不能重复制片。细胞分布不均匀, 且容易受到血液、宫颈粘液及炎性物质遮盖且相互重叠, 镜下观察费时费力, 很容易导致漏诊。TCT技术克服了传统涂片的种种弊端, 将标本完全保存在保存液中, 仪器自动制片, 技术稳定可以重复制片, 而且细胞分布均匀, 不重叠, 去除了血液、宫颈粘液和炎性物质的遮盖, 使阅片一目了然, 省时省力, 不易漏诊[4]。本次研究中2400例经TCT检测结果显示, ASCUS以上病例为100例,阳性检测率为4.2%。该100例病例经细胞学检测, 结果显示ASCUS为60例, 占60.0%。ASC不是一个单一的生物学实体;它包括与致瘤型人乳瘤病毒感染无关的改变和瘤变,也包括提示可能有潜在宫颈上皮内瘤变的所见及极少数的癌[5,6]。LSIL为 27例 , 占 27.0%, HSIL为 10例 , 占 10.0%,SCC为3例, 占3.0%。对该100例患者进行组织学活检结果显示, 炎症55例, 占55.0%, CINⅠ为27例, 占27.0%,CIN Ⅱ 6例 , 占 6.0%, CIN Ⅲ为 9例 , 占 9.0%, 鳞癌3例, 占3.0%。筛查阳性者100例中, TCT检测ASCUS 60例, 组织学活检符合率为83.3%(50/60), 10例诊断为CINⅠ(16.7%), LSIL 27例中, 组织学活检CINⅠ16例, 符合率为59.3%, 而TCT对CINⅡ和CINⅢ检出率低;HSIL 10例中, 组织学活检9例,符合率为90.0%(9/10), TCT检测SCC 3例, 活检3例, 两者检测结果一致, 符合率为100.0%, 可见TCT检测仍存在假阴性和假阳性, 因此TCT检测仅能作为一种普查方式, 但不能作为最后的诊断依据[7-9], 当前研究表明宫颈癌和HPV高危病毒感染有关, 目前已知HPV6、11、42、43等属于低危亚型,一般不诱发癌变, 通常引起生殖器湿疣、尖锐湿疣和非恶性病变;在分子水平同时检测的HPV16、18、31、35、49、45、56、68等共13种 WHO 2009年确认的高危亚型, 通常引起上皮非典型性增生和宫颈癌[8]。 因此可通过联合HPVDNA病毒检测提升筛查率[10,11]。应当再对TCT阳性病例,进行组织学检测, 也就是说细胞学检测意在发现病变, 而组织学检测则是意在确认病变。
总之, TCT检测是宫颈癌筛查的有效手段, 方法简单、易于掌握, 对于患者创伤小, 可以取代传统宫颈涂片, 值得在临床上推广应用。
[1] 所罗门(美).子宫颈细胞学Bethesda报告系统定义标准和注释.第2版.北京:人民军医出版社, 2009:12-13.
[2] 郭丽娜.妇产疾病诊断病理学.第2版.北京:人民卫生出版社,2014:31-34.
[3] Kay P, Soeters R, Nevin J, et al.High prevalence of HPV 16 in South African women with cancer of the cervix and cervical intraepithelial neoplasia.Journal of Medical Virology, 2003, 71(2):265-273.
[4] 胡立君.液基薄层细胞学检查对宫颈病变的诊断价值.中国医刊, 2012, 47(9):77-78.
[5] 滕淑文, 何晓丽.液基薄层细胞学检测法在宫颈癌筛查中的应用.中国煤炭工业医学杂志, 2006, 9(8):788-790.
[6] 滕淑文, 何晓丽.TCT+HPV联合检测早期宫颈病变的临床观察.医疗装备, 2008, 21(8):41-43.
[7] 侯菊如, 刘现军, 席丰.液基细胞学检查对宫颈病变诊断的价值.河北医药, 2010, 32(18):2558-2559.
[8] 蔡永斌, 张海, 叶盛涛.13796例宫颈液基细胞学检查的随访结果分析.检验医学与临床, 2013, 10(2):56-58.
[9] 赵丽霞, 张海萌, 耿文.新疆维吾尔族、汉族妇女宫颈液基细胞学检查结果分析.中国热带医学, 2013, 13(11):1381-1383.
[10] 张志勇, 施桥发.人乳头瘤病毒与宫颈癌关系的研究进展.实验与检验医学, 2012, 30(3):252-256.
[11] 王怡.人乳头瘤病毒与宫颈癌关系的研究进展.国际肿瘤学杂志, 2010, 37(11):862-864.

