儿童化脓性脑膜炎及结核性脑膜炎临床特点及预后不良危险因素的对比分析
秋艳萍,焦艳萍,张孝兴,郝莉霞
儿童化脓性脑膜炎及结核性脑膜炎临床特点及预后不良危险因素的对比分析
秋艳萍1,焦艳萍1,张孝兴1,郝莉霞2
目的:比较儿童化脓性脑膜炎(PM)及结核性脑膜炎(TBM)临床特点及预后不良危险因素。方法:收集PM患儿70例及TBM患儿44例的临床资料,比较2种疾病的临床特点,联合采用单因素及多因素Logistic回归分析法分析2种疾病预后不良的危险因素。结果:PM组患儿脑膜刺激征少于TBM组(P=0.004),但PM组患者脑脊液(CSF)氯化物平均值高于TBM组(P=0.020)。单因素分析发现年龄、意识障碍和CSF葡萄糖水平对PM患儿预后有显著影响(P=0.001,0.013,0.031);临床分期对TBM患儿预后有显著影响(P= 0.039)。多因素Logistic回归分析发现患儿年龄(OR=1.811,95%CI1.911-2.755,P=0.006)及意识障碍(OR= 0.099,95%CI0.017-0.584,P=0.011)是PM预后不良的危险因素;临床分期(OR=0.227,95%CI0.081-0.633, P=0.005)是TBM患儿预后不良的危险因素。结论:脑膜刺激症和CSF氯化物可作为临床鉴别PM与TBM的参考指标;患儿年龄及意识障碍是PM预后不良的危险因素,临床分期是TBM患儿预后不良的危险因素。
化脓性脑膜炎;结核性脑膜炎;预后不良;危险因素
最新流行病学资料显示,化脓性脑膜炎(purulent meningitis,PM)和结核性脑膜炎(tuberculous meningitis,TBM)在儿童中的发病率降低,均为2/10万人左右[1-3],但2种疾病的预后不良事件的发生率仍处于较高水平[4-6]。提高鉴别2者的水平,探讨2者预后不良的危险因素并及早进行相关干预,有助于改善患儿预后。
1 资料与方法
1.1 一般资料
通过我院伦理委员会批准,且经患儿家属知情同意。选择2010年1月至2014年12月在我科住院治疗的PM及TBM患儿的临床资料。纳入标准:①年龄≥1月。②PM患儿诊断符合《诸福棠实用儿科学》第七版中关于PM诊断标准:临床具有发热、头痛、呕吐、精神改变及脑膜刺激症和脑脊液(cerebrospinal fluid,CSF)改变,CSF和(或)血液细菌学培养阳性,或CSF涂片阳性;对病原学检测阴性患儿,需同时具备外周血白细胞计数(white cell count,WBC)>10×109/L,中性粒细胞为主;CSF-WBC>500×106/L,中性粒细胞为主;CSF-蛋白质≥100 mg/dL[7]。TBM患儿的诊断标准为:CSF培养出结核分枝杆菌或抗酸染色涂片阳性;CSF病原学检查阴性患儿,需同时满足以下至少2条:具有发热、头痛、呕吐等典型颅内感染症状;近期体重增加缓慢或明显消瘦;与痰抗酸染色阳性患者亲密接触;头颅影像学提示TBM;胸部影像学提示肺结核;结核菌素试验阳性;其他组织或分泌物标本抗酸染色阳性[8]。③PM或TBM均为首次发病。排除标准:明确诊断为病毒性脑膜炎或隐球菌性脑膜炎的患儿;入院前抗感染治疗或抗结核治疗时间>1个月;复发的PM或TBM病例;不能排除其他原因的中枢神经系统疾病病例。共收集患儿114例,其中PM患者70例,TBM患者44例。
1.2 方法
在出院时将2组患儿按照以下判定标准分为预后良好组和预后不良组:①抽搐、颅内高压、脑膜刺激症等症状无明显缓解或加重者;②意识障碍者;③任一肢体肌力为Ⅲ级及Ⅲ级以下者;④存在严重颅神经损害的患儿;⑤死亡。符合上述任意一点者纳入预后不良组,否则纳入预后良好组[9]。
统计可能与患儿预后相关的临床资料,包括:年龄,性别,入院前病程,住院治疗时间,是否发热,呕吐,脑膜刺激征,病理征,肢体抽搐,肢体瘫痪,颅神经损伤,意识障碍/昏迷,C-反应蛋白(C-reactive protein,CRP),CSF检查结果。TBM患儿同时记录卡介苗接种史,肺内结核及其他肺外结核感染情况。记录针对性的相关治疗情况。
1.3 统计学处理
2 结果
2.1 2组患者基本临床特征比较
PM组患儿脑膜刺激征少于TBM组,但PM组患者CSF氯化物平均值高于TBM组,差异具有统计学意义(P=0.004;P=0.020);其余临床参数比较差异均无统计学意义(均P>0.05),见表1。
2.2 PM患儿预后不良的危险因素分析
对于PM患儿,单因素分析结果显示预后良好组和预后不良组在患儿年龄、是否发生意识障碍及CSF葡萄糖3个方面差异具有统计学意义,表现为预后不良组患儿发病年龄更小,更容易发生意识障碍及CSF葡萄糖水平更低。进一步行多因素二分类Logistic回归分析,结果提示年龄[OR=1.811,95%CI(1.911-2.755), P=0.006]及 发 生 意 识 障 碍 [OR=0.099,95% CI(0.017-0.584),P=0.011]是PM患儿预后不良的独立危险因素,见表2。
2.3 TBM患儿预后不良的危险因素分析
对于TBM患儿,单因素分析结果显示仅临床分期一项参数在预后良好组和预后不良组之间差异具有统计学意义,多因素二分类Logistic回归分析结果提示临床分期[OR=0.227,95%CI(0.081-0.633),P=0.005]是TBM患儿预后不良的独立危险因素,如表3。
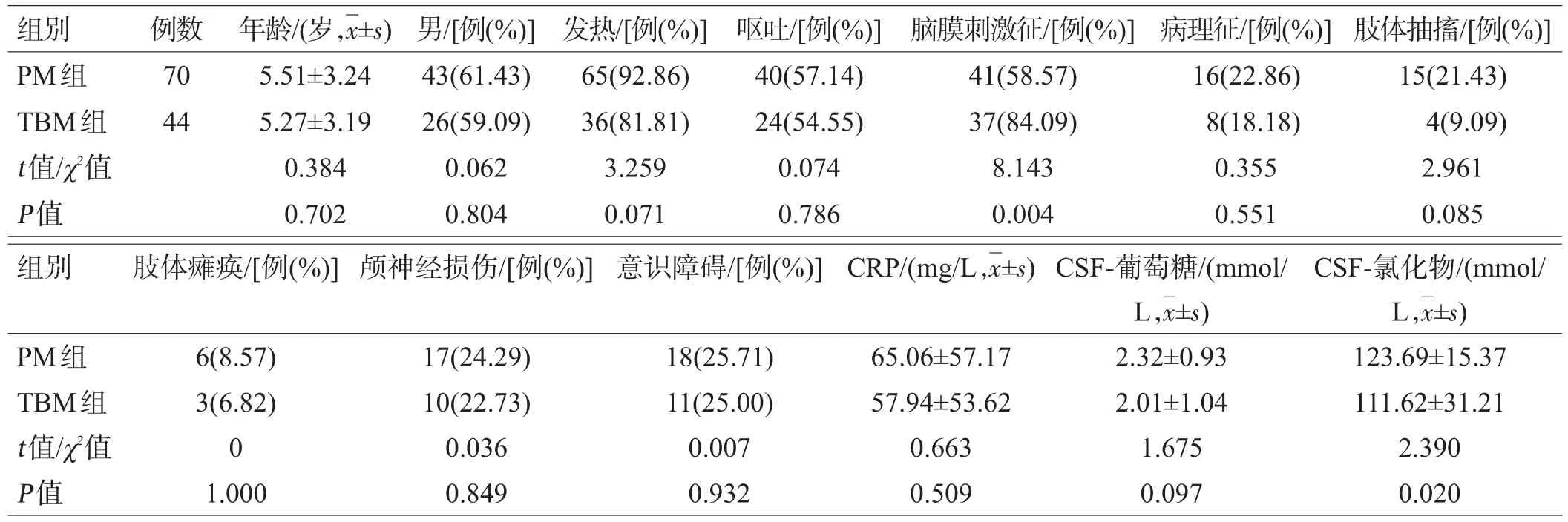
表1 两组基本临床特征比较
3 讨论
探讨PM和TBM的发病特点及预后不良的可能危险因素,有助于评估患儿病情、及早给予相应干预,改善预后[1-3,5,10]。本研究发现脑膜刺激症和CSF氯化物可作为临床鉴别PM与TBM的参考指标。脑膜刺激征是脑膜受激惹所引起的体征,可见于PM和TBM等各种脑膜炎。本研究中PM组患儿发生脑膜刺激征少于TBM组,可能与2种疾病的发病进展有关。一般情况下PM患儿发病急,病情进展快,颅内压升高及相关颅脑症状出现较早,而TBM患儿病情进展情况不一,部分患儿病情进展缓慢,导致相应脑膜刺激症状不明显。PM和TBM患者均存在CSF生化指标的变化。有研究发现CSF检查可能是早期区别PM和TBM的重要指标,汤海燕等[11]发现TBM组CSF-氯化物显著低于PM组,而CSF-氯化物可有效反映阳离子-氯离子共转运体活性,因此推测TBM患儿血-脑脊液屏障破坏较PM更为严重,本研究结果与此相似,TBM患儿CSF-氯化物含量显著低于PM患儿。
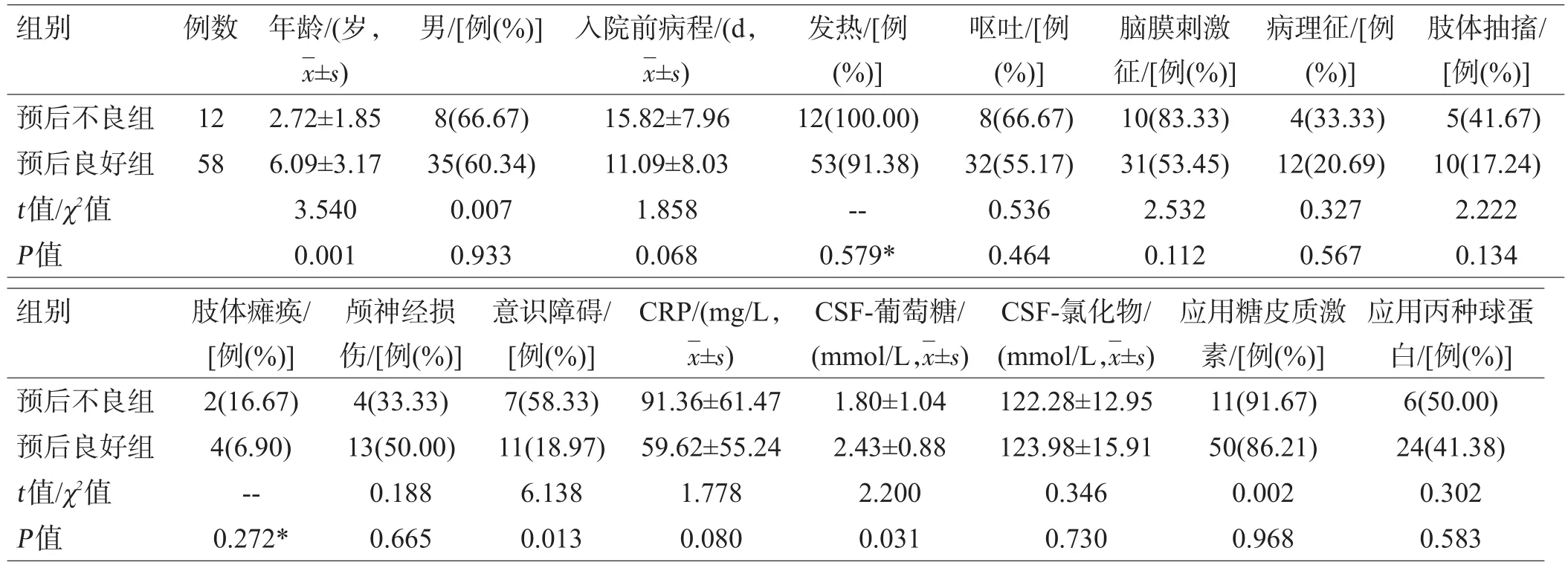
表2 PM患者预后不良的单因素分析
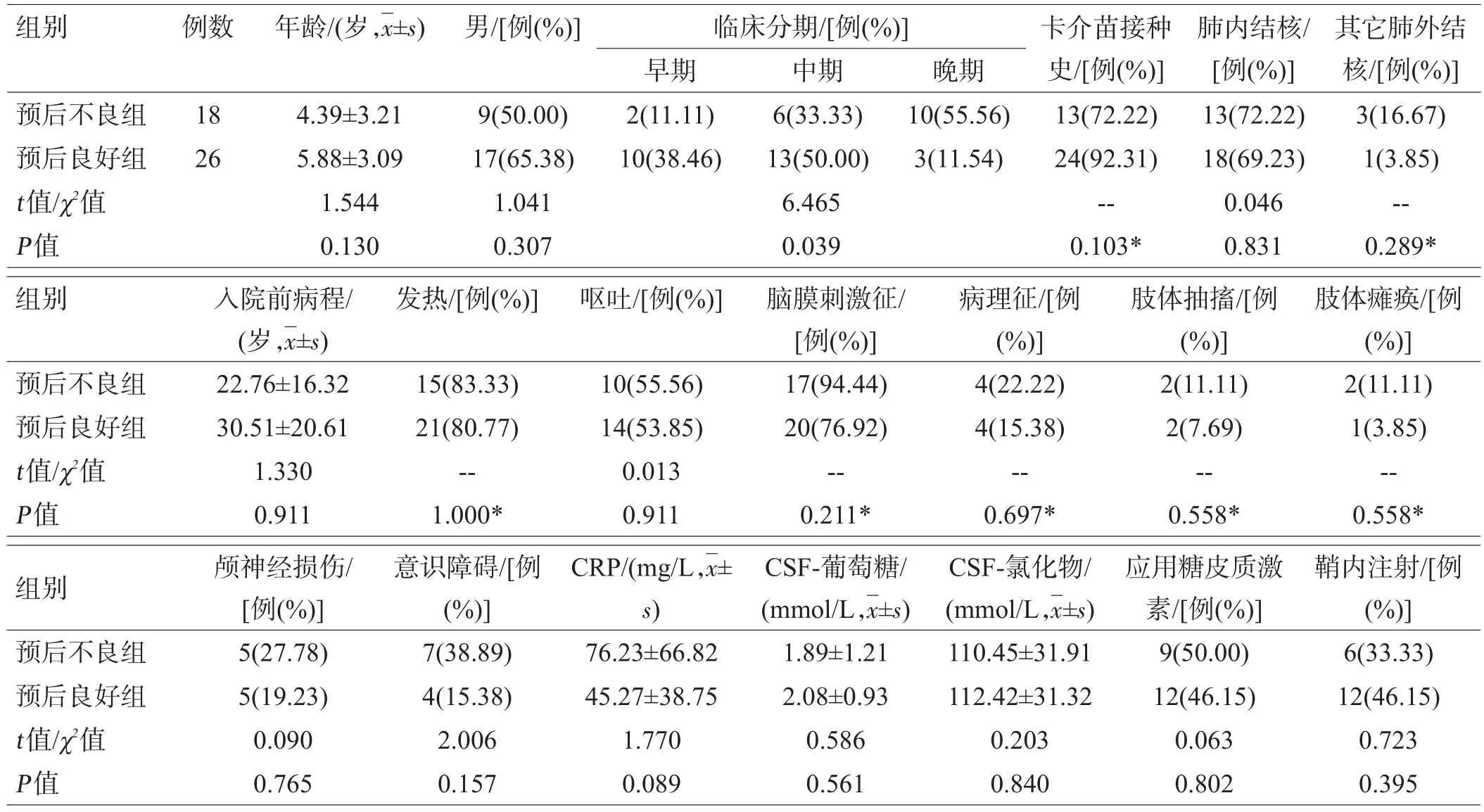
表3 TBM患儿预后不良的单因素分析
关于PM预后不良的危险因素,de Jonge等[12]的系统综述结果显示低龄、男性、入院前病程>48 h、意识障碍、休克、周围循环衰竭、惊厥发作、长时间发热、呼吸窘迫、肺炎链球菌感染及多项外周血和CSF参数均可能是PM预后不佳的影响因素,但由于多数纳入试验之间异质性过大,该研究未进一步行荟萃定量分析。国内的相关研究多存在样本量小,参数不统一等缺点,甚至结果彼此矛盾,对临床指导意义有限[10,13,14]。本研究联合采用单因素分析法和多因素Logistic回归分析法,结果显示患儿年龄和意识障碍是PM预后不良的危险因素。患儿年龄作为PM预后不良的危险因素与目前多数研究结论一致,认为患儿年龄越小,脑组织发育越不成熟,对各类伤害也越敏感,受到损伤后表现预后不良的可能性越大。但也有研究认为年龄与患儿预后无关[15]。几乎所有研究均认为意识障碍是PM预后不良的危险因素,本研究结论与此一致,意识障碍的病理学基础是大脑皮质、丘脑和脑干网状系统的功能异常,同时发生意识障碍的患儿也极易继发多种脑损伤,预后较差,直接威胁患儿生命[16]。
本研究结果提示临床分期是TBM预后不良唯一的危险因素,目前我国采用的TBM临床分期标准多参照《诸福棠实用儿科学》第七版内容,此项标准是为一项综合性标准,包含多种可能预示预后不良的参数,所以分期越晚的患儿,其预后不良的可能性就越大[17]。另外,还有不少学者研究认为意识障碍、惊厥及长入院前病程等也是TBM预后不良的危险因素[5,18],但本研究单因素分析结果均显示预后良好与预后不良两组间差异无统计学意义,可能与本研究纳入样本量较小相关,需要进一步大样本的、荟萃分析结果证实。
综上所述,膜刺激症和CSF氯化物可作为临床鉴别PM与TBM的参考指标。患儿年龄及意识障碍是PM预后不良的危险因素,临床分期是TBM患儿预后不良的危险因素,在临床中如发现高度怀疑可能预后不良的患者,应及时采取相关处理办法,改善患儿预后情况。
[1]Quaade F,Kristensen KP.Purulent Meningitis[J].Acta Medica Scandinavica,2009,171:543-550.
[2]Minli Z,Qianhong H,Jingyun M,et al.Analysis of pathogenic bacteria and drug resistance in neonatal purulent meningitis[J].Zhonghua Er Ke Za Zhi,2015,53:51-56.
[3]Garg RK.Tuberculous meningitis[J].Acta Neurol Scand,2010,122: 75-90.
[4]Güneş A,Ünal Uluca,Aktar F,et al.Clinical,radiological and laboratory findings in 185 children with tuberculous meningitis at a single centre and relationship with the stage of the disease[J].Ital J Pediatr,2015,41: 1-6.
[5]Miftode EG,Dorneanu OS,Leca DA,et al.Tuberculous Meningitis in Children and Adults:A 10-Year Retrospective Comparative Analysis[J]. PLos One,2015,10:e0133477.
[6]何燕,郭虎,金波,等.小儿难治性化脓性脑膜炎的临床特点及致病因素[J].临床神经病学杂志,2014,27:213-215.
[7]樊寻梅,周永涛.化脓性脑膜炎//胡亚美,江载芳:诸福棠实用儿科学(上册)[M].7版.北京:人民卫生出版社,2002:912-926.
[8]van Well GT,Paes BF,Terwee CB,et al.Twenty years of pediatric tuberculous meningitis:a retrospective cohort study in the western cape of SouthAfrica[J].Pediatrics,2009,123:1-8.
[9]Schoeman JF,Donald PR.Tuberculous meningitis[J].Handb Clin Neurol,2013,112:289-299.
[10]陈瑞琼,钟晓璇,麦坚凝,等.儿童化脓性脑膜炎后遗症的随访及其预后不良危险因素的探讨[J].广州医药,2015,46:36-39.
[11]汤海燕,谈鹰,张栗.脑脊液与血浆生化指标比值对结核性脑膜炎与化脓性脑膜炎的鉴别意义[J].中国全科医学,2015,14:1705-1707, 1710.
[12]de Jonge RC,van Furth AM,Wassenaar M,et al.Predicting sequelae and death after bacterial meningitis in childhood:A systematic review of prognostic studies[J].BMC Infect Dis,2010,10:232-246.
[13]王珏,王海燕,林瑜,等.小儿化脓性脑膜炎预后不良因素分析[J].中国临床医生,2012,40:43-45.
[14]彭海伦,胡越.儿童化脓性脑膜炎预后不良危险因素的QUIPS分析[J].中国医药科学,2015:23-31.
[15]刘钢,张二清,陈荷英,等.儿童化脓性脑膜炎不良预后危险因素探讨[J].临床儿科杂志,2011,29:148-152.
[16]Toshio O.Current emergency medicine for neurological disorders in children[J].Brain Nerve,2010,62:43-50..
[17]Lan SH,Chang WN,Lu CH,et al.Cerebral infarction in chronic meningitis:a comparison of tuberculous meningitis and cryptococcal meningitis [J].QJM,2001,94:247-253.
[18]杜敏,朱朝敏,陈军华,等.小儿结核性脑膜炎近期预后的影响因素[J].中华实用儿科临床杂志,2010,24:1729-1731.
(本文编辑:唐颖馨)
Clinical Features and Risk Factors for Adverse Prognosis of Childhood Purulent Meningitis and Tuberculous Meningitis
QIU Yan-ping1,JIAO Yan-ping1,ZHANG Xiao-xing1,HAO Li-xia2.1.Baoji Maternity&Child healthcare Hospital,Shanxi 721000,China;2.Department of Neonatology,Hospital of Yanan University,Yan'an 716000,China
Objective:To compare the clinical features and risk factors of adverse prognosis between childhood purulent meningitis(PM)and tuberculous meningitis(TBM).Methods:The clinical data of 70 cases PM and 44 cases TBM were collected.The clinicall features between the two groups were compared.The risk factors of adverse prognosis of two groups were analyzed by univariate analysis and multiariable logistic regression analysis.Results:High rate of meningeal irritation was clinical feature of PM(P=0.004).Meanwhile,the level of cerebrospinal fluid(CSF)-chloride in PM group was higher than that in TBM patients(P=0.020).Univariate analysis showed that the factors related to adverse prognosis of PM patients included age,disturbances of consciousness and CSF-glucose(P=0.001,0.013,0.031 respectively).The clinical staging was the only factor related to adverse prognosis of TBM(P=0.039).Multiariable logistic regression analysis showed that age(OR=1.811,95%CI 1.911-2.755,P=0.006)and disturbances of consciousness(OR=0.099,95%CI0.017-0.584,P=0.011)were associated with the adverse prognosis of PM.The clinical stage(OR=0.227,95%CI0.081-0.633,P=0.005)was associated with the adverse prognosis of PM.Conclusion:Meningeal irritation and the level of CSF-chloride could be the important indexes for the differential diagnosis between the two diseases.For children with PM,age and disturbances of consciousness were independent risk factors for adverse prognosis.Meanwhile,the clinical stage was the only independent risk factor for adverse prognosis of TBM.
purulent meningitis;tuberculous meningitis;adverse prognosis;risk factors
R741;R748
ADOI10.16780/j.cnki.sjssgncj.2017.01.011
1.宝鸡巿妇幼保健院儿科陕西 宝鸡 721000 2.延安大学附属医院新生儿科延安 716000
2016-04-05
郝莉霞haolixia5893@126. com

