颅后窝血管母细胞瘤MRI分型与手术疗效的关系
左德献,李正阳,吾太华,马赞,邓少勇,苏世星,许锡镇
·论著·
颅后窝血管母细胞瘤MRI分型与手术疗效的关系
左德献,李正阳,吾太华,马赞,邓少勇,苏世星,许锡镇
目的 探讨颅后窝血管母细胞瘤MRI分型与手术切除的关系。方法 回顾性分析16例经手术和病理证实的颅后窝血管母细胞瘤患者MRI分型与手术切除的关系。根据肿瘤MRI影像学特点分为囊壁结节型、囊实型、实体型,依照不同分型设计个体化手术方案切除肿瘤。结果 本组患者中囊壁结节型7例、囊实型5例、实体型4例;其中肿瘤位于小脑半球10例,位于小脑蚓部2例,位于延髓背侧面4例;MRI分型与术中所见基本一致,16例患者手术全部切除肿瘤,无严重并发症,无死亡者。结论 颅后窝血管母细胞瘤MRI分型能反映肿瘤的病理形态及血供,为术前制定个体化手术方案提供了帮助,降低了手术风险和并发症,提高了颅后窝血管母细胞瘤的显微外科治疗效果。
颅后窝;血管母细胞瘤;MRI分型;显微神经外科
血管母细胞瘤起源于中胚叶细胞的胚胎残余组织,是一种少见的中枢神经系统良性血管性肿瘤,多发生在后颅窝,约占颅内肿瘤的1.5%~2%,后颅窝肿瘤的7%~12%。临床上可分为散发型和家族型(Von Hippel-Lindaus disease,VHL病[1],有家族史或中枢神经系统外的相关肿瘤),治疗上主要为手术切除,不同类型的肿瘤手术方法不同,疗效有所不同。本研究回顾性分析暨南大学医学院附属脑科医院(广东三九脑科医院)神经外科自2009年7月~2015年6月经手术切除的16例颅后窝血管母细胞瘤患者,根据肿瘤MRI特点分为3型,依据分型设计个体化手术方案,提高了治疗效果。现报告如下。
1 资料与方法
1.1 一般资料 本组患者中男10例,女6例;年龄15~58岁,平均39岁;病程18 d~36个月。临床表现头痛、头晕8例,共济失调5例,头痛伴呕吐3例;入院时全部患者神志清楚。肿瘤位于小脑半球10例,位于小脑蚓部2例,位于延髓背侧面4例。
1.2 MRI分型 本组患者术前均行MRI平扫+增强扫描,根据肿瘤的囊性部分所占比例分为下面3型。(1)囊壁结节型:肿瘤囊性部分占整个肿瘤体积≥75%(图1A)。MRI平扫囊性部分为T1低信号、T2高信号,瘤结节T1为等信号、T2高信号,囊壁光滑,增强后可见附着于囊壁的瘤结节显著强化,可看到供血动脉及引流静脉进出瘤结节。 (2)囊实型:肿瘤囊性部分占整个肿瘤体积25%~74%(图2A)。 MRI信号显示肿瘤的一部分为囊性,而另一部分为实性,囊实比例基本均等,增强扫描肿瘤实性部分明显强化,囊性不强化 ,二者分界清楚,不同于其他性质的肿瘤的弥散性不均匀强化。 (3)实体型:肿瘤囊性部分占整个肿瘤体积<25%(图3A)。肿瘤在MRI平扫T1呈等信号、T2高信号,常见血管流空影;增强扫描肿瘤整体显著增强,部分病灶内可见小囊状不强化。上述3型的肿瘤MRI的共同特点是平扫序列显示瘤实质内或周边有数量不等的迂曲的血管流空影,增强扫描肿瘤实质均明显强化[2-3]。
1.3 手术方法与技巧 术前根据患者肿瘤MRI影像学特点进行分型,分型不同,手术方法各异。(1)囊壁结节型:该型肿瘤打开囊壁后基本都可以看到附着于囊壁的红色或紫红色瘤结节、供血动脉和与瘤结节相连的引流静脉,阻断供血动脉后完整切除瘤结节,对于部分隐藏于囊壁的较小瘤结节,可表现瘤结节处囊壁突起、增厚,或色泽异常等表现,术中一定要找到并切除瘤结节,否则术后很快肿瘤复发,而囊壁无肿瘤组织,不需处理。(2)囊实型肿瘤:根据MRI分型提示找到并阻断肿瘤供血动脉,然后在囊壁无血管的合适部位电凝切开囊壁,放出囊液,打开囊壁能看到肿瘤的血管及血运情况,因肿瘤的供血动脉已阻断,放出囊液后肿瘤明显缩小,再分离肿瘤组织,可完整或分块切除肿瘤。(3)实体型肿瘤:该类型肿瘤手术难度大,风险高,特别是位于脑干或与脑干关系密切的。在未能找到并阻断供血动脉前切忌直接触动肿瘤,试图行穿刺活检或分块切除均不可取,否则术中可发生难以控制的出血、脑干损伤、脑干的供血动脉及引流静脉损伤等,从而可能引起严重的后果。根据肿瘤部位不同采取不同的方法:位于小脑的实体性肿瘤,沿其表面分离正常脑组织找到供血动脉,在阻断供血动脉后分离电凝肿瘤,使肿瘤缩小,可完整切除肿瘤;位于延髓背侧大型实体性肿瘤,术中只能看到肿瘤组织,看不到延髓,更看不到肿瘤与延髓的界限及关系,无法分离肿瘤。根据MRI影像学提供线索沿肿瘤与正常脑组织边界细心分离,准确找到并阻断供血动脉,使瘤体逐渐缩小,在肿瘤与脑干之间产生一间隙,沿此间隙分离,分块全切除肿瘤,可避免损伤脑干及脑干血管。

A:术前 B:术后图1 囊壁结节型血管母细胞瘤MRI
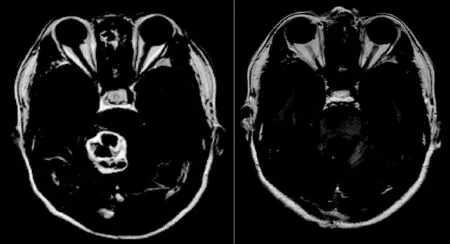
A:术前 B:术后图2 囊实型血管母细胞瘤MRI
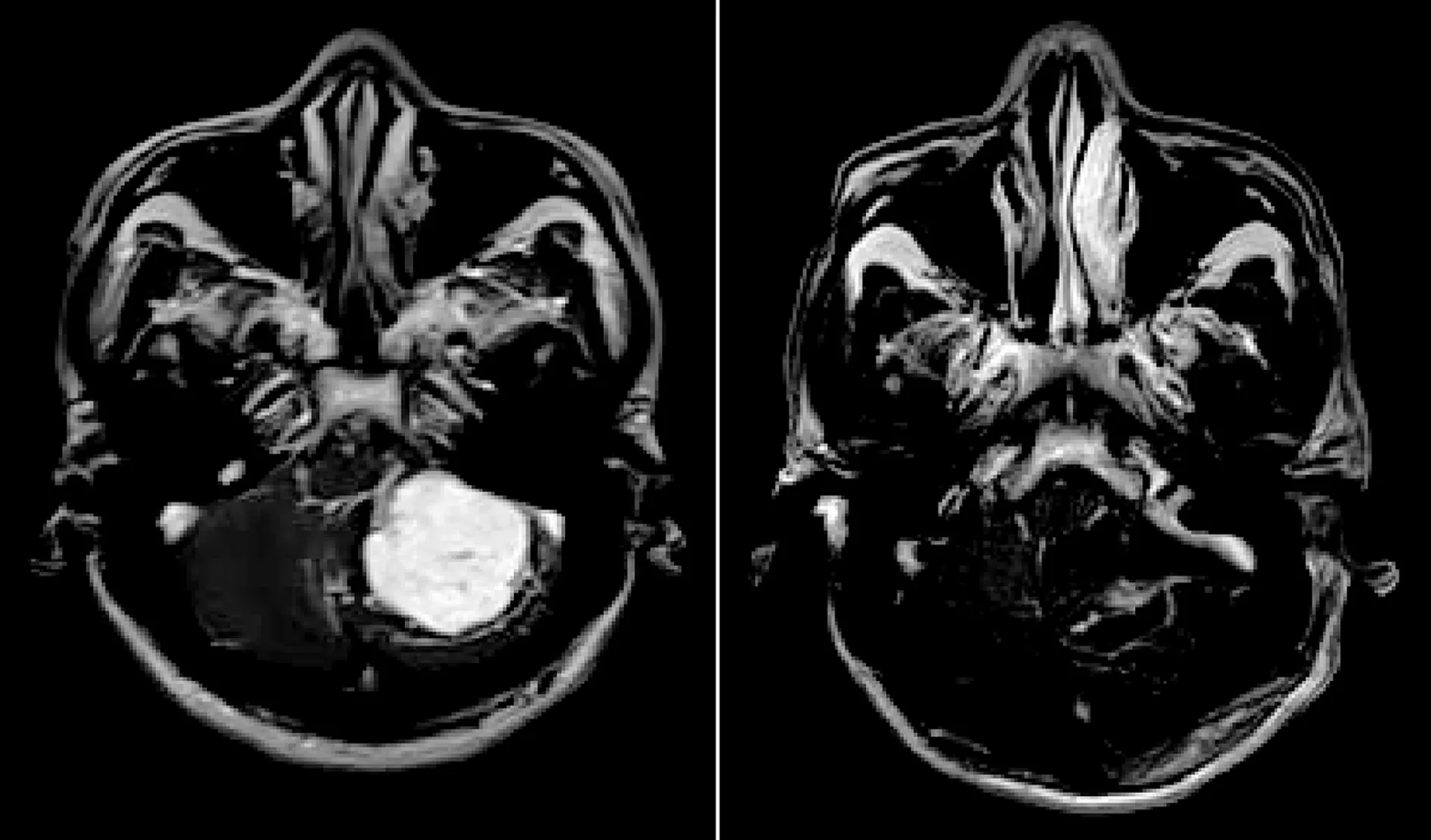
A:术前 B:术后图3 实体型血管母细胞瘤MRI
2 结 果
本组16例患者根据MRI影像学特点进行分型,其中囊壁结节型7例、囊实型5例、实体型4例,肿瘤位于小脑半球10例、小脑蚓部2例、延髓背侧4例。根据肿瘤MRI分型分别制定不同的个体化手术方案,本组16例患者均获肿瘤全切除。其中1例患者术后出现颅内感染,经腰大池置管抗感染治疗后痊愈。本组全部患者术后随访9~36个月,平均18个月,13例患者痊愈恢复工作,1例患者有走路不稳,2例患者有右侧上肢共济运动失调,但生活可自理;无严重并发症者,无死亡病例。复查颅脑MRI均无肿瘤复发。
3 讨 论
3.1 肿瘤的MRI分型 颅后窝血管母细胞瘤多发生在小脑半球,少部分发生在小脑蚓部或脑干,血运丰富,肿瘤的形态有所不同,70%的血管母细胞瘤为囊性。目前该肿瘤影像学分类较多,尚无统一分类标准[3-4],多分为大囊小结节型及实体型。也有作者[5-6]将其分为大囊小结节型、实体型、单纯囊性型,分型不同,手术方法也有所不同[7-9]。本研究根据MRI影像学显示的囊性部分所占比例将其分为囊壁结节型、囊实型和实体型,其中以囊壁结节型最多见。上述MRI的3种分型基本反映血管母细胞瘤的病理形态,与术中所见基本一致,为术前设计个体化手术方案提供依据和帮助,能有效降低手术风险和并发症,提高手术治疗的效果。
3.2 手术方法与疗效
3.2.1 囊壁结节型肿瘤 打开囊壁后多可清晰看到附着于囊壁的红色或紫红色瘤结节和隐约可见的供血动脉,增粗迂曲的引流静脉从瘤结节引出,多走行于肿瘤囊壁表面;瘤结节多为一个,电凝阻断供血动脉后可完整切除瘤结节,术后MRI增强扫描复查可见原瘤结节强化信号已消失(图1B),表明瘤结节已完全切除。有作者认为部分在MRI增强扫描上无显著强化或强化不明显的血管母细胞瘤为单纯囊性,术中需全部切除囊壁。而本研究发现不存在没有瘤结节而单纯囊性的血管母细胞瘤,对于MRI增强扫描无明显强化的血管母细胞瘤,存在隐藏于囊壁内的小瘤结节,要根据影像提供的线索仔细寻找,总能找到瘤结节蛛丝马迹,如囊壁局限性稍微突起或增厚,色泽异常或血管异常部位往往就是瘤结节所在,因给予切除,如不切除瘤结节术后肿瘤很快复发。囊壁无肿瘤组织,不需要处理。本组7例囊壁结节型患者术中均找到并完整切除瘤结节,术后恢复良好;随访观察18~36个月均无肿瘤复发迹象。因此,对于囊壁结节型肿瘤,切除瘤结节是手术成功的金标准。
3.2.2 囊实型肿瘤 术前需根据MRI影像学表现判断供血动脉可能位置,术中需先在肿瘤周围仔细分离出供血动脉,完全阻断其供血动脉后,选择在囊性无血管区切开囊壁放出囊液,使肿瘤体积缩小,可在肿瘤与脑组织间缝隙进行分离,分块切除或完整切除肿瘤(图2B)。本组1例患者肿瘤组织与脑干关系密切,完整切除肿瘤困难,在完全阻断供血动脉后予以分块切除肿瘤。
3.2.3 实体型肿瘤 此型肿瘤组织血供丰富,整个瘤体均为血管性结构,手术风险大。其效果差的主要原因是术中出现难控制的出血、脑干损伤和正常脑干血管损伤,手术中处理好这几方面的问题是实体型肿瘤手术成功的关键。根据MRI影像学提供的情况,首先阻断供血动脉,但在阻断供血动脉前切忌将肿瘤分块切除,准确找到供血动脉并成功阻断是手术成功的关键。随着介入技术的发展,也有作者[10-13]认为实体型的后颅窝血管母细胞瘤在开颅术前先行介入栓塞治疗,减少其血供,使肿瘤体积缩小,以减少切除肿瘤时术中出血,有利于分离肿瘤和正常脑组织。目前联合介入栓塞的方法也是一种较不错的选择,其治疗效果有待于进一步观察。本组1例肿瘤位于小脑的患者完整切除了肿瘤。3例位于延髓背侧的大型实体型肿瘤患者,因瘤体遮挡视野,术中根本看不到肿瘤与延髓的关系及界限,盲目追求完整全切肿瘤必将造成难以控制的出血、脑干损伤或脑干供血血管损伤,造成严重后果。故有作者指出延髓背侧实体性血管母细胞瘤手术最棘手[7,14-15]。本组有3例患者的实体型肿瘤位于延髓背侧,根据术前影像学分型所提供的供血动脉先行予以阻断,并用低功率电凝肿瘤使瘤体缩小,显露出肿瘤与延髓的界限,沿两者间隙分离,先分块切除部分肿瘤,剩余部分整块切除,未损伤脑干及脑干正常血管;术后复查颅脑MRI增强扫描显示,原病变已切除(图3B),患者术后恢复良好。
本研究初步探讨了颅后窝血管母细胞瘤MRI分型与手术疗效的关系。总结分析本组患者的手术过程和预后,发现本研究的MRI影像学分型能够反映肿瘤的形态病理特征,与术中所见的真实情况基本一致;术前根据肿瘤的MRI影像学分型设计个体化手术方案,利用显微外科技术能够降低手术风险,减少手术并发症,提高手术疗效。
[1] Chughtai M,Qureshi AI.Cerebellar hemangioblastoma[J].J Vasc Interv Neurol,2016,8:22.
[2] 刘朝晖,陈宝智,赵建农,等.后颅窝实质性血管母细胞瘤的MRI诊断及手术治疗[J].海南医学,2010,21:24.
[3] 宾精文,陈卫平,李威,等.颅内实质性血管母细胞瘤的CT、MRI诊断[J].现代医学,2011,39:437.
[4] She D,Yang X,Xing Z,etal.Differentiating hemangioblastomas from brain metastases using diffusion-weighted imaging and dynamic susceptibility contrast-enhanced perfusion-weighted Mr imaging[J].AJNR,2016:1844.
[5] 孙献勇,鲁珊珊,张永娣,等.小脑血管母细胞瘤MR表现及病理分析[J].中国CT和MRI杂志,2015,13:15.
[6] 黄兴涛,柳彬,刘传,等.DWI及ADC值鉴别后颅窝实质型血管母细胞瘤与其它富血供肿瘤的价值[J].放射学实践,2015,28:319.
[7] 王林,傅先明,牛朝诗,等.显微手术治疗后颅窝血管母细胞瘤(附31例分析)[J].中国临床神经外科杂志,2014,19:433.
[8] 骆健明,刘斌,赵泽林,等.后颅窝血管母细胞瘤的显微手术治疗[J].中国实用神经疾病杂志,2014,16:44.
[9] 卢国奇,蔡娟丽,张少伟.显微外科手术治疗后颅凹血管网织细胞瘤临床分析[J].中国实用神经疾病杂志,2015,18:75.
[10] 吕忠中,徐韬,杨天明.超选择性栓塞联合显微手术治疗后颅窝实质性血管母细胞瘤[J].中国临床神经外科杂志,2015,20:274.
[11] 冯大勤,黄玮,邝泓,等.实质性小脑半球血管网织细胞瘤术前栓塞的临床效果分析[J].中国临床神经外科杂志,2014,19:340.
[12] Wu P,Liang C,Wang Y,etal.Microneurosurgery in combination with endovascular embolisation in the treatment of solid haemangioblastoma in the dorsal medulla oblongata[J].Clin Neurol Neurosurg,2013,115:651.
[13] 舒航,陈光忠,李昭杰,等.颅内血管母细胞瘤脑血管造影及血管内栓塞治疗[J].实用医学杂志,2009,25:4007.
[14] 赵峰,朱国华,麦麦提力·米吉提,等.后颅窝血管母细胞瘤的诊断和显微外科手术治疗[J].中国微创外科杂志,2015,15:805.
[15] 王一芳,谭启富,王正伟,等.颈髓髓内血管母细胞瘤的显微外科治疗[J].临床神经外科杂志,2015,12:123.
(收稿2016-07-04 修回2016-08-29)
The relationship between MRI classification and surgical treatment of posterior cranial fossa angioreticuloma
ZUODe-xian,LIZheng-yang,WUTai-hua,etal.
DepartmentofNeurosurgery,GuangDong999BrainHospital,AffiliatedtoMedicalCollegeofJinanUniversity,Guangzhou510510,China
Correspondingauthor:WUTai-hua
Objective To analyze the relationship between the classification of magnetic resonance imaging(MRI)and surgical treatment for posterior cranial fossa hemangioblastoma.Methods We retrospectively analyzed 16 cases of posterior cranial fossa hemangioblastoma,which were confirmed by surgery and pathology,to study the realation between their MRI characteristics and surgery resection.According to their MRI features,we divided the tumors into three types:Type Ⅰ:large cystic with small nodule;type Ⅱ:solid and cystic,Type Ⅲ:entity solid,and made different individualized plans to resect the tumors.Results 7 cases were large cystic with small nodule,5 cases were cystic and solid,and 4 cases were solid mass.10 cases among them locate in the cerebellar hemispheres,2 cases in cerebellar vermis and 4 cases in medullary dorsal side,Their MRI characteristics were basicly consistent with intraoperative findings.All 16 cases were completely resection without serious complications and death.Conclusions The MRI classification of posterior fossa hemangioblastoma reflect the pathological morphology and blood supply,which help to make individualized preoperative surgical plan,reduce the risk of surgery decrease post-operated complications and improve the effect of the posterior fossa hemangioblastoma microsurgical treatment.
posterior cranial fossa; hemangioblastoma; MRI characteristics; microneurosurgery
10.3969/j.issn.1672-7770.2017.01.011
510510 广州,暨南大学医学院附属脑科医院(广东三九脑科医院)神经外科
吾太华
R651.1
A
1672-7770(2017)01-0042-04

