宫颈扩张双球囊用于足月妊娠促宫颈成熟的临床对照研究
王春燕,林 洪,王新荣
(新疆克拉玛依市独山子人民医院妇产科,新疆 克拉玛依 833699)
妊娠晚期由于母亲或胎儿原因,需要通过人工的引产方法终止妊娠。近年来,晚期妊娠需引产比例呈逐年上升的趋势,占初产妇总分娩数的40%以上[1]。传统引产方法为小剂量催产素引产,但往往引产效果不佳。宫颈扩张双球囊渐渐取代催产素引产,国内外多数报道引产效果较好,有效较低了剖宫产率。本次研究探讨宫颈双球囊促宫颈成熟的效果,并观察它的安全性及有效性。现将结果报告如下。
1 资料与方法
1.1 一般资料
自2014年4月开始,选择无阴道分娩禁忌证有引产指征的足月产妇(轻度子痫前期,妊娠期糖尿病,羊水过少等),2015年6月截止。并排除以下病人:(1)胎膜早破;(2)前置胎盘;(3)臀位或横位;(4)脐带先露或脱出;(5)宫颈畸形;(6)宫颈恶性肿瘤;(7)活动性生殖道疱疹感染;(8)胎心监护异常;(9)母亲有心脏病或重度高血压;(10)多胎妊娠;(11)任何引产相关禁忌症。
按照硬币法随机分为两组并签署知情同意书:研究组采用宫颈扩张球囊促宫颈成熟后进一步催产素引产,对照组采用小剂量催产素引产。
1.2 方法
(1)研究组:应用宫颈扩张双球囊促宫颈成熟。
孕妇术前检查阴道分泌物检查无异常。行胎心监护,胎心监护为Ⅰ型孕妇放置宫颈双球囊。孕妇取截石位,常规会阴及阴道消毒后,暴露宫颈,消毒宫颈及宫颈管。钳夹宫颈上唇,将宫颈双球囊导管置入宫颈至两个球囊均进入宫颈管。先将20 mL生理盐水注入宫颈球囊,下拉导管,再将20 mL生理盐水注入阴道球囊。依次交替注入生理盐水,至宫颈球囊80~100 mL,阴道球囊80 mL。阴道检查球囊位置正确后将外露导管固定于大腿即可。术后观察半小时,无异常孕妇可自由活动,观察孕妇胎心及宫缩情况。出现下列情况可取出宫颈扩张双球囊:a)已放置促宫颈成熟所需最长时间(12 h);b)自发性胎膜破裂;c)自发性球囊脱落;d)进入产程(宫缩规律有力,30 min内宫缩次数≥4次,每次宫缩时间≥40秒,并伴有宫颈管消失,宫口扩张≥3 cm);e)疑似胎儿窘迫。
取出宫颈扩张双球囊后如宫缩不明显或消失,球囊撤出后半小时内点滴0.5%催产素。静滴缩宫素为临产,孕妇夜间充分休息,第二天给予人工破膜加0.5%催产素静滴。如无法行人工破膜这继续静滴0.5%催产素。
按照上述方法共101例孕妇入Cook宫颈扩张双球囊组,但有3例患者放入球囊后未进入产程,复查羊水恢复正常,停止引产,故将这3例剔除研究。入组共98例。
(2)对照组:小剂量静滴缩宫素引产。
0.5%催产素500 mL,从4滴/min开始滴入,每30 min调节1次,每次增加4滴,直至出现规律宫缩持续6~8 h,如未临产,停止催产素静滴。次日再次行阴道检查宫颈评分,给予人工破膜加催产素引产,如无法破膜继续静点缩宫素。
按照上述方法共102例孕妇入组,但有7例患者因次日未进一步行催产素引产,直接要求剖宫产,故将这7例剔除研究。入组共95例。两组一般情况比较,见表1。
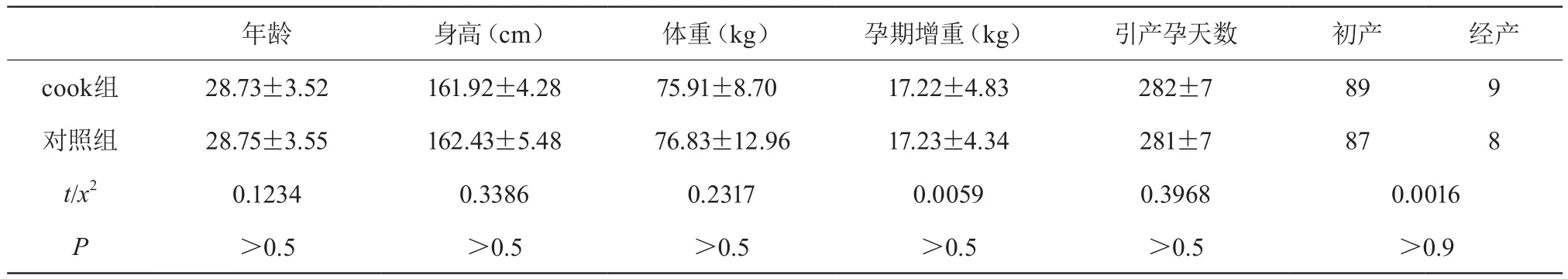
表1 两组一般情况对比(x±s)
由表1可以看出,两组病例在年龄、身高、体重、孕期增长体重、孕周(引产时孕天数)、初产经产所占比例方面经t检验或者卡方检验后得出P>0.05,两组病例一般情况在统计学上无显著差异,具有可比性。
1.3 观察指标
比较两组孕妇 Bishop评分、产程、剖宫产率、产时及产后并发症等。
宫颈成熟判断标准:显效:宫颈 Bishop评分增长大于等于3分;有效:宫颈Bishop评分增长2分或Bishop 评分>6分;无效:宫颈 Bishop评分没有改变或仅增加1分;总有效率=显效率+有效率。
1.4 统计学方法
采用SPSS 19.0统计学软件对数据进行分析,计数资料以百分数(%),例(n)表示,采用x2检验,计量资料以“±s”表示,采用t检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 促宫颈成熟结果及分娩方式
宫颈扩张双球囊组促宫颈成熟的总有效率为 96.94%(95/98),缩宫素组促宫颈成熟的总有效率是22.11%,两组卡方检验,差异有统计学意义(P<0.005);宫颈扩张双球囊组剖宫产率为45.92%(45/98),缩宫素组剖宫产率是77.89%,两组结果行卡方检验,差异有统计学意义(P<0.005);而两组孕妇术前宫颈Bishop评分比较,差异无统计学意义(P>0.5);具有可比性。见表2。

表2 两组宫颈成熟度及分娩方式的比较(x±s)
2.2 对产程的影响(见表3)
由表三可以看出,宫颈扩张双球囊组与催产素组相比,第一产程时间明显缩短,差异有统计学意义(P<0.05);第二产程及第三产程两组相比,差异无统计学意义,(P>0.05)。
2.3 并发症及产后出血等比较(见表4)
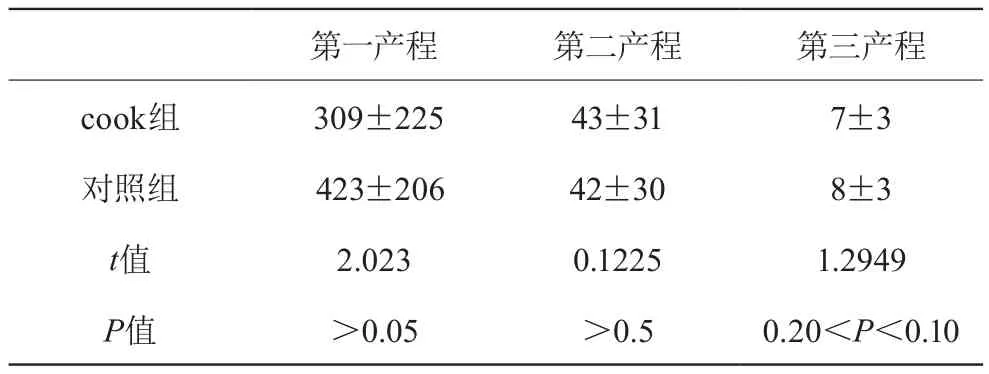
表3 两组产程的比较(x±s)

表4 并发症、产后出血,羊水污染、新生儿窒息的比较(x±s)
由表四可以看出,两组在产后出血、产后并发症的发生、新生儿窒息的发生、羊水污染的出现无统计学意义(P>0.05)。
3 讨 论
当胎儿或母体因素导致胎儿继续妊娠的风险增加,继续妊娠可能会威胁母亲或胎儿生命健康时,适时终止妊娠是必须的选择。此时,未自然临产的孕妇需行引产。本次入组的孕妇中,主要的引产指针是延期妊娠、羊水过少、妊娠期糖尿病以及轻度子痫前期孕妇。众所周知,引产成功的关键除了孕妇及胎儿因素外,宫颈是否成熟也是引产能否成功的关键所在。宫颈质地坚韧,则宫颈扩张困难或缓慢,引产失败,胎儿宫内窘迫的可能性增加,选择剖宫产结束妊娠的孕妇明显增加,增加剖宫产率。
宫颈扩张双球囊的宫颈球囊和阴道球囊置于宫颈内外口,通过向球囊内注入生理盐水扩张并固定球囊,使球囊对宫颈产生持续作用逐渐扩张宫颈,可使宫颈在无宫缩的情况下扩张至2~3 cm。另外球囊对宫颈的压力可引起局部子宫蜕膜分泌外周内源性前列腺素,进一步促进宫颈成熟,在使用过程中球囊孕妇基本无不适的感觉,随时可以取出[2]。与传统小剂量催产素引产相比较,具有以下优点:1)宫颈及阴道双球囊固定,注水后球囊不易脱落,可缓解单一球囊重力作用给患者带来的不适感,同时双球囊对宫颈的封闭减少了腔内感染机会。2)放置球囊后孕妇可自由活动,孕妇无明显不适。3)宫颈双球囊导管放出球囊内液体后即可取出。取出方便,宫缩过强时能随时取出。
由结果可以看出,宫颈扩张双球囊可明显促进宫颈成熟,有效率达96.94%,与小剂量催产素组相比有显著差异,有统计学意义(P<0.005)。引产后自然分娩率为54.08%,明显优于催产素组,两组比较有统计学意义(P<0.005)。与国内外报道的结果相符[3-4]。
但本研究宫颈扩张双球囊组相对文献报道剖宫产率较高,分析剖宫产率较高的原因可能有以下几点:(1)可能与孕妇体重控制欠佳,新生儿体重偏大有关(新生儿平均体重3480 g,3.5 kg以上有47例)。而大量研究指出孕期增重过多可能导致胎儿过度的脂肪堆积、新生儿体重过大[5-6]。且肥胖的孕妇有更多的脂肪分布于盆腔及阴道周围,盆腔及产道的相对狭窄,造成阴道分娩胎头下降困难,宫口扩张缓慢或停滞。(2)另一方面,胎儿偏大,影响胎先露下降,子宫过度扩张,导致宫缩乏力,引产困难[7-8]。(3)还有一部分孕妇由于对疼痛忍耐性较差,放入宫颈扩张球囊虽然宫颈评分好,产程进展顺利,但也坚决要求手术,进一步增加了剖宫产率。而有医学指针的剖宫产仅为29例(29.59%),如去除社会因素剖宫产则本研究与国内外报道基本一致。今后应进一步加强我区孕妇体重管理,宣传自然分娩的好处,提高孕妇对宫缩痛的认识,并积极开展无痛分娩,降低新生儿体重,提高我区自然分娩率。
催产素为比较传统引产药物,主要通过作用于子宫平滑肌上的缩宫素受体发生作用[9],而子宫颈平滑肌较宫体明显减少,故该受体在宫颈的分布很少,导致催产素对宫颈的作用小,仅能通过刺激蜕膜合成前列腺素,促宫颈成熟,因此效果较差[10]。本研究中催产素组促宫颈成熟效果差,引产成功病例多为宫颈Bishop评分较高的孕妇(宫颈Bishop评分5-6分),如宫颈Bishop评分小于4分,则引产效果极差(剖宫产率为100%),故不推荐催产素用于宫颈Bishop评分差(小于4分)的孕妇。如宫颈评分小于4分,应考虑其他引产方法如宫颈扩张球囊或可控释的前列腺素制剂。
研究组与对照组相比第一产程时间明显缩短,差异有统计学意义(P<0.05)。从而说明宫颈扩张双球囊能有效缩短第一产程时间,从而减少孕妇疼痛时间,尤其适用于需要避免长时间宫缩的患者,如妊娠期高血压疾病、胎儿宫内发育迟缓等。有广泛的应用前景。
研究组与对照组相比在分娩合并症、产后出血、新生儿窒息发生率以及羊水污染的发生率无明显差异,无统计学意义。说明宫颈扩张双球囊组安全性得到验证。但放入球囊的101例孕妇中,有一例出现产前发热,体温最高38.3℃,考虑羊膜炎急诊行剖宫产术,术后抗炎治疗未出现严重并发症,新生儿预后良好。国外文献亦有报道[11]。可能与患者高位破膜临床未发现有关。故宫颈双球囊仅适合胎膜完整的患者放置。胎膜早破或可疑胎膜早破的患者不建议使用。
综上可以看出,宫颈扩张双球囊在足月引产中,效果明显,安全,可靠,无明显并发症发生。对于宫颈Bishop评分较低的孕妇尤其适合,并在孕妇无宫缩的情况下将宫颈扩张2~3 cm,明显缩短第一产程,减少孕妇疼痛时间,值得临床推广应用。
[1] Laughon SK,Zhang J,Grewal J,et al.Induction of labor in a contemporary obstetric cohort[J].Am J Obstet Gynecol,2012,206(6):486.
[2] 黎 燕,苏放明,高 宇,等.宫颈扩张双球囊导管和控释地诺前列酮栓促宫颈成熟的比较研究[J].中国妇幼保健,2013,28(49):1822-1825.
[3] 郑剑兰,付景丽,张小琼,等.双球囊导管及0.8 mm控释地诺前列酮栓在促宫颈成熟与引产方面的随机对照研究[J].中华妇产科,2011,46(8):601-602.
[4] Pennel C,Henderson J,O,Neill M,et al.Induction of labour in nulliparous women with an unfavourable cervix: arandomised controlled trial comparing double and single balloon catheters and PGE2gel[J].Br J Obstet Gynaecol 2009,116(11):1443-1452.
[5] Margerison CE,Rehkopf D,Abrams B.Association of maternal gestational weight gain with short-and long-term maternal and child health outcomes[J].Am J Obstet Gynecol,2010,202(6):574-578.
[6] Monte S,ValentiO,Giorgio E,et al.Maternal weightgain during pregnancy and neonatal birth weight:a review of the literature[J].J Prenat Med,2011,5(2):27-30.
[7] Crane JM,White J,Murphy P,et al.The effect of gestational weight gain by body mass index on maternal and neonatal outcomes[J].J Obstet Gynaecol Can,2009,31(1):28-35.
[8] Mandal D,Manda S,Rakshi A,et al.Maternal obesity and pregnancy outcome:a prospective analysis[J].J Assoc Physicians India,2011,59(8):486-489.
[9] Prager M,Eneroth-Grimfors E,Edlund M,Marions L.A randomised controlled trial of intravaginal dinoprostone,intravaginal misoprostol and transcervical balloon catheter for labour induction[J],Obstet Gynaceol,2008,115(11):1443-1450.
[10] 白桂芹,付逢萍,王慰敏.宫颈促成熟球囊在临床计划分娩中的作用[J].中国妇幼健康研究,2011,22(21):179-181.
[11] Maslovitz S,Lessing JB,Many A.Complications of transcervical Maslovitz S,Foley catheter for labor induction among 1,083 women.Arch Gynecol Obstet [J].Arch Gynecol Obstet,2010,281(3):473-177.

