长方案及拮抗剂方案中HCG日孕酮水平对IVF-ET妊娠结局的影响
吴惠华,孟庆霞,邹琴燕,李建芬,张艳,李红
(南京医科大学附属苏州市立医院本部生殖与遗传中心,苏州 215002)
长方案及拮抗剂方案中HCG日孕酮水平对IVF-ET妊娠结局的影响
吴惠华,孟庆霞,邹琴燕,李建芬,张艳,李红*
(南京医科大学附属苏州市立医院本部生殖与遗传中心,苏州 215002)
目的 探讨IVF-ET促排卵过程中HCG日孕酮水平对IVF结局的影响。 方法 回顾性分析2008年6月至2015年4月我中心行IVF-ET助孕的1 611个周期,其中长方案IVF 1 264个周期,拮抗剂方案IVF 347个周期;两种方案的患者均根据HCG日孕酮(P)水平分为三组:A组P≤0.62 nmol/L;B组0.62 nmol/L
孕酮水平; HCG日; 长方案; 拮抗剂方案; 妊娠结局
(JReprodMed2017,26(1):24-29)
近年来,体外受精-胚胎移植(IVF-ET)促排卵过程中HCG日孕酮(P)水平的升高对IVF结局的影响逐渐引起大家的关注。有研究认为HCG日P水平的升高与提前出现的黄素化有关[1],另有一些研究则发现HCG日P水平升高与成熟卵泡个数升高有关[2],并且HCG日P水平的升高可能对于IVF妊娠结局有不利影响。本文研究目的是探究IVF过程中不同方案HCG日P水平的差异及HCG日P水平对于IVF结局的影响,探索HCG日P水平的合适区间。
材料和方法
一、研究对象
回顾性分析2008年6月至2015年4月我中心行IVF-ET助孕的1 611个周期。患者纳入标准为:(1)年龄<40岁;(2)均为新鲜周期胚胎移植;(3)排除子宫内膜异位症;(4)治疗方案包括长方案及拮抗剂方案。
二、研究方法
在我中心行IVF治疗的患者,进入周期治疗之前,在月经周期第3天抽血检测基础内分泌,包括雌二醇(E2)、卵泡刺激素(FSH)、黄体生成素(LH)、泌乳素(PRL)、睾酮(T)、抗苗勒管激素(AMH)。于卵泡期行阴道B超检查卵巢的窦卵泡情况。化学发光法检测性激素分泌,酶免法检测AMH及Inhibin-b水平。
长方案IVF治疗的患者,月经周期规则者于前一周期的黄体中期(月经周期的21 d左右)进行降调节,月经周期不规则者于促排卵治疗的前一周期使用妈富隆(欧加农,荷兰)或达英-35(拜耳,德国)治疗,于用药的第17~21天开始每天予短效曲普瑞林(达必佳,辉凌公司,瑞士)0.05 mg皮下注射。降调节后10~14 d检测FSH、LH、E2水平及AFC,当血清FSH<5 U/L、LH<5 U/L、E2<183.5 pmol/L、窦卵泡直径<8 mm时开始给予重组卵泡FSH启动超促排卵治疗。
拮抗剂方案于月经的第2~3天检测FSH、LH、E2水平及AFC,根据结果开始给予重组FSH启动超促排卵治疗。
定期监测卵泡发育情况并及时调整用药,当2~3个主导卵泡直径≥18 mm并结合血E2、LH、P水平,注射重组HCG(艾泽,默克-雪兰诺,德国),注射后34~36 h取卵。取卵后48~72 h或5 d行胚胎移植及胚胎冷冻,并给予黄体支持。
移植后12 d检测血HCG水平,并于移植后4~5周B超检查见宫内原始心管搏动确定为临床妊娠。孕妇定期产检并追踪分娩情况。活产率按国内定义为妊娠28周后分娩的活产婴儿的比率。
三、分组及观察
根据HCG日P水平将患者分为3组:A组,P≤0.62 nmol/L;B组,0.62 nmol/L
比较各组间促排卵结局及妊娠结局。
四、统计学方法
结 果
一、不同方案组患者HCG日P水平
1 611周期的HCG日P平均水平为(2.31±1.34)nmol/L,中位数2.12,最大值14.60,最小值0.09,百分位数P5~P95为0.62~4.68。
其中长方案共1 264周期,HCG日P水平(2.31±1.28)nmol/L;拮抗剂方案共347个周期,HCG日P水平(2.40±1.44)nmol/L。两种方案HCG日P平均水平无统计学差异(P>0.05)。
HCG日P>4.68 nmol/L的发生率在长方案中为4.51%,在拮抗剂方案中为6.92%,差别无统计学意义(P>0.05)。
二、不同方案组患者基本特征比较
长方案组平均年龄为(30.65±3.81)岁,BMI为(21.87±2.87)kg/m2,基础FSH为(8.20±2.34)U/L;拮抗剂方案组平均年龄为(31.78±4.65)岁,BMI为(22.58±3.36)kg/m2,基础FSH为(9.29±4.52)U/L。两组间年龄、BMI及基础FSH有统计学差异(P<0.001)。
按HCG日P水平分组比较,长方案及拮抗剂方案各组间年龄、基础FSH均无统计学差异(P>0.05),拮抗剂方案各组BMI无统计学差异(P>0.05),而长方案中C组的BMI显著低于A、B两组(P<0.05)(表1)。
三、长方案各组间IVF治疗结果的比较
C组的Gn用量显著大于A组及B组(P<0.001),A组的>14 mm卵泡数、HCG日E2水平及获卵数均显著小于B组及C组(P<0.001),而成熟卵率、受精率及优胚率各组间均无统计学差异(P>0.05)(表2)。
四、拮抗剂方案各组间IVF治疗结果的比较
A组的>14 mm卵泡数、HCG日E2水平及获卵数均显著小于B组及C组(P<0.001),而Gn用量、成熟卵率、受精率及优胚率各组间均无统计学差异(P>0.05)(表3)。


方案分组周期数年龄(岁)BMI(kg/m2)基础FSH(U/L)长方案A组443075±3532241±333800±265B组11633063±3912218±293819±230C组573162±4562080±230∗856±284拮抗剂方案A组153233±5182356±3381078±472B组3083178±4712261±340924±460C组243175±3422160±262904±318
注:与本方案A、B组比较,*P<0.05
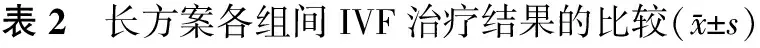
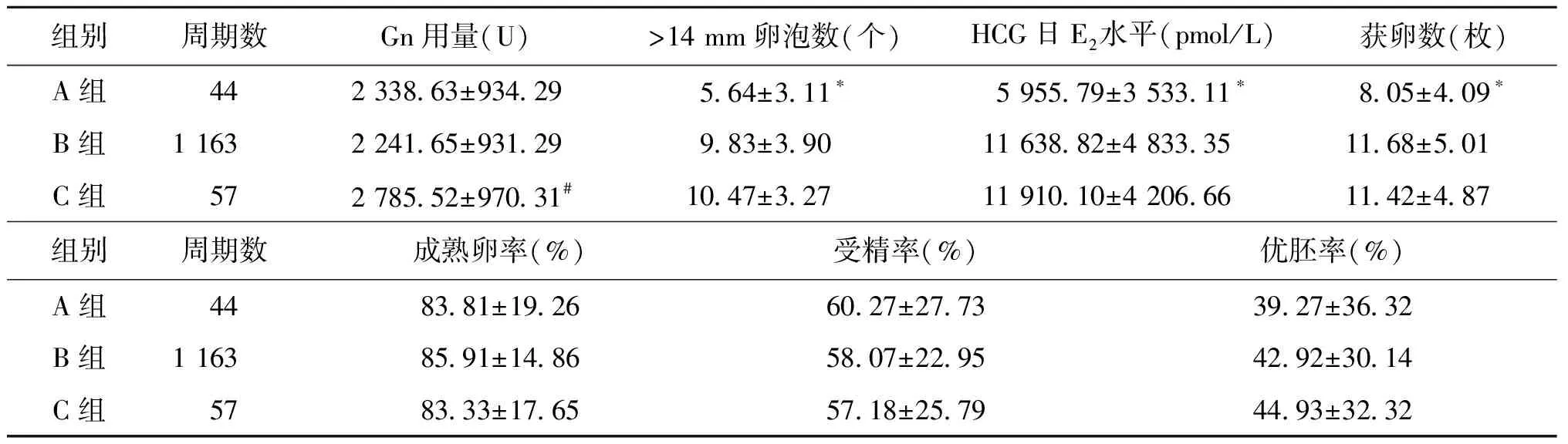
组别周期数Gn用量(U)>14mm卵泡数(个)HCG日E2水平(pmol/L)获卵数(枚)A组44233863±93429564±311∗595579±353311∗805±409∗B组1163224165±93129983±3901163882±4833351168±501C组57278552±97031#1047±3271191010±4206661142±487组别周期数成熟卵率(%)受精率(%)优胚率(%)A组448381±19266027±27733927±3632B组11638591±14865807±22954292±3014C组578333±17655718±25794493±3232
注:与B、C组比较,*P<0.001;与A、B组比较,#P<0.001


组别周期数Gn用量(U)>14mm卵泡数(个)HCG日E2水平(pmol/L)获卵数(枚)A组15246000±116170440±316∗475001±276024∗533±358∗B组308289590±115256797±3531018271±457216900±450C组24305729±902551000±5011176958±5632241096±526组别周期数成熟卵率(%)受精率(%)优胚率(%)A组159583±9587526±25444111±4271B组3088735±14956078±23714239±3217C组248242±19925794±21814448±3317
注:与B、C组比较,*P<0.001
五、两种方案各组间移植胚胎数及临床结局
长方案及拮抗剂方案各组间移植胚胎数无统计学差异(P>0.05);长方案平均临床妊娠率为50.16%,平均活产率为38.21%,拮抗剂方案平均临床妊娠率32.86%,平均活产率25.58%;两种方案各组间临床妊娠率无统计学差异(P>0.05),但是A组及C组均低于B组,C组下降更为明显。
长方案中B组的种植率和活产率均显著高于C组(P<0.05),A组虽然与B组无统计学差异(P>0.05),但也低于B组(表4)。
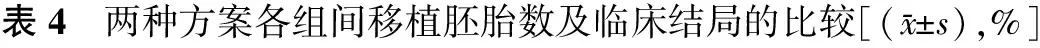

方案分组周期数移植胚胎数(枚)种植率临床妊娠率活产率长方案A组44189±058287945453636B组1163190±0453290∗50823912∗C组57174±044210540352105拮抗剂方案A组15180±068275826672000B组308191±052212133772720∗C组24175±05310422500833
注:与C组比较,*P<0.05
讨 论
在正常排卵的月经周期中,卵泡期早期循环中孕酮水平主要来源于肾上腺的分泌,而在卵泡期晚期时循环中孕酮的主要来源转向由卵巢分泌[3]。同时排卵前成熟卵泡中,LH可增强优势卵泡颗粒细胞的孕酮受体(PR)表达,孕酮呈现出对LH的易化作用,从而增强雌二醇对促性腺激素的正反馈作用,共同促进排卵期LH高峰和排卵。同时,排卵前孕酮轻度升高可促进FSH高峰的出现,FSH高峰促进排卵前卵丘细胞扩展和弥散,以形成卵母细胞-卵丘细胞团。成熟卵泡分泌的少量孕酮可协调月经中期生殖激素间的精细同步化。
控制性超促排卵是目前IVF-ET中的重要步骤,当大量卵泡被外源性Gn刺激成熟后,孕酮水平可能会出现升高。但对于孕酮升高水平与结局的具体关系,目前的研究结果不尽一致。钟依平等[4]研究发现当HCG日孕酮水平≥9.36 nmol/L时,IVF的着床率及妊娠率明显下降。唐奕等[5]研究将HCG日孕酮水平分为≤3.12 nmol/L组、3.12~6.24 nmol/L组及>6.24 nmol/L组,认为随着孕酮水平的升高,着床率及妊娠率逐渐降低,自然流产率升高,但无统计学差异。
我们的研究结果显示,在1 214例新鲜周期移植的IVF患者中,按HCG日孕酮水平百分位数90%范围分为三组的结果显示,无论是长方案还是拮抗剂方案,HCG日孕酮水平≤0.62 nmol/L组,其HCG日E2水平、HCG日>14 mm卵泡数及获卵数均低于其他两组。可见,在获卵数较多的高反应组可能更易出现HCG日孕酮水平的升高。与我们研究结果相似,Kably-Ambe等[6]的研究结果表明伴随着HCG日孕酮水平的升高,E2和获卵数也增加。丁晨等[7]研究结果显示HCG日孕酮水平升高组有更高的E2水平及获卵数。因而我们推测大多数HCG日孕酮水平的升高,是由于较多卵泡发育成熟后分泌孕酮的累积结果。
目前较常见的超促排卵方案,即长方案及拮抗剂方案中,HCG日孕酮水平有无差异呢?Santos-Ribeiro等[8]研究显示,拮抗剂方案患者HCG日孕酮水平为(3.18±1.56)nmol/L,当P≤1.56 nmol/L及P>4.68 nmol/L时活产率明显降低。Orvieto等[9]的研究认为长方案HCG日孕酮升高的发生率较拮抗剂的发生率高。我们的结果显示拮抗剂方案HCG日孕酮升高的比率虽然高于长方案,但差别无统计学意义,两者HCG日孕酮的平均值也无明显差异,与Papanikolaou等[10]的研究结果相似。
Tsai等[11]的分析显示,HCG日孕酮水平和移植胚胎数、移植胚胎质量、年龄、移植天数一起影响到IVF结局。对于HCG日孕酮水平的合适范围目前仍有争议。在既往的研究中, Shufaro等[12]显示HCG日孕酮水平>4.2 nmol/L时妊娠几率下降;Venetis等[13]的回顾性分析显示,P>4.68 nmol/L组临床妊娠率下降(OR0.68);Huang等[14]认为长方案中当P>3.74 nmol/L时临床妊娠率下降。
我们的结果显示在HCG日孕酮水平在0.62~4.68 nmol/L之间时,与其他两组相比,其成熟卵率、受精卵及优胚率均无显著性差异,但活产率显著高于P>4.68 nmol/L组,且长方案中种植率显著高于P>4.68 nmol/L组。虽然临床妊娠率在不同孕酮水平组间的差别无统计学意义,但在HCG日孕酮水平0.62~4.68 nmol/L组较另两组有升高的趋势,与P>4.68 nmol/L组相比升高趋势更明显。说明卵泡晚期孕酮水平升高或过低对于卵母细胞成熟度及其受精情况、受精后的胚胎质量影响并不大,但是孕酮水平升高或过低有可能影响到子宫内膜的容受性,从而影响到IVF新鲜周期的妊娠结局。Nikas等[15]发现卵泡晚期孕酮水平升高可以加速子宫内膜胞饮突的形成,使得内膜容受性发生改变,有可能加速着床窗的提前关闭,导致IVF-ET的妊娠结局下降。Liu等[16]研究显示内膜向分泌期发展在孕酮水平升高组较孕酮水平正常组更快,子宫自然杀伤细胞的数量孕酮水平升高组较正常组高,从而降低IVF新鲜周期移植的妊娠率及活产率。
综上所述,我们认为HCG日孕酮水平应该在合适范围内,HCG日孕酮水平过高(P>4.68 nmol/L)或者过低(≤0.62 nmol/L)都对IVF的妊娠结局有影响,水平过高对妊娠结局的影响更大。因而在HCG日孕酮水平明显升高时,可以考虑取消新鲜移植,胚胎全冷冻。
[1] Bosch E, Valencia I, Escudero E, et al. Premature luteinization during gonadotropin-releasing hormone antagonist cycles and its relationship with in vitro fertilization outcome[J]. Fertil Steril,2003, 80:1444-1449.
[2] Andersen YC, Bungum L, Nyboe Andersen A, et al. Preovulatory progesterone concentration associates significantly to follicle number and LH concentration but not to pregnancy rate[J/OL]. Reprod Biomed Online, 2011,23:187-195.
[3] De Geyter C, De Geyter M, Huber PR, et al. Progesterone serum levels during the follicular phase of the menstrual cycle originate from the crosstalk between the ovaries and the adrenal cortex[J]. Hum Reprod,2002,17:933-939.
[4] 钟依平,周灿权,庄广伦,等. 血清孕酮水平对体外受精-胚胎移植结局的影响[J]. 中山医科大学学报,2002,23:124-126.
[5] 唐奕,肖红梅,林戈,等. 晚卵泡期孕酮水平对体外受精结局的影响[J]. 中国医学工程, 2007,15:166-168.
[6] Kably-Ambe A, Roque-Sanchez AM, Soriano-Ortega KP, et al. Assessment of progesterone levels on the day of the hCG administration as a predictor of success of antagonist stimulation protocols for IVF[J]. Ginecol Obstet Mex,2015,83:155-161.
[7] 丁晨,张红,赵淑芹. 人绒毛膜促性腺激素注射日孕酮与雌二醇比值在体外受精治疗周期的价值[J]. 生殖医学杂志,2013,22:119-123.
[8] Santos-Ribeiro S, Polyzos NP, Haentjens P, et al. Live birth rates after IVF are reduced by both low and high progesterone levels on the day of human chorionic gonadotrophin administration[J]. Hum Reprod, 2014,29:1698-1705.
[9] Orvieto R, Nahum R, Meltzer S,et al. GnRH agonist versus GnRH antagonist in ovarian stimulation: the role of elevated peak serum progesterone levels[J]. Gynecol Endocrinol,2013,29:843-845.
[10] Papanikolaou EG, Pados G, Grimbizis G, et al. GnRH-agonist versus GnRH-antagonist IVF cycles: is the reproductive outcome affected by the incidence of progesterone elevation on the day of HCG triggering? A randomized prospective study[J]. Hum Reprod, 2012,27:1822-1828.
[11] Tsai YR, Huang FJ, Lin PY, et al. Progesterone elevation on the day of human chorionic gonadotropin administration is not the only factor determining outcomes of in vitro fertilization[J]. Fertil Steril,2015,103:106-111.
[12] Shufaro Y, Sapir O, Oron G, et al. Progesterone-to-follicle index is better correlated with in vitro fertilization cycle outcome than blood progesterone level[J]. Fertil Steril,2015,103:669-674 e663.
[13] Venetis CA, Kolibianakis EM, Bosdou JK, et al. Estimating the net effect of progesterone elevation on the day of hCG on live birth rates after IVF: a cohort analysis of 3296 IVF cycles[J]. Hum Reprod,2015,30:684-691.
[14] Huang R, Fang C, Xu S,et al. Premature progesterone rise negatively correlated with live birth rate in IVF cycles with GnRH agonist: an analysis of 2,566 cycles[J]. Fertil Steril,2012,98:664-670 e662.
[15] Nikas G, Develioglu OH, Toner JP, et al. Endometrial pinopodes indicate a shift in the window of receptivity in IVF cycles[J]. Hum Reprod,1999,14:787-792.
[16] Liu L, Sailan S, Li T, et al. The effect of a high progesterone concentration before oocyte retrieval on the peri-implantation endometrium[J/OL]. Reprod Biomed Online, 2015,31:739-746.
[编辑:王慧萍]
Effect of progesterone level on HCG day on outcomes of IVF cycle with GnRH agonist or GnRH antagonist protocol
WU Hui-hua, MENG Qing-xia, ZOU Qin-yan, LI Jian-fen, ZHANG Yan, LI Hong*
CenterofReproduction&Genetics,theAffiliatedSuzhouMunicipalHospitalofNanjingMedicalUniversity,Suzhou215002
Objective: To explore the effect of progesterone level on HCG day on the outcome of IVF cycles with GnRH agonist or GnRH antagonist protocol.Methods: The data of 1 611 IVF cycles performed in our hospital from June 2008 to April 2015 were analyzed. There were 1 264 GnRH agonist cycles and 347 GnRH antagonist cycles. According to serum progesterone level on the HCG day, the patients were divided into three groups in the cycles with two protocols respectively: group A≤0.62 nmol/L, group B between 0.62 nmol/L to 4.68 nmol/L, group C>4.68 nmol/L. The clinical outcomes were compared among the groups.Results: The progesterone levels and the ratio of progesterone levels more than 4.68 nmol/L were not significantly different between GnRH-agonist and GnRH-antagonist cycles(P>0.05). The estrogen levels on HCG day, number of follicle more than 14 mm, number of oocytes retrieved in group A were significantly less than those in group B or group C (P<0.001). The mature oocyte rate, fertilization rate and high quality embryo rate were not significantly different among the three groups (P>0.05). The pregnancy rate were not significantly different among the three groups (P>0.05), but the live birth rate in group B was significantly higher than that in group C(P<0.05).Conclusions: The occurrence of increased progesterone level on HCG day was similar between GnRH agonist cycles and GnRH-antagonist cycles. Too high or too low progesterone level have impact on the outcomes of IVF, especially too high progesterone level has greater influence.
Progesterone level; HCG day; GnRH agonist protocol; GnRH antagonist protocol; Pregnancy outcome
10.3969/j.issn.1004-3845.2017.01.005
2016-04-19;
2016-09-01
苏州市卫生局科技项目(lczx201411)
吴惠华,女,安徽安庆人,硕士,生殖医学专业.(*

