TBNA在纵隔肺门肿大淋巴结诊断中的作用
李赞 罗为 厉锋 尚玉龙 陆娟
TBNA在纵隔肺门肿大淋巴结诊断中的作用
李赞 罗为 厉锋 尚玉龙 陆娟
目的 探讨气管针吸活检术 (Guided transbronchial needle aspiration, TBNA)在纵隔肺门肿大淋巴结诊断中的作用。方法 回顾性分析2013年5月到2015年5月在我院经胸部CT检查发现纵隔肺门淋巴结肿大≥1cm的患者68例,均行气管针吸活检术检查,分析患者行TBNA检查的阳性率,分析TBNA检查诊断肺癌的灵敏度、特异度、准确性等效能指标,总结TBNA检查的不良反应发生情况。结果 68例患者经TBNA检查,阳性59例,其中鳞癌16例,腺癌17例,小细胞癌26例;TBNA检查阴性9例,经纵隔镜、胸腔镜或开胸手术后组织病理学确诊腺癌1例,小细胞癌2例,结核性淋巴结炎4例,炎性增生2例;TBNA检查诊断肺癌的灵敏度为95.16%、特异度100%、阳性预测值100%、阴性预测值66.67%,准确率95.59%;68例患者行TBNA检查,18例发生不良发应,不良反应发生率为26.47%,其中12例(17.65%)发生少量咳血;1例(1.47%)术中明显出血,出血量超过100mL;5例(7.35%)检查中发生呛咳;所有患者无死亡、无气胸、无纵隔气肿等严重不良反应发生。结论 气管针吸活检术检查纵隔肺门淋巴结肿大患者的诊断准确率高,安全性好。
气管针吸活检术;纵隔肺门淋巴结肿大;诊断准确率;安全性
纵隔肺门淋巴结肿大是临床常见征象,如何明确淋巴结肿大的性质是难点问题。我国已成为肺癌高发病国家,国人肺癌发病率高达61.4/10万人,而肺癌患者常会出现纵隔肺门淋巴结转移,因此早期诊断纵隔肺门淋巴结肿大对于肺部恶性肿瘤的诊断与治疗具有积极的意义。PET/CT对肺门淋巴结良恶性和纵隔病变的判定有一定意义,但是无法取得病理组织活检,存在一定的假阳性与假阴性[1]。支气管针吸活检技术,可以通过王国本 Wang 氏淋巴结定位系统范畴,使用王氏针MW-319进行针吸活检手术,对于明确肺门淋巴结良恶性和纵隔病变具有较高的准确性与安全性,在临床上已逐渐开展使用[2]。我院采用支气管针吸活检技术应用在纵隔肺门肿大淋巴结的诊断中取得了较好的效果,现报告如下。
资料与方法
一、一般资料
回顾性分析2013年5月到2015年5月在我院经胸部CT检查发现纵隔肺门淋巴结肿大≥1cm的患者68例,年龄在40-80岁;平均年龄(69.24±10.36)岁,男性44例,女性24例;均行气管针吸活检术检查;研究对象入选标准:①经胸部CT检查纵隔肺门淋巴结≥1cm的患者[3];② 通过常规纤支镜或肺穿刺检查未获得病理诊断结果,需行气管针吸活检术检查的患者;③ 行气管针吸活检术检查阴性结果的患者进一步行纵隔镜、胸腔镜或开胸手术活检确诊;研究对象排除标准:① 严重凝血功能障碍,严重心肝肾等器官功能障碍的患者;② 拒绝接受气管针吸活检术检查的患者。
二、TBNA检查方法
检查设备为日本奥林帕斯公司生产的电子支气管镜(1T260 )以及经支气管镜穿刺专用穿刺针(王氏针MW-319),患者术前准备同常规纤支镜检查,但须行胸部增强CT检查,穿刺前禁食、禁水4h以上,建立静脉通路,检查出、凝血时间。运用 Wang 氏淋巴结定位系统[4]对CT发现的增大淋巴结进行定位以确定穿刺点。予环甲膜穿刺麻醉后,将0.5%利多卡因由患者鼻孔滴入,使之沿鼻道至声门处。电子支气管镜(1T260 )经过声门后立即将3mL的0.5%利多卡因注入气道,到达穿刺点后,将穿刺针(王氏针MW-319)从活检孔处插入气道,在支气管镜的辅助下以垂直角度刺入气道,并透过气道进入病灶内部。于穿刺针尾部接30mL规格注射器,抽吸2/3容量并保持20s,同时术者仍以垂直角度抽动穿刺针以获取标本。拔出穿刺针时注意先分离注射器,将标本喷涂于玻片上,涂匀后用95%酒精固定,将样本送细胞或者病理学检查。
三、TBNA检查结果评价
TBNA穿刺标本经细胞学或组织病理学检查确诊为恶性病变或见大量淋巴细胞则为阳性结果;不能明确恶性病变或良性病变者则为阴性结果。行TBNA检查阴性结果者进行手术开胸、纵隔镜、胸腔镜检查明确最终病理诊断。
四、观察指标
分析68例纵隔肺门淋巴结肿大患者行TBNA检查结果;分析TBNA检查诊断肺癌的效能[4],其中灵敏度=TBNA检查阳性数/肺癌患者例数*100%,特异度=TBNA检查阴性数/非肺癌患者例数*100%,阳性预测值=TBNA检查阳性数/(TBNA检查阳性数+假阳性数)*100%,阴性预测值=TBNA检查阴性数/(TBNA检查阴性数+假阴性数)*100%,准确性=TBNA检查正确数/所有患者*100%;分析患者行TBNA检查的不良反应发生情况。
五、统计学方法
结 果
一、68例患者行TBNA检查结果分析
68例患者共穿刺82次,每例患者平均穿刺(1.02±0.65)组,每组穿刺(2.35±0.42)次,其中穿刺部位为4R区32次,10R区12次,7区20次, 10L区12次;68例患者经TBNA检查,阳性59例,其中鳞癌16例,腺癌17例,小细胞癌26例;TBNA检查阴性9例,经纵隔镜、胸腔镜或开胸手术后组织病理学确诊腺癌1例,小细胞癌2例,结核性淋巴结炎4例,炎性增生2例。经组织病理学检查阳性数73例次,阳性率89.02%。(见表1)。

表1 68例患者行TBNA检查结果汇总表
二、TBNA检查诊断肺癌的效能分析
68例患者最终确诊为肺癌者62例,非肺癌患者6例,TBNA检查诊断阳性59例,阴性9例。TBNA检查诊断肺癌的灵敏度为95.16%、特异度100%、阳性预测值100%、阴性预测值66.67%,准确率95.59%,(见表2)。

表2 TBNA检查诊断肺癌的效能分析(n,%)
三、68例患者TBNA检查不良反应发生情况分析
68例患者行TBNA检查,18例发生不良发应,不良反应发生率为26.47%,其中12例(17.65%)发生少量咳血;1例(1.47%)术中明显出血,出血量超过100mL;5例(7.35%)检查中发生呛咳;所有患者无死亡、无气胸、无纵隔气肿等严重不良反应发生,(见表3)。
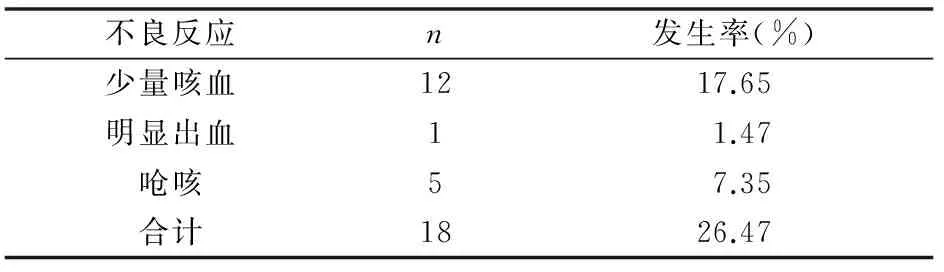
表3 68例患者TBNA检查不良反应发生情况分析
讨 论
纵隔位于人体胸腔的正中偏左,在双侧胸腔的一个解剖区域,纵隔胸骨后,脊柱的侧面,上部是颈部的入口,下达膈肌,在此区域有心脏、出入心脏大血管、食管、气管、胸腺、神经和淋巴组织[5];肺门则在肺部内侧面中央,外观呈现出椭圆形的凹陷,是主支气管、肺动脉、肺静脉和支气管动脉、静脉、淋巴管与神经进出的部位,因此纵隔肺门部位淋巴结病理上难以获得,给疾病诊断带来一定的难度[6]。通过对纵隔、肺门肿大的淋巴结进行病理性活检可以获得诊断的可靠依据。特别是肺部恶性肿瘤通过病理活检既可以明确诊断,同时还能够了解到肿瘤分期,以往纵隔镜检查被认为是纵隔淋巴结活检金标准[7-8],准确度相对较高。但是纵隔镜对于第7组的淋巴结和肺门淋巴结不容易获取,同时该方法对于患者的创伤较大,并发症相对较高,且费用高昂,因此未能进行大规模的普及与推广[9-10]。此外临床常用的还有CT或者PET/CT检查,虽然作为无创性检查同时能够提供病灶的位置,也可以通过病灶的形态、分布推断可能的性质,而且PET/CT还可以通过病灶的细胞代谢情况判断病灶的良恶程度[11],但是这两种方式均无法判断病灶的病理,对后期治疗不能提供依据[12-15]。
纵隔肿大的淋巴结性质对于肺癌分期并选择手术方案具有至关重要的意义,临床影响纵隔淋巴结重大的因素除了肿瘤转移还会有结核、炎症等非肿瘤性因素,因此针吸活检手术在肺癌TNM分期中起到了重要的意义。我院采用了王氏针MW-319进行针吸活检手术,该方法属于微创检测方式。通过结合经支气管针吸活检可以提升纤维支气管镜的诊断率,此外多数周围性肺癌患者在开展纵隔淋巴结活检时能够对原发病灶进行诊断。
但是我们在临床开展穿刺过程中也会出现失败,常见的原因有穿刺点恰好经过气管软骨,穿刺物属于气管壁的软骨组织、穿刺针的前端出鞘过长造成穿刺针在穿透气管壁的角度不垂直导致了穿刺路径出现改变以及穿刺物过少使得标本不能充分的收集或者部分标本在处理的过程中丢失。我科在开展穿刺过程中总结了以下经验:一是手术者要熟练掌握气管、支气管和周围结构解剖知识,术前要对患者进行胸部CT增强扫描;二是采用经口插入法时,可以调整支气管镜方向与角度让手术者视角得到补偿,减少视野受到的限制;三是在进行穿刺时穿刺针不能和气道壁垂直,避免将气道损伤,因此选择穿刺点时要予以考虑。
本研究中68例患者最终确诊为肺癌者62例,非肺癌患者6例,检查诊断肺癌的灵敏度为94.23%、特异度100%、阳性预测值100%、阴性预测值66.67%,准确率94.83%,说明该方法准确率高。本研究中68例患者行TBNA检查有18例发生不良发应,不良反应发生率为31.03%,其中12例为少量咳血;仅1例出血量超过100mL,未出现死亡、气胸、纵隔气肿等严重不良反应发生,说明该方法安全性高。
综上:气管针吸活检术对于纵隔肺门淋巴结肿大的诊断准确率高,安全性好。
[1] 蒋军红,毛静宇,黄建安. 王氏319号经支气管针吸活检针对纵隔淋巴结肿大患者的诊断价值[J]. 中华结核和呼吸杂志,2015,38(12):939-940.
[2] 佟冰,徐燕,钟巍,等. 支气管镜检查对肺结节病的诊断价值[J]. 中华结核和呼吸杂志,2015,38(11):839-843.
[3] 张洋, 王丽晔, 陈定保, 等. 弥漫性间质性肺疾病伴多发肺气囊和纵隔淋巴结肿大[J]. 中华结核和呼吸杂志, 2014,37(3): 227-231.
[4] Wang KP.Staging of brochogentie carcinoma by brochoscopy[J].Chest,1994,106:588-593.
[5] 孙瑞琳,金发光,王佳,等.经支气管镜针吸活检术在气管纵隔周围病变诊断中的临床应用[J]. 中华肺部疾病杂志(电子版),2014,7(4):4-7.
[6] Simon M,Baldea L,Pop B,et al.Endobronchial ultrasound EBUS-a uew method for the diagnosis and staging of lung cancer[J].Pneumologia,2015,64(2):23-25.
[7] Cubero N,Salamonsen M,L6pez-Lisbona R,et al.Transarterial EBUS-TBNA in the Diagnosis of Hilar Lesions[J].J BronchologyInterv Pulmonol,2015,22(4):e19-22.
[8] Chabowski M,Szymanska-Chabowska A,Skotarczak J,et al.The role of mediastinoseopy in the diagnosis of thoracic disease:one-year single center experience[J].Adv Exp Ned Biol,2015,852:1-4.
[9] Zhu TY,Zhang XJ,Xu JN,et al.Endobronchial ultrasound guidedtransbronchial needle aspirationvs.conventional transbronchial needle aspiration in the diagnosis of mediastinal masses:A meta analysis[J].Mol Clin Oncol,2014,2(1):151-155.
[10] Loganathan N,Karan M,Anant M,el a1.Utility of semi-rigid thoracoscopy in undiagnosed exudative pleural effusion[J].Lung India,2015,32(2):119-126.
[11] Timothy N,Udoji Gary S,Phillips Eugene A,et al. Mediastinal and Hilar Lymph Node Measurements. Comparison of Multidetector-Row Computed Tomography and Endobronchial Ultrasound[J]. Ann Amer Thor Soc, 2015, 12(6): 914-920.
[12] Elif T,Parmaks?Benan,Caglayan?Banu,et al. The utility of endobronchial ultrasound-guided transbronchial needle aspiration in mediastinal or hilar lymph node evaluation in extrathoracic malignancy: Benign or malignant[J]. Ann Thor Med, 2012,7(4): 210-214.
[13] Chih-His,Kuo Hao-Cheng,Chen Fu-Tsai,et al. Diagnostic value of EBUS-TBNA for lung cancer with non-enlarged lymph nodes: a study in a tuberculosis-endemic country[J]. Plos One, 2011, 6(2):e16877.
[14] 陈克终,杨帆,赵辉,等. 支气管内超声引导纵隔淋巴结穿刺活检术检测非小细胞肺癌表皮生长因子突变[J]. 中华实验外科杂志,2012,29(8):1469-1471.
[15] Gilbert CR,Yarmus L,Feller-Kopman D.Educating the next generafon of pulmonary fellows in transbronchial needle aspiration.Leading the blind to see[J].Ann Am Thorac Soc,2014,11(5):828-832.
The role of TBNA in the diagnosis of mediastinal enlarged lymph nodes
LIZan,LUOWei,LIFeng,SHANGYu-long,LUJuan
DepartmentofRespiratoryMedicine,XuzhouCancerHospital,Xuzhou,Jiangsu221005,China
Objective To evaluate the role of TBNA in the diagnosis of mediastinal enlarged lymph nodes. Methods 68 cases of mediastinal hilar lymph nodes enlarged ≥1 cm were found by chest CT examination in our hospital from May 2013 years to May 2015 years. All patients underwent guided transbronchial needle aspiration examination. The positive rate of TBNA examination results, and the diagnosis efficacy of sensitivity, specificity and accuracy of TBNA examination in diagnosis of lung cancer were analyzed. The occurrence of adverse reactions of TBNA was summarized. Results 68 cases were examined by TBNA, and 59 cases were positive, including 16 cases of squamous cell carcinoma, 17 cases of adenocarcinoma and 26 cases of small cell carcinoma. 9 cases were TBNA negative, including 1 case of adenocarcinoma, 2 cases of small cell carcinoma, 4 cases of tuberculous lymphadenitis, 2 cases of inflammatory hyperplasia confirmed by mediastinoscopy, thoracoscopy or open chest surgery of pathological examination. The sensitivity of TBNA examination was 95.16%, the specificity was 100%, the positive predictive value was 100%, the negative predictive value was 66.67%, and the accuracy rate was 95.59%. 18 cases had adverse reactions in 68 cases underwent TBNA examination, and the incidence of adverse reactions was 26.47%, which in 12 cases (17.65%) had small amount of hemoptysis. 1 case (1.47%) had bleeding during the operation, and the amount of bleeding more than 100mL. 5 cases (7.35%) occurred cough. The patients had no death reported and pneumothorax, mediastinal emphysema and other serious adverse reactions occurred. Conclusion The accuracy and safety of guided transbronchial needle aspiration is higher in the diagnosis of enlarged mediastinal hilar lymph node.
guided transbronchial needle aspiration; mediastinal hilar lymph node enlarged; diagnostic accuracy; safety
10.3969/j.issn.1009-6663.2017.02.008
221005 江苏 徐州,徐州市肿瘤医院呼吸内科
陆娟,E-mail:lujuan0907_79@126.com
2016-06-03]

