Lenke 2 型青少年特发性脊柱侧凸患者非选择性胸弯矫正术后即刻发生肩关节失平衡的影像学因素分析
蒋军 钱邦平 邱勇 王斌 俞杨 朱泽章
. 脊柱畸形 Spinal deformity .
Lenke 2 型青少年特发性脊柱侧凸患者非选择性胸弯矫正术后即刻发生肩关节失平衡的影像学因素分析
蒋军 钱邦平 邱勇 王斌 俞杨 朱泽章
目的探寻导致行非选择性胸弯矫正治疗的 Lenke 2 型青少年特发性脊柱侧凸 ( adolescent idiopathic scoliosis,AIS ) 患者术后即刻发生肩关节失平衡的影像学因素。方法 研究对象包括 32 例 Lenke 2型 AIS 患者,女 25 例,男 7 例。所有患者上端固定至 T1或 T2水平。术前全脊柱片影像学测量指标包括:( 1 )锁骨角;( 2 ) T1倾斜角;( 3 ) 上胸弯 Cobb’s 角;( 4 ) 主胸弯 Cobb’s 角;( 5 ) 上胸弯 Bending 位片 Cobb’s 角;( 6 ) 主胸弯 Bending 位片 Cobb’s 角;( 7 ) 上胸弯柔韧度;( 8 ) 主胸弯柔韧度;( 9 ) 上胸弯顶椎偏移距离 ( apical vertebrae translation,AVT );( 10 ) 主胸弯 AVT;( 11 ) 术前肩关节影像学高度 ( radiographic shoulder height,RSH )。分析以上术前影像学指标,上胸弯矫正率以及主胸弯矫正率与术后 RSH 的相关关系。术后 RSH>10 mm 定义为肩关节失平衡。结果6 例 ( 18.8% ) 术后发生肩关节失平衡。术前影像学指标与术后 RSH 相关性无统计学意义 ( P>0.05 ),仅有主胸弯术后矫正率与术后 RSH 相关性有统计学意义 ( P<0.05 )。结论 术前的影像学指标均无法预测行非选择性胸弯矫正的 Lenke 2 型 AIS 患者术后肩关节平衡情况。主胸弯过度矫正是导致术后肩关节失平衡的主要原因。
脊柱侧凸;脊柱弯曲;矫形外科手术;肩关节
术后肩关节平衡与否是评估青少年特发性脊柱 侧凸 ( adolescent idiopathic scoliosis,AIS ) 矫形效果的重要指标之一[1-2]。Lenke 2 型 AIS 患者存在结构性上胸弯,其柔韧度差且自发矫正能力低,单纯矫正主胸弯后会导致上胸弯失代偿,继而残留左肩过高。对于此类患者,多建议将上胸弯同时固定矫正以恢复其肩关节平衡[3-4]。然而,即使同时固定了上胸弯和主胸弯,仍有部分 Lenke 2 型 AIS 患者术后残留肩关节失平衡。本研究拟通过分析 Lenke 2 型 AIS 患者术前影像学指标和术后肩关节高度的相关性,探寻导致此类患者术后肩关节失平衡的危险因素。
资料与方法
一、入组标准与排除标准
1. 入组标准:( 1 ) 上端固定椎为 T1或 T2;( 2 )上胸弯 Cobb’s 角范围为 30°~65°;( 3 ) 主胸弯 Cobb’s角范围为 40°~80°;( 4 ) 上胸弯 Bending 位 Cobb’s 角度>25° 或 T2~5后凸角>20°;( 5 ) 年龄 12~20 岁;( 6 ) 术前、术后均摄站立位全脊柱正位 X 线片。
2. 排除标准:站立位全脊柱正位 X 线片未能同时清晰显示双侧肩锁关节以及上方软组织影者。
二、一般资料
本组研究对象包括自 2007 年 7 月至 2010 年10 月,在我科行非选择性胸弯矫形固定治疗的 32 例( 近端固定至 T1者 10 例,至 T2者 22 例 ) Lenke 2型 AIS 患者。其中女 25 例,男 7 例;年龄 12~20 岁,平均 15.4 岁。上胸弯 Cobb’s 角 34°~63°,平均 ( 43.6±6.8) °;主胸弯 Cobb’s 角 40°~80°,平均( 52.6±12.0 ) °;上胸弯顶椎偏移距离 ( apical vertebrae translation,AVT ) 0.1~1.7 cm,平均 ( 0.8±0.4 ) cm;主胸弯 AVT 1.8~6.0 cm,平均 ( 3.1±0.9 ) cm;上胸弯 Bending 位 Cobb’s 角 25°~52°,平均 ( 31.9± 7.4 ) °;主胸弯 Bending 位 Cobb’s 角 12°~64°,平均 ( 26.8±12.1 ) °。上胸弯柔韧度平均为 26.8%,主胸弯柔韧度平均为 48.5%。术前肩关节影像学高度( radiographic shoulder height,RSH ) 为 -1.9~1.5 cm,平均 ( -0.1±0.9 ) cm。所有研究对象术后 1 周摄站立位全脊柱正位 X 线片评估矫形疗效。
三、手术要点
患者俯卧位,取后正中切口,逐层切开皮肤、皮下组织和椎旁肌肉,显露双侧椎板、上下关节突和横突。于进钉点定位,开孔,选择合适大小的螺钉置入。置钉完毕后,将预弯成正常矢状面形态的矫形棒置入侧弯凹侧,利用平移矫正力将主胸弯顶椎区的脊柱往中线方向推压,同时纠正侧凸和恢复矢状面形态。再于凸侧置入维持棒。主胸弯矫形完成后,利用抱紧钳在上胸弯凸侧加压抱紧,同时在对侧利用撑开钳进行凹侧撑开,以最大程度矫正上胸弯。最后在融合节段两端安置横向连接器,植入自体髂骨或棘突骨,留置引流管和逐层缝合切口。术中行神经诱发电位监测,术毕行唤醒试验。
四、肩部测量指标
1. T1倾斜角:T1椎体上终板与水平线所成的夹角,当 T1椎体左侧高于右侧时为正值,右侧高于左侧时为负值[5]。
2. 锁骨角:两侧锁骨最高点连线与水平线所成的夹角,当左侧锁骨高于右侧时为正值,右侧锁骨高于左侧时为负值[5]。
3. RSH:双侧肩锁关节上方软组织影高度差,当左肩高于右肩时为正值,右肩高于左肩时为负值[5]。当术后 RSH 绝对值>1 cm 时,定义为术后肩关节失平衡[6]。
五、统计学处理
采用 SPSS 14.0 软件进行统计学分析。采用配对t 检验评估患者术后 1 周时矫形效果与肩关节平衡恢复情况。采用 Person 相关分析评估术后 1 周 RSH 与术前影像学指标、上胸弯矫正率以及主胸弯矫正率的相关关系。P<0.05 为差异有统计学意义。
结 果
一、矫形效果
患者平均上胸弯 Cobb’s 角由术前的 ( 43.6± 6.8 ) ° 矫正至术后的 ( 21.2±7.9 ) °,平均矫正率为51.2%。患者平均主胸弯 Cobb’s 角由术前的 ( 52.6± 12.0 ) ° 矫正至术后的 ( 19.0±7.0 ) °,平均矫正率为63.8%。患者术后上胸弯 Cobb’s 角和主胸弯 Cobb’s角与术前相比均明显改善,差异有统计学意义 ( P<0.001 ) (表1)。患者 RSH 由术前的 ( -0.1±0.9 ) cm改变至 ( 0.4±0.7 ) cm ( P<0.001 ) (表1),术后 6 例残留肩关节失平衡,均为残留左肩过高,发生率为18.8%。
二、预测术后 RSH 的相关因素
相关分析结果显示术前影像学指标,包括锁骨角、T1倾斜角、上胸弯 Cobb’s 角、主胸弯 Cobb’s角、上胸弯 Bending 位片 Cobb’s 角、主胸弯 Bending位片 Cobb’s 角、上胸弯柔韧度、主胸弯柔韧度、上胸弯 AVT、主胸弯 AVT 和 RSH 和术后 RSH 相关性无统计学意义 ( P>0.05 ) (表2)。上胸弯矫正率与术后 RSH 相关性无统计学意义 (P>0.05 ) (表2),仅有主胸弯矫正率与术后 RSH 相关性有统计学意义 (P<0.05 ) (表2)。典型病例见图 1、2。
讨 论
Lenke 2 型 ( 双胸弯型 ) AIS 患者的弯型较为特殊,在右侧主胸弯的上方还存在一个与主胸弯侧凸方向相反的左侧上胸弯[7-8]。这种上胸弯的特点是柔韧性差,十分僵硬,自发矫正能力低。单纯矫正了主胸弯后,由于矫正度多会超过上胸弯的自发矫正能力,势必会导致上胸弯的失代偿现象,这点在矫形能力更为强大的椎弓根螺钉系统应用于临床后显得更为突出[9]。主胸弯的矫正会带来左肩抬高的效应,而上胸弯的失代偿现象又会进一步加重左肩抬高,所以此类患者在单独矫正主胸弯后容易残留左肩过高现象,导致患者手术满意度降低。因此,Lenke 2 型双胸弯多为矫正融合上胸弯的重要指征。然而,在临床工作中,笔者发现即使矫正了上胸弯( 非选择性胸弯矫正固定 ),部分患者术后仍然存在残留左肩过高的现象。目前,对于已行上胸弯矫正的患者术后仍残留肩关节失平衡的危险因素尚无针对性报道。本研究首次分析寻找行非选择性胸弯矫正的 Lenke 2 型 AIS 患者术后肩关节失平衡的危险因素,以帮助脊柱矫形医生更好地对此类患者制定矫形策略,降低术后肩关节失平衡的发生率。
表1 患者矫形效果和 RSH 的变化 (±s )Tab.1 The correction outcomes and the change of RSH (±s)

表1 患者矫形效果和 RSH 的变化 (±s )Tab.1 The correction outcomes and the change of RSH (±s)
注:a与术前相比差异有统计学意义 ( P<0.05 )Notice:aMeant there were statistically significant differences when compared with the preoperative values ( P < 0.05 )
项目 术前 术后 P值上胸弯 Cobb’s 角 ( ° ) 43.6± 6.8 21.2±7.9a <0.001主胸弯 Cobb’s 角 ( ° ) 52.6±12.0 19.0±7.0a <0.001 RSH ( cm ) -0.1± 0.9 0.4±0.7a 0.006
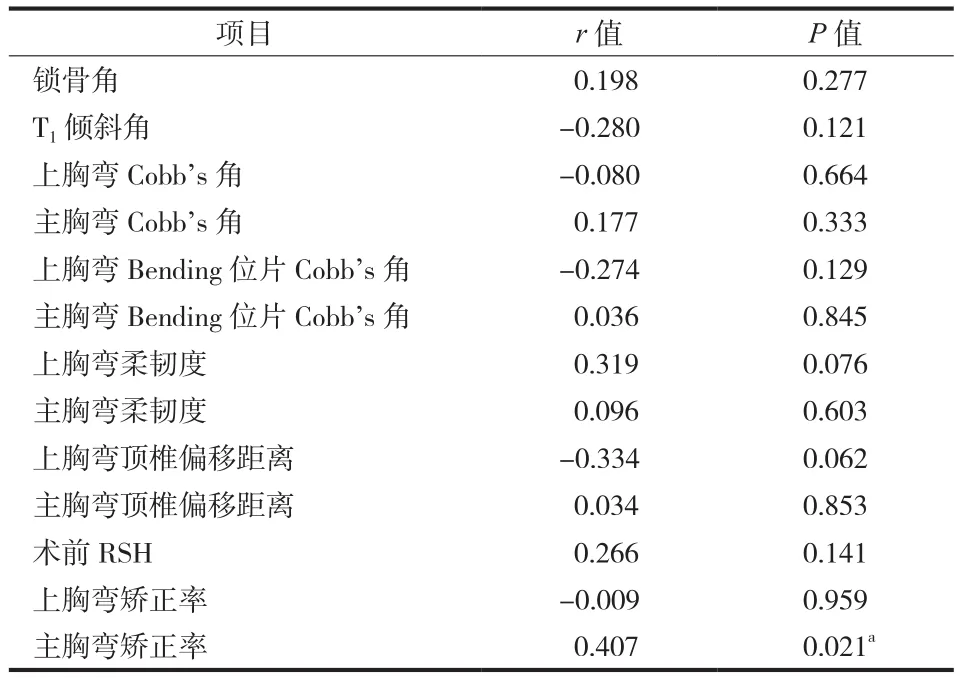
表2 术后 RSH 影响因素的相关性分析Tab.2 The correlations between postoperative RSH and the radiographic factors
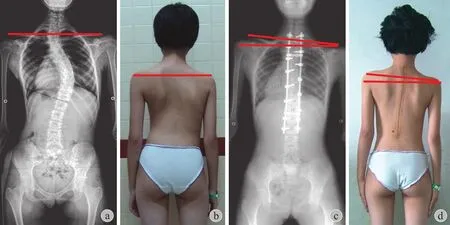
图1 患者,女,14 岁,Lenke 2 型AIS a~b:上胸弯 Cobb’s 角 36°,主胸弯 Cobb’s 角 46°,术前 RSH -0.3 cm;c:患者上端固定至 T1,术后上胸弯 Cobb’s 角 10°,上胸弯矫正率 72%,术后主胸弯 Cobb’s 角 9°,主胸弯矫正率 80%,术后 RSH 1.8 cm;d:患者主胸弯过度矫正,矫正率高达80%,即使上胸弯矫正率高达 72%,术后仍然残留左肩过度抬高Fig.1 A 14 years old female Lenke type 2 AIS a - b: Proximal thoracic curve was 36° and main thoracic curve was 46°. The preoperative RSH was -0.3 cm; c: This patient was proximally fused to T1 level. The proximal thoracic curve wascorrected to 10° with the correction rate of 72% while the main thoracic curve was corrected to 9° with the correction rate of 80%. The postoperative RSH was 1.8 cm; d: Although the correction rate of proximal thoracic curve was as high as 72%, the patient still had residual left-elevated shoulder after the operation
在分析导致 Lenke 2 型 AIS 患者非选择性胸弯矫正术后肩关节失平衡的危险因素时,笔者首先考虑是否存在某些术前影像学指标可以预测术后肩关节失平衡的发生。Kuklo 等[6]的研究将 112 例 AIS 患者根据上胸弯融合范围分为 4 组,发现术前锁骨角这一指标在 3 组中均与术后 RSH 有显著正相关性。Kuklo 据此认定术前锁骨角数值高是导致 AIS 患者术后残留肩关节失平衡的危险因素。锁骨角的大小其实就代表患者术前肩关节高度的大小,锁骨角越大即左肩越高。因此,Kuklo 的研究结果反映的是如果 AIS 患者术前就存在显著的左肩高现象,则在术后更容易发生残留左肩过高。但是,Kuklo 的研究对象并未针对上胸弯僵硬的 Lenke 2 型患者,其结果是否适用于本组研究对象,在统计分析前尚不得知。本研究的结果显示,在众多术前影像学指标中,没有一项指标与行上胸弯矫形固定的 Lenke 2 型 AIS 患者术后 RSH 相关性有统计学意义。换而言之,术前影像学指标不能很好地预测此类患者术后肩关节高度,也就并不存在术前影像学危险因素。笔者认为,术后患者 RSH 的变化显然更取决于医生的矫形策略,单纯从术前影像学指标中寻找到危险因素是很困难的。

图2 患者,女,15 岁,Lenke 2 型AIS a~b:上胸弯 Cobb’s 角 34°,主胸弯 Cobb’s 角 41°,术前 RSH 0.43 cm,左肩略高;c:患者上端固定至 T1,术后上胸弯 Cobb’s 角18°,上胸弯矫正率 47%,术后主胸弯 Cobb’s 角 18°,主胸弯矫正率56%,术后 RSH 0.3 cm;d:患者主胸弯矫正适当,术后获得满意的肩关节平衡Fig.2 A 15 years old female Lenke type 2 AIS patients a - b: Proximal thoracic curve was 34° and main thoracic curve was 41°. The preoperative RSH was 0.43 cm with mild left-elevated shoulder; c: Thispatient was proximally fused to T1 level. The proximal thoracic curve was corrected to 18° with the correction rate of 47% while the main thoracic curve was corrected to 18° with the correction rate of 56%. The postoperative RSH was 0.3 cm; d: This patient gained satisfactory shoulder balance after the operation due to the proper correction of main thoracic curve
本研究继而研究了术后 RSH 与上胸弯 Cobb’s角和主胸弯 Cobb’s 角矫正率的相关性。研究结果显示,主胸弯 Cobb’s 角的矫正率与术后 RSH 存在统计学正相关性。这一点与既往文献的观点是相同的[10-11]。主胸弯的矫正会导致左肩的抬高。主胸弯矫正程度越大,左肩抬高的效应越大,术后 RSH 值也就越高。与主胸弯矫正不同的是,上胸弯的矫正可以降低左肩高度。但是本研究结果没有发现上胸弯 Cobb’s 角矫正率和术后 RSH 存在负相关性。对于此结果可能的解释是,上胸弯矫正和主胸弯矫正对肩关节高度变化的影响程度存在差异。主胸弯与上胸弯相比弯曲跨度范围大、柔韧性更好且矫正程度也更高,所以对肩关节高度变化的影响要显著大于上胸弯。本组研究对象的术前上胸弯柔韧度只有26.8%,可见此类患者的上胸弯僵硬度非常高。即使对上胸弯进行了矫正,其矫正率也仅有 51.2%。从以上分析结果可以看出,如果患者主胸弯矫正程度过大,即使对上胸弯进行了矫形固定,患者仍然会因为主胸弯的过度矫正而残留左肩过高 ( 图 1 )。上胸弯的主动矫形固定并不能保证 Lenke 2 型 AIS 患者术后维持肩关节平衡。对于此类患者,仍然应该遵循主胸弯适度矫正的原则 ( 图 2 ),在此基础上对上胸弯通过凸侧加压抱紧、凹侧撑开的操作,尽可能维持患者的双肩平衡。
本研究结果提示,对于 Lenke 2 型 AIS 患者,即使矫正固定了上胸弯,主胸弯的过度矫正仍然是导致此类患者术后即刻残留肩关节失平衡的危险因素。这也是导致患者住院期间对手术疗效不满意的重要原因。由于患者上胸弯已经被完全固定融合,自身失去了远期进一步代偿肩关节失平衡的能力。这些患者在术后远期是否可以通过远端未固定的节段来代偿肩关节失平衡,则需要进一步研究评估。
[1] Namikawa T, Matsumura A, Kato M, et al. Radiological assessment of shoulder balance following posterior spinal fusion for thoracic adolescent idiopathic scoliosis[J]. Scoliosis, 2015, 10(Suppl 2):S18.
[2] Chang DG, Kim JH, Kim SS, et al. How to improve shoulder balance in the surgical correction of double thoracic adolescent idiopathic scoliosis[J]. Spine, 2014, 39(23):E1359-1367.
[3] Lenke LG, Betz RR, Harms J, et al. Adolescent idiopathic scoliosis: a new classification to determine extent of spinal arthrodesis[J]. J Bone Joint Surg Am, 2001, 83-A(8): 1169-1181.
[4] Puno RM, An KC, Puno RL, et al. Treatment recommendations for idiopathic scoliosis: an assessment of the Lenke classifcation[J]. Spine, 2003, 28(18):2102-2114.
[5] 蒋军, 邱勇, 钱邦平, 等. 选择性胸弯融合治疗右肩高的Lenke 2 型青少年特发性脊柱侧凸患者术后肩关节平衡的分析[J]. 中华骨与关节外科杂志, 2015, 8(1):21-26.
[6] Kuklo TR, Lenke LG, Graham EJ, et al. Correlation ofradiographic, clinical, and patient assessment of shoulder balance following fusion versus nonfusion of the proximal thoracic curve in adolescent idiopathic scoliosis[J]. Spine, 2002, 27(18):2013-2020.
[7] Lenke LG, Edwards CC 2nd, Bridwell KH. The Lenke classification of adolescent idiopathic scoliosis: how it organizes curve patterns as a template to perform selective fusions of the spine[J]. Spine, 2003, 28(20):S199-207.
[8] Lenke LG, Bridwell KH, O’Brien MF, et al. Recognition and treatment of the proximal thoracic curve in adolescent idiopathic scoliosis treated with Cotrel-Dubousset instrumentation[J]. Spine, 1994, 19(14):1589-1597.
[9] Rose PS, Lenke LG. Classification of operative adolescent idiopathic scoliosis: treatment guidelines[J]. Orthop Clin North Am, 2007, 38(4):521-529.
[10] Ilharreborde B, Even J, Lefevre Y, et al. How to determine the upper level of instrumentation in lenke types 1 and 2 adolescent idiopathic scoliosis: a prospective study of 132 patients[J]. J Pediatr Orthop, 2008, 28(7):733-739.
[11] Hong JY, Suh SW, Modi HN, et al. Analysis of factors that affect shoulder balance after correction surgery in scoliosis: a global analysis of all the curvature types[J]. Eur Spine J, 2013, 22(6):1273-1185.
( 本文编辑:李贵存 )
Radiographic factors associated with shoulder imbalance immediately after operation in Lenke type 2 adolescent idiopathic scoliosis patients undergoing non-selective thoracic correction
JIANG Jun, QIAN Bang-ping, QIU Yong,WANG Bin, YU Yang, ZHU Ze-zhang. Department of Spine Surgery, the affliated Nanjing Drum Tower Hospital of Nanjing University Medical School, Nanjing, Jiangsu, 210008, China Corresponding author: QIU Yong, Email: scoliosis2002@sina.com
Objective To explore the radiographic factors associated with shoulder imbalance immediately after operation in Lenke type 2 adolescent idiopathic scoliosis ( AIS ) patients undergoing non-selective thoracic correction.MethodsA total of 32 Lenke type 2 AIS patients ( 25 females / 7 males ) with proximal thoracic fusion to T1or T2level were included. The preoperative anteroposterior X-ray flms of the whole spine were obtained in all these subjects with respect to the following parameters: ( 1 ) Clavicle angle; ( 2 ) T1tilt; ( 3 ) Proximal thoracic ( PT ) Cobb’s angle; ( 4 ) Main thoracic ( MT ) Cobb’s angle; ( 5 ) PT bending Cobb’s angle; ( 6 ) MT bending Cobb’s angle; ( 7 ) PT curve fexibility; ( 8 ) MT curve fexibility; ( 9 ) Apical vertebrae translation ( AVT ) of PT curve; ( 10 ) AVT of MT curve and ( 11 ) Radiographic shoulder height ( RSH ). The correlation analysis was used to evaluate the associations between postoperative RSH and other preoperative parameters, PT curve correction rate, as well as MT curve correction rate. The postoperative shoulder imbalance was defned as RSH more than 10 mm.ResultsSix ( 18.8% ) cases had shoulder imbalance immediately after operation. No preoperative parameter measured had significant association with postoperative RSH ( P > 0.05 ). A positive association was found between postoperative RSH and MT curve correction rate ( P < 0.05 ).ConclusionsNo preoperative parameter can predict postoperative shoulder balance in Lenke type 2 AIS patients undergoing non-selective thoracic fusion. The overcorrection of MT curve is the major risk factor associated with postoperative shoulder imbalance in these patients.
Scoliosis; Spinal curvatures; Orthopedic procedures; Shoulder joint
10.3969/j.issn.2095-252X.2017.01.002
R682, R445
210008 南京大学医学院附属鼓楼医院脊柱外科
邱勇,Email: scoliosis2002@sina.com
2016-09-27 )

