腰椎融合术后椎体硬化和骨赘的变化
李传玲,赵枫,吕辉照,肖飞鹏,张冬福
(解放军第180医院骨科,福建 泉州 362000)
临床研究
腰椎融合术后椎体硬化和骨赘的变化
李传玲,赵枫,吕辉照,肖飞鹏,张冬福
(解放军第180医院骨科,福建 泉州 362000)
目的 回顾性分析腰椎退行性疾病行融合术后相应节段椎体硬化和前缘骨赘的变化。方法 将30 例患者共60个椎体纳入研究,其中男性9 例,女性21 例;年龄45~86岁,平均(66.8±11.2)岁。根据术式将患者分为后外侧融合术(posterolateral fusion,PLF)组和后路椎间融合术(posterior lumbar interbody fusion,PLIF)组,其中PLF组14 例,共28个椎体;PLIF组16 例,共32个椎体。分别在术前及术后第3、6、12、24个月和末次随访时拍摄腰椎侧位片,测量各时间点受累节段上下椎体的硬化区面积和骨赘长度。结果 腰椎融合术后对应的硬化区面积和骨赘长度随着时间逐渐减小,这种改变在术后3个月时即可观察到,而在0~3个月和3~6个月随访区间内减少幅度最显著;在PLF组和PLIF组内骨硬化和骨赘的变化情况相似。结论 腰椎融合术后可观察到椎体硬化区和前缘骨赘的吸收,而且最显著的吸收发生在术后3个月和6个月内。
腰椎;融合;骨硬化;骨赘
腰椎退行性改变导致的畸形和失稳症状很常见,影像学上表现为骨硬化和骨赘增生,广泛认为是韧带附着点受刺激和代偿性增生所致。在影像学上,这些病理变化已有较多文献报道,但腰椎融合术后骨硬化和骨赘的变化转归尚不明确。根据Wolff定律,腰椎获得可靠的稳定后骨硬化和骨赘应该自行吸收,而且这些改变可以反应在放射学上[1]。有少数文献报道了颈椎融合术后椎体后缘骨赘的变化。Riley等[2]报道将颈椎的应力刺激强度减少一半,术后颈椎前、后或侧方都可见明确的骨吸收。58%~83%的患者行颈椎前路融合术后可见部分或完全的骨赘吸收[3]。本研究旨在分析腰椎融合内固定术后骨硬化和骨赘的X线变化情况。
1 资料与方法
1.1 纳入标准 a)成人腰椎退行性疾病b)需要外科干预进行减压和内固定的下腰痛和/或神经根痛症状;c)致病节段可确定在L3~4或L4~5,合并椎体骨硬化和前缘骨赘;d)腰椎融合成功后随访2年以上。
1.2 排除标准 a)下腰痛排除腰椎退行性疾病所致,如创伤、肿瘤或感染等;b)放射学资料或随访数据不完整;c)X线片或CT上可疑骨不愈合(骨愈合的定义:椎间隙有骨小梁连接或在腰椎过伸过屈位片上活动度小于4°)[4]。
1.3 一般资料 自2010年4月至2011年3月共有30 例患者60个椎体纳入研究序列,其中男性9 例,女性21 例;年龄45~86岁,平均(66.8±11.2)岁。所有手术均由同一组人员完成,根据手术方式,将患者分为腰椎侧后路融合(posterolateral fusion,PLF)组和腰椎后路椎间融合(posterior lumbar interbody fusion,PLIF)组,其中PLF组14 例,共28个椎体;PLIF组16 例,共32个椎体。随访时间24~87个月,平均(56.9±25.4)个月。PLF组和PLIF组间在年龄、脊柱骨密度和随访时间上比较差异无统计学意义(P>0.05)。腰椎融合节段分别为PLF组1~6节,平均3.6节,PLIF组1~5节,平均2.2节,两组间比较差异有统计学意义(P<0.05)。

表1 一般资料统计
1.4 放射学评估 所有患者在术前、术后第3、6、12、24个月和末次随访时均拍摄标准腰椎侧位片,并通过PACS系统进行记录和数据测量。在腰椎长节段融合中,测量L3~4或L4~5节段的骨硬化和前缘骨赘,而观察椎在术前即确定。所有数据均由同一人进行测量记录,并在1周后再次核对。硬化带测量:在腰椎侧位X线片上,手工绘出L4(或L3)下位终板硬化区域和L5(或L4)上位终板硬化区域的轮廓,并利用PACS系统测量出硬化区域的面积。硬化带的百分率(%)=观察椎间隙上下终板硬化区域面积的总和÷两个椎体面积的总和×100%。前缘骨赘的测量:在腰椎侧位X线片上,手工绘出观察L3~4或L4~5上、下终板前缘骨赘的轮廓,在PACS系统上测量椎体终板前缘骨赘的长度。前缘骨赘的长度=观察椎间隙上、下终板前缘骨赘的总和(见图1)。
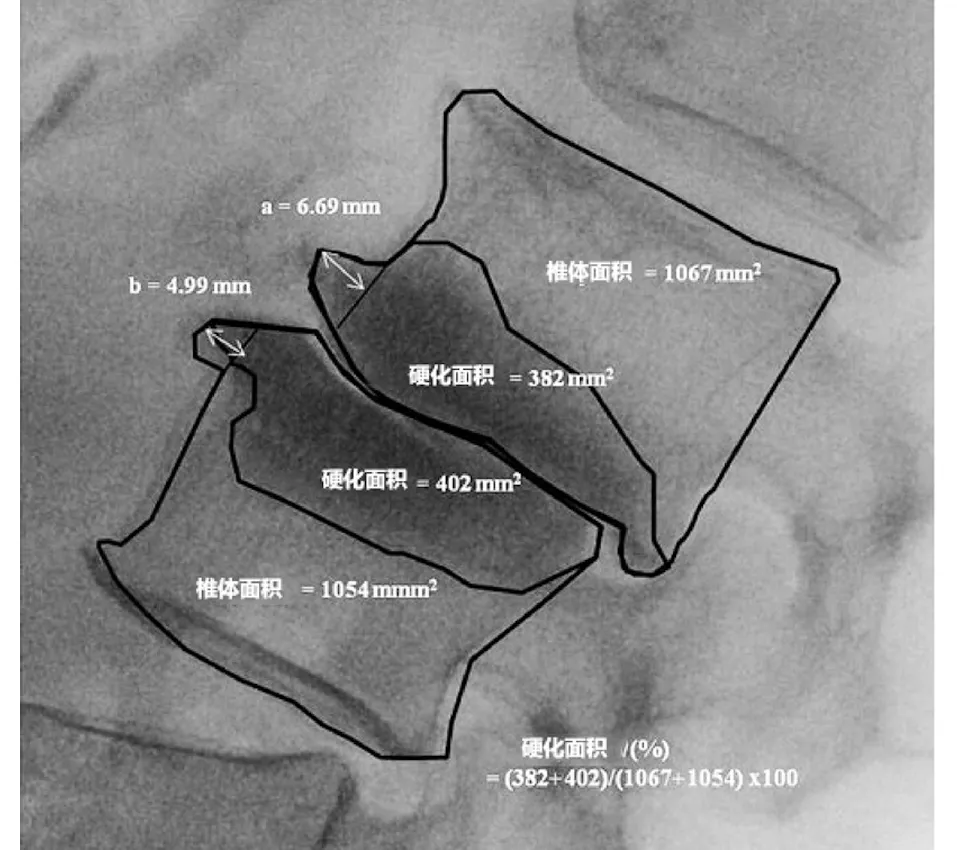
注:前缘骨赘的长度=观察椎间隙上、下终板前缘骨赘的总和(a+b)
2 结 果
2.1 骨硬化 a)腰椎融合术后骨硬化面积随着时间延长逐渐减小(P<0.01,见表2),这种变化早在术后第3个月时即可观察到,而且在0~3个月和3~6个月时变化最明显(P<0.05)。b)PLF组和PLIF组间骨硬化区变化情况相似,但PLIF组早期变化更明显而且变化时间持续至术后第12个月(见表3~5)。在各时间点,两组的骨硬化减小面积比较差异无统计学意义(P>0.05)。
2.2 骨赘 a)腰椎融合术后前缘骨赘长度随着时间延长逐渐减小(P<0.01,见表2),这种变化在0~3个月时最明显(P<0.05)。b)PLF组和PLIF组在各时间点上,两组的骨赘长度比较差异无统计学意义(P>0.05,见表3~5)。
2.3 典型病例 a)52岁男性患者,于2010年3月在我科接受PLF手术,手术前后影像学资料见图2~5;b)47岁男性患者,于2011年7月接受PLIF手术,手术前后影像学资料见图6~8。
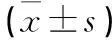
表2 骨硬化面积和骨赘长度的总体变化情况
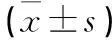
表3 总体放射学参数的比较
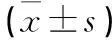
表4 PLF组放射学参数的比较
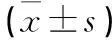
表5 PLIF组放射学参数的比较

图2 术前X线片示L3~4椎体终板骨硬化和前缘骨赘 图3 术后6个月X线片示骨硬化区密度减小,但骨赘长度无明显变化

图4 术后12个月X线片示骨硬化区密度和骨赘长度减小 图5 术后5年骨硬化区完全消失,但骨赘仍在逐渐消失
3 讨 论
骨硬化是对腰椎失稳产生的机械应力的一种生物学反应,放射学上表现为相应区域骨密度增高。骨赘是环绕椎体形成的骨外生物,通常来源于纤维环附着的终板前缘。这两种现象是脊柱退行性改变的典型特征,广泛认为是脊柱失稳的一种代偿性机制,甚至可以导致脊柱再稳定。根据Wolff定律,骨组织在机械应力的刺激下可以进行重塑,机械应力增加可以导致显著骨增生,极端的情况下在放射学上产生显著的异常骨反应。相反,通过矫形和融合减少机械应力刺激,可以导致显著的骨丢失和骨吸收。
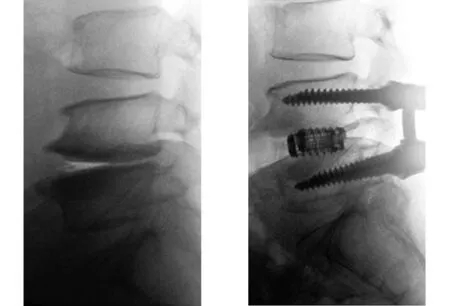
图6 术前X线片示L4~5骨硬化区和前缘骨赘,椎间隙严重变窄 图7 术后6个月X线片示骨赘长度减小,骨硬化区密度轻度减小
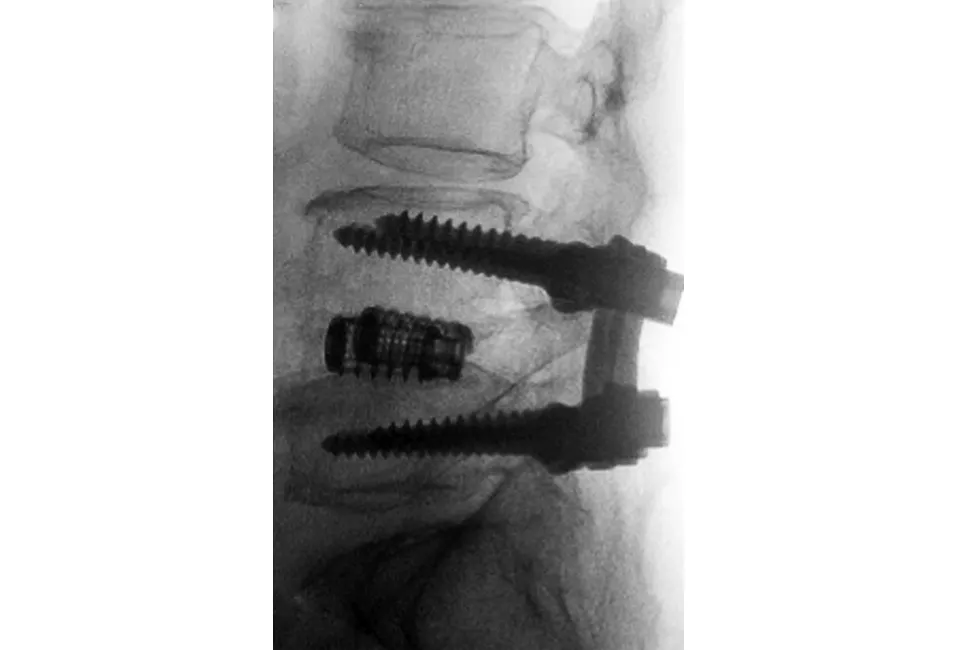
图8 术后2年X线片示骨硬化区消失,骨赘虽然显著减小,但仍未完全消失
虽然骨赘在颈椎外科术后评价中的作用已有报道,但对腰椎骨硬化和骨赘的报道较少。Kim等[5]研究了腰椎后路椎间融合术后椎体前缘牵拉应力的变化情况,得出的结论是PLIF融合成功后椎体前缘应力减小,有效阻止骨赘的进展,但并未阐述骨赘的转归过程。本研究分析了腰椎重建稳定性后局部生物代偿机制的变化情况,并且试图寻找一种新的判断腰椎融合是否成功的方法。虽然硬化区和骨赘的减少在PLIF和PLF两间没有统计学差异,但该研究显示两种手术方法都能够阻断局部的应力并启动骨吸收过程,随访的各时间点骨硬化和骨赘逐渐吸收证明了这一点。
因为PLIF和PLF的承重能力和应力分布不同,所以我们假设两种术式的应力分布情况对终板硬化和骨赘的转归有不同的影响。但在研究中PLIF和PLF在各时间点的骨硬化和骨赘吸收情况差异没有统计学意义。虽然在PLIF组,术后第12个月时仍可观察到显著的骨硬化吸收变化,但这可能与PLIF组的终板硬化区域的百分率高于PLF组有关。这与Ha的报道相似,Ha研究发现PLF和PLIF两组间植骨量的丢失差异无统计学意义。
最后,虽然在该研究中绝大部分患者都可见到骨硬化吸收,但有些骨赘无法见到完全吸收。Seo等[6]在颈椎融合节段骨赘的转归中报道了相似的结果。其中的原理尚不明确,但有以下几种解释。第一种解释为融合节段的微动。内固定器械为融合后的腰椎提供坚强的稳定性,但这种稳定性不是绝对的。可靠的腰椎融合在腰椎过伸过屈位中仍有3°~5°的活动度[7]。另一种理论是腰椎融合术后椎间盘前部的悬臂牵拉作用,生物力学研究表明PLIF术后Cage可有效减少前纵韧带的牵拉张力[8]。在本研究中PLIF组的骨硬化和骨赘吸收比PLF组快,这提示PLIF组的能更多的减少融合节段的活动度,导致骨硬化和骨赘的更快吸收。虽然在骨硬化和骨赘的吸收上两组差异没有统计学意义,但PLIF组提供早期的稳定性上可能更有优势。
综上所述,成功的腰椎融合术后可观察到明显的骨硬化和骨赘吸收,显著的吸收变化出现在术后3个月和6个月。
[1]Frost HM.An approach to estimating bone and joint loads and muscle strength in living subjects and skeletal remains[J].Am J Hum Biol,1999,11(3):437-455.
[2]Riley LH Jr,Robinson RA,Johnson KA,etal.The results of anterior interbody fusion of the cervical spine:review of ninety-three consecutive cases[J].J Neurosurg 1969,30(21):127-133.
[3]Core DR,Gardner GM,Sepic SB,etal.Roentgenographic findings following anterior cervical fusion[J].Skeletal Radiol,1986,15(7):556-559.
[4]Ha KY,Na KH,Shin JH,etal.Comparison of posterolateral fusion with and without additional posterior interbody fusion for degenerative lumbar spondylolisthesis[J].J Spinal Disord Tech,2008,21(7):229-234.
[5]Kim KH,Park JY,Chin DK.Fusion criteria for posterior lumbar interbody fusion with intervertebral cages:the significance of traction spur[J].J Korean Neurosurg Soc,2009,46(11):328-332.
[6]Seo JY,Ha KY.Fate of posterior osteophytes in fused segments after anterior cervical discectomy and fusion[J].Spine,2012,37(2):755-758.
[7]Larsen JM,Rimoldi RL,Capen DA,etal.Assessment of pseudarthrosis in pedicle screw fusion:a prospective study comparing plain radiographs,flexion/extension radiographs,CT scanning,and bone scintigraphy with operative findings[J].J Spinal Disord Tech,1996,9(2):117-120.
[8]Ha KY,Kim YH.Bilateral pedicle stress fracture after instrumented posterolateral lumbar fusion:a case report[J].Spine,2003,28(11):158-160.
Fate of Osteophytes and Sclerosis in Fusied Segments after Lumbar Fusion
Li Chuanling,Zhao Feng,Lyu Huizhao,etal
(Department of orthopaedics,the 180th Hospital of PLA,Quanzhou 362000,China)
Objective To investigate the fate of sclerosis and anterior osteophytes in the fused segments after instrumented lumbar fusion for degenerative lumbar disorders.Methods Thirty patients (9 males,21 females;60 vertebra;mean age of 66.8 years(45~86 years) were divided into a posterolateral fusion group (n=14,28vertebrae) and a posterior lumbar interbody fusion group(n= 16,32 vertebrae).Serial radiographs obtained preoperatively;postoperatively at 3,6,12 and 24 months;and last follow-up,sclerotic areas of each involved vertebra were mapped and osteophyte lengths were measured.Results Sclerosis and osteophytes decreased with time for the instrumented fusion.The decrease in sclerotic areas and osteophytes length was observed as early as 3 months postoperatively;and the significant change between each time point were noted in initial 3-and 6-month intervals.In terms of the type of surgery,similar changes were noted in the posterolateral fusion and posterior lumbar interbody fusion groups.Conclusion Resorption of osteophytes and sclerosis after instrumented spine fusion were observed.Significant resorption was noted at 3 and 6 months postoperatively.Resorption of osteophytes and sclerosis after instrumented spine fusion could be helpful to confirm the successful union.
lumbar;fusion;sclerosis;osteophyte
1008-5572(2016)12-1087-04
R681.5+7
B
2016-01-05
李传玲(1977-),女,主治医师,解放军第180医院骨科,362000。

