早期肠内营养对食管癌合并糖尿病患者血糖调控及安全性研究
吕秀娟++++++陈新++++++王艳++++++于杉++++++黄超

[摘要]目的 探讨早期肠内营养对食管癌合并糖尿病患者血糖调控效果及其对糖尿病相关并发症的影响。方法 选择2012年7月~2015年12月本院收治的80例食管癌合并糖尿病患者,按照随机数字法分为两组,各40例。观察组采用早期肠内营养+辅助静脉营养,其中早期肠内营养则在术中留置复尔凯鼻空肠管至十二指肠屈氏韧带远端,术后实施早期肠内营养,对照组则在术后1周内使用完全胃肠外应用,行持续静脉输注营养液。对所有患者随访1个月,比较两组干预后空腹血糖、餐后2 h血糖及糖化血红蛋白控制情况,统计两组术后发生酮症酸中毒、低血糖、高血糖及高渗性昏迷的比例。结果 干预后观察组空腹血糖和餐后2 h血糖值均低于对照组(P<0.01),且糖化血红蛋白控制情况优于对照组(P<0.01),日内平均血糖波动幅度显著小于对照组(P<0.01)。观察组发生酮症酸中毒、低血糖、高血糖及高渗性昏迷的比例显著低于对照组(P<0.05)。观察组28 d生存率为90.0%,显著高于对照组的65.0%,差异有统计学意义(P<0.05);总住院费用显著低于对照组(P<0.01)。结论 对食管癌合并糖尿病患者实施早期的完全肠内营养,能更好地调控患者血糖水平,减少糖尿病相关并发症。
[关键词]早期肠内营养;食管癌;糖尿病;血糖;并发症
[中图分类号] R735.1;R459.3 [文献标识码] A [文章编号] 1674-4721(2016)10(c)-0069-04
[Abstract]Objective To investigate the effect of early enteral nutrition on blood glucose level in patients with esophageal cancer combined with diabetes and its effect on diabetes related complications.Methods 80 cases with esophageal cancer combined with diabetes in our hospital from July 2012 to December 2015 were divided into two group by random number table,each group with 40 cases.Patients in the observation group were given early enteral nutrition and auxiliary parenteral nutrition support,in enteral nutrition Flocare nasojejunal feeding tube was retained to duodenal ligament distal region during operation,patients in control group were implemented with early postoperative parenteral nutrition with intravenous nutrition liquid within one week postoperative.All patients were followed up for 1 month after the intervention,fasting blood glucose,postprandial 2 h blood glucose and glycosylated hemoglobin level between two groups were compared,occurrence rate of ketoacidosis,hypoglycemia,hyperglycemia and hyperosmolar coma after operation in two groups were counted.Results After intervention,fasting blood glucose and postprandial 2 h blood glucose values in the observation group was lower than that in the control group (P<0.01),glycosylated hemoglobin level was better than that in the control group (P<0.01),daily average blood glucose fluctuation was significantly less than that in the control group (P<0.01).Occurrence rate of ketoacidosis,hypoglycemia,hyperglycemia and hyperosmolar coma in the observation group was significantly lower than that in the control group (P<0.05).The survival rate on the 28 days in the observation group was 90.0%,significantly higher than 65.0% in the control group,and the difference was statistically significant (P<0.05);the total hospitalization cost was significantly lower than that of the control group (P<0.01).Conclusion For patients with esophageal cancer combined with diabetes,early implementation with full enteral nutrition can better regulate blood glucose level and reduce diabetes-related complications.
[Key words]Early enteral nutrition;Esophageal cancer;Diabetes;Blood glucose;Complications
食管癌是目前我国最为常见的消化道恶性肿瘤之一[1]。随着我国人口老龄化的进展以及人民生活水平的提高[2],糖尿病的发病率呈现逐年上升趋势,故临床上所见到的食管癌合并糖尿病患者比例显著增加。针对食管癌,其首选治疗方法为手术治疗[3]。糖尿病则是最常见的一种内分泌代谢功能紊乱性疾病,大样本调查研究发现,随着我国社会结构以及人民饮食方式与结构的改变,2型糖尿病发病率显著上升,且其被认为是外科手术的独立危险因素[4]。同时食管癌患者因围术期饮食调整,尤其是术前禁饮禁食加上术后不能有效地通过消化道补充食物,故有效的术后喂养方式是提高患者预后的有效方法[5]。为更有效地进行肠内营养,从而控制患者血糖,促使其安全地度过围术期对于提高免疫能力、改善生活质量、提高预后具有积极意义。本研究主要探讨早期肠内营养在食管癌合并糖尿病患者中的临床应用价值,现报道如下。
1资料与方法
1.1一般资料
选择2012年7月~2015年12月本院收治的80例食管癌合并糖尿病患者,所有患者均经临床表现及生化检查确诊合并糖尿病,且均通过电子胃镜留取活组织标本送检诊断食管癌,并通过术中病理组织冰冻切片检查确诊为食管癌。排除合并严重心肺功能障碍者、对治疗措施拒绝签字者、合并严重肝肾功能障碍者、合并精神疾病者、严重凝血功能障碍者、合并其他免疫系统疾病者。所有患者入组前均签署知情同意书,并申报医院伦理委员会批准。按照随机数字法分为两组,各40例。观察组中,男24例,女16例;年龄44~75岁,平均(56.5±3.2)岁;糖尿病病程:5~31年,平均(13.1±2.0)年;TNM分期(美国肿瘤学会1997年标准):Ⅰ期3例,Ⅱa期25例,Ⅱb期8例,Ⅲ期4例。对照组中,男25例,女15例;年龄45~73岁,平均(54.5±3.6)岁;糖尿病病程:6~35年,平均(12.8±1.7)年;TNM分期:Ⅰ期5例,Ⅱa期22例,Ⅱb期6例,Ⅲ期7例。两组性别、年龄、食管癌分期及糖尿病病程等比较,差异无统计学意义(P>0.05)。
1.2方法
所有患者均在全身麻醉双腔气管插管下完成手术治疗,术毕送入胸外科监护室监护治疗。手术方法为左侧入路胸后外侧切口下食管癌根治性切除,其中观察组采用早期肠内营养+辅助静脉营养,早期肠内营养则在术中留置复尔凯鼻空肠管至十二指肠屈氏韧带远端,术后6 h待麻醉清醒后实施早期肠内营养。使用肠内营养混悬液[纽迪希亚制药(无锡)有限公司,生产批号20120911],每天给予热量83.7~104.6 J/kg,术后24 h开始,先使用等渗低速小剂量给药,逐渐根据患者耐受情况逐级增加输注浓度、速度以及总剂量,直至达到目标热卡为标准。总量上建议术后24 h内给予总量的1/3,术后24~48 h给予剩余的2/3,至术后48 h开始给予全量直至胃肠内应用顺利完成。输注过程中通过静脉输注平衡液补充液体不足,并注意监测患者的血糖值变化,根据患者主观感受预防出现饥饿、过饱等不适。静脉给予葡萄糖-胰岛素-电解质调控血糖值,其中葡萄糖与胰岛素用量比例控制在4~6 g葡萄糖使用1 U胰岛素。使用全自动电加热加温器进行肠内营养,输注过程注意保持输入营养液温度恒定在35~37℃。在实施完全肠内营养的同时将患者取半坐位以有效预防反流误吸。使用静脉微量泵进行24 h持续小剂量外源性胰岛素泵注控制血糖值。对照组则在术后6 h待麻醉清醒后开始,住院期间均使用完全胃肠外应用,行持续静脉输注营养液。
1.3观察指标
对所有患者随访1个月,比较两组干预后空腹血糖、餐后2 h血糖及糖化血红蛋白控制情况,统计两组术后发生酮症酸中毒、低血糖、高血糖及高渗性昏迷的比例。
1.4统计学处理
采用SPSS 13.0软件对数据进行分析,计量资料用均数±标准差(x±s)表示,采用t检验,计数资料用百分率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1干预后两组血糖控制情况的比较
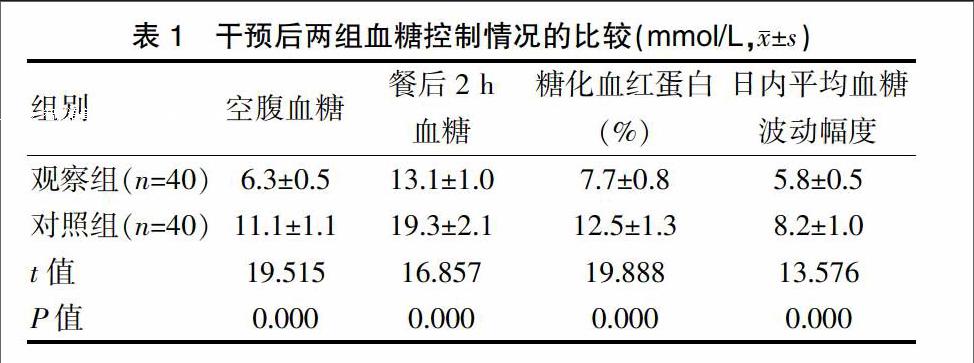
干预后观察组空腹血糖和餐后2 h血糖均低于对照组(P<0.01),且糖化血红蛋白控制情况优于对照组(P<0.01),日内平均血糖波动幅度显著小于对照组(P<0.01)(表1)。
2.2两组术后糖尿病相关并发症发生情况的比较
观察组发生酮症酸中毒、低血糖、高血糖及高渗性昏迷的比例显著低于对照组(P<0.05)(表2)。
2.3两组28 d生存率及住院治疗费用的比较
观察组28 d生存率显著高于对照组(P<0.05),总住院费用显著低于对照组(P<0.01)(表3)。
3讨论
食管癌因其手术创伤大、时间长,对机体造成的应激反应大,尤其在围术期,患者血糖波动较大,对于既往合并糖尿病患者容易出现糖尿病相关并发症,尤其是糖尿病急危重症中的酮症酸中毒、高渗性昏迷以及低血糖等[6]。另外导致乳酸酸中毒和高血糖的发生率亦较高,而血糖调控效果不良时,如果高血糖则将导致渗透性利尿而出现术后水电解质及酸碱平衡紊乱[7]。同时因食管癌患者术后手术创伤影响吞咽功能,尤其是影响术后早期摄食功能,如未能及时补充将导致患者营养不良、低蛋白血症等[8]。另外因血糖控制不良,将导致患者体内胶原蛋白合成显著减少,机体免疫功能受到影响,淋巴细胞转化率显著减少,巨噬细胞趋化、吞噬及杀灭作用降低,导致术后感染、吻合口瘘等并发症[9]。因此,正确地调控食管癌合并糖尿病患者围术期血糖值,加强患者营养支持是提高手术成功率、减少围术期并发症、降低死亡率的主要手段[10-12]。
本研究观察组实施早期肠内营养,相对于静脉营养支持而言,干预后观察组空腹血糖和餐后2 h血糖值均低于对照组,且糖化血红蛋白控制情况优于对照组,日内平均血糖波动幅度显著小于对照组。证实实施早期肠内营养能更好地调控患者血糖值,维持血糖稳定。究其原因可能为观察组实施早期肠内营养,更与生理功能相接近[13],能有效地降低机体高代谢状态,从而增强机体免疫能力,促进胃肠功能的蠕动及胃肠道功能的早日恢复,起到保护胃肠黏膜屏障功能[14]、预防和减少应激性溃疡以及肠源性二重菌群失调风险的作用。研究证实早期实施肠内营养可在术后12 h内刺激小肠蠕动功能恢复,而且其消化和吸收功能也随之恢复[15]。针对血糖水平控制上,本研究使用的肠内营养液含缓释淀粉的营养剂顿服时可缓慢分解为葡萄糖,不致血糖骤然上升,从而更有效地减少了对血糖的影响,联合胰岛素泵入后有效调控了肠道吸收功能,更好地维持了机体血糖代谢过程,故观察组血糖相对稳定。针对两组术后糖尿病相关并发症比较发现,观察组发生酮症酸中毒、低血糖、高血糖及高渗性昏迷的比例显著低于对照组。提示实施早期场内营养支持能更好地减少围术期糖尿病相关并发症,可能与早期肠内营养作为一种非创伤性营养支持方式,可提高治疗安全性,且临床使用更为方便有关。通过胃肠道提供营养支持,显著减少了胃肠液体的分泌[16],不影响术后血糖调节功能,同时增加门脉系统血流量,更有效保护并支持重要脏器的结构与功能[17-19],尤其是保护胰岛功能,从而更利于血糖调控,减少糖尿病相关并发症。最后,观察组28 d生存率显著高于对照组,总住院费用显著低于对照组,进一步证实早期肠内营养对于提高患者生存率、降低住院费用有重要价值。
综上所述,针对食管癌合并糖尿病患者,实施早期完全肠内营养,能更好地调控患者血糖水平,减少糖尿病相关并发症。
[参考文献]
[1]姚媛媛.2型糖尿病患者21例食管癌根治术后肠内营养的护理[J].中国社区医师,2015,31(29):134-136.
[2]熊翔,彭文静.肠内营养在腹部术后胃瘫综合征治疗中的应用[J].实用中西医结合临床,2014,14(6):15-17.
[3]梁冬梅,李云玲,李亥桂.改良鼻饲法在危重病人肠内营养中的应用及护理[J].护理研究,2016,30(5):1887-1899.
[4]房玉芳,孙雪梅,张芳,等.食管癌合并2型糖尿病患者术后肠内营养51例临床护理[J].齐鲁护理杂志,2015,21(11):86-88.
[5]韩静,李琴.高龄食管癌合并糖尿病患者胸腹腔镜手术围术期的营养支持[J].解放军护理杂志,2015,32(13):43-45.
[6]刘慧,叶剑.食管癌术后早期肠内营养的护理研究[J].实用临床医药杂志,2015,19(8):137-138.
[7]李叶,吴丽萍.食管癌合并糖尿病老年术后患者早期肠内营养与血糖监测的护理[J].解放军护理杂志,2016,33(3):65-70.
[8]许颖.食管癌合并糖尿病患者术后肠内营养效果分析[J].医学理论与实践,2015,28(22):3136-3137.
[9]闫韬,王烁,刘金虎.早期肠内营养支持治疗急性脑卒中致心脑综合征患者的临床研究[J].疑难病杂志,2015,14(2):125-128.
[10]魏起友,赵德惠,李文渊,等.围术期肠内与肠外营养支持用于食管癌合并糖尿病患者的临床比较[J].中国医药导报,2015,12(10):71-74.
[11]Tessier W,Piessen G,Briez N,et al.Percutaneous radiological gastrostomy in esophageal cancer patients:a feasible and safe access for nutritional support during multimodal therapy[J].Surg Endosc,2013,27(2):633-641.
[12]范松林,樊志伟,范铮.76例高龄食管中下段癌、贲门癌合并糖尿病手术治疗的临床研究[J].中国现代医生,2014, 52(6):151-153.
[13]庄育刚,崔世涛.家庭肠内营养的现状和未来发展趋势[J].中国药物与临床,2010,10(4):481-483.
[14]王彩丽.护理安全管理在食管癌外科护理的探析[J].中国现代药物应用,2014,8(7);214-216.
[15]万淑华.实施食管癌临床护理路径对优质护理的影响及效果评价[J].中国医药指南,2012,10(29):647-649.
[16]郭凤.胸腹腔镜下行食管癌根治术围术期护理[J].临床护理杂志,2011,10(3):36-39.
[17]金梅,张永超,裴元元,等.食管癌患者术后早期实施肠内营养的耐受性分析[J].卫生研究,2013,42(5):858-860.
[18]杨孝清,邱维诚,朱良纲,等.肠内与肠外营养在老年食管癌患者围术期应用的比较[J].肠外与肠内营养,2013, 20(1):8-11.
[19]路秦龙,郑楷,张鹏,等.术前肠内营养对食道狭窄食管癌患者术后感染及营养指标的影响[J].世界华人消化杂志,2013,24(5):2434-2439.

