血管内再通术治疗颈动脉粥样硬化性闭塞性病变与颈动脉狭窄支架置入术的疗效比较
赵守财,杨倩,吴雪松,倪进军,薛莲 周志明
(皖南医学院弋矶山医院神经内科,安徽 芜湖 241001)
◇临床医学◇
血管内再通术治疗颈动脉粥样硬化性闭塞性病变与颈动脉狭窄支架置入术的疗效比较
赵守财,杨倩,吴雪松,倪进军,薛莲 周志明
(皖南医学院弋矶山医院神经内科,安徽 芜湖 241001)
目的 比较颈动脉闭塞血管内再通术和颈动脉狭窄支架置入术(CAS)患者手术成功率和围手术期及近期不良事件,探讨颈动脉闭塞血管内再通术的疗效。方法 回顾性分析接受颈动脉CAS的症状性颈动脉狭窄和颈动脉闭塞再通术患者的人口统计学资料、危险因素及颈动脉狭窄CAS术和闭塞再通术中及术后相关因素、围手术期及随访结果。结果 共有54例颈动脉狭窄和17例颈动脉闭塞患者,54例颈动脉狭窄患者均成功置入支架而纳入狭窄组;17例颈动脉闭塞患者,再通失败2例,成功再通并置入支架患者15例并纳入闭塞组。狭窄组术后残余狭窄率为0~30%,平均为13%~18%,技术成功率为100%。闭塞组术后残余狭窄率为0~30%,平均为17%~22%,但是再通技术成功率为88.2%。两组病例中狭窄部位、术后心动过缓、术后低血压及高灌注综合征差异无统计学意义(P>0.05),而支架长度、球囊预扩、保护装置的应用与否、支架长度及手术时间差异有统计学意义(P<0.01)。多元Logistic回归分析表明闭塞组不良事件发生率与支架长度、保护装置的应用与否、支架长度及手术时间等差异无统计学意义。围手术期并发症:狭窄组小中风2例,大中风0例;闭塞组小中风1例、大中风1例。总体不良事件发生率为5.8%,其中狭窄组为3.7%,闭塞组为13.3%。但颈动脉闭塞组与狭窄组比较差异无统计学意义(P﹥0.05);1月后总临床成功率为98.6%。2月至1.5年随访,无支架内再狭窄及不良事件发生。结论 颈内动脉闭塞再通术是安全可行的,患者耐受性较好,但由于颈动脉闭塞病例数较少,技术成功率及并发症发生率可能过高,潜在的严重并发症可能被低估,今后还需进一步的研究。
颈动脉狭窄;颈动脉闭塞;血管内再通术;支架植入术;缺血性卒中;不良事件
2011年美国卒中二级预防指南中明确指出颈动脉支架置入术(Carotid artery stenting,CAS)可作为颈动脉内膜剥脱术(Carotid Endarterectomy,CEA)外的一个治疗选择,推荐可以作为治疗颈动脉粥样硬化性狭窄的手段[1]。然而对于颈动脉闭塞的患者来说,CAS再通的技术成功率相对较低,且围手术并发症相对较高,近远期疗效国内外报道较少。本文就15例颈动脉闭塞再通患者与54例颈动脉狭窄支架置入术患者进行回顾性分析,了解颈动脉闭塞支架置入再通的成功率及中期卒中及终点事件的发生率。
1 资料与方法
1.1 临床资料 所有病例均为皖南医学院弋矶山医院神经内科2010年8月至2012年6月连续收治的动脉粥样硬化性脑梗死和短暂性脑缺血发作(TIA)患者。纳入标准:(1)颈内动脉狭窄≥50%,颈动脉狭窄的测量参照NASCET的标准[2];(2)具有颈动脉狭窄相关的临床症状或体征;(3)接受支架治疗。排除标准:其它原因,如多发性大动脉炎、放射性动脉损伤、纤维肌性发育不良、主动脉夹层分离,Moyamoya病等所致的动脉狭窄。记录患者人口统计学特征、既往史、血管危险因素和颈动脉及其它动脉狭窄部位及程度、支架植入术的操作步骤和围手术期安全性及随访资料。本研究获得本院伦理委员会批准。所有患者均在支架置入前签署知情同意书。
纳入患者主要的临床症状,体征及无创性影像学检查[颈部彩色多普勒超声、CT血管造影(computed tomography angiography,CTA)、磁共振血管成像(magnetic resonance angiography,MRA)]筛查颈颅动脉狭窄或闭塞,最后在治疗前数字减影血管造影(DSA)全脑血管造影检查明确狭窄的部位、程度和性质。
1.2 介入操作 术前口服阿司匹林肠100 mg+氯吡格雷75 mg,每天1次,至少3 d。在镇静和局麻下由2名经验丰富的介入医生进行操作。术中常规肝素化(100 U·kg-1,每小时追加前一次的半量)。术后继续双联抗血小板治疗至少6个月,以后选用其中一种终生服用。
所有患者采用股动脉穿刺入路,先行主动脉弓和全脑血管造影(C臂机:Artis Zee Ceiling,德国西门子公司)。颈动脉狭窄患者在0.89 mm泥鳅导丝引导下将8F导引导管送至颈总动脉上段,在路途下将0.36 mm的微导丝穿过狭窄病变,测量C1远段血管直径,选用相应直径的Angioguard或Spider 远端保护装置,在路途下小心穿过狭窄部位,放置于C1远段。狭窄严重者用球囊预扩后置入自膨式支架,如果残余狭窄>30%,应用球囊后扩。颈动脉闭塞患者在0.89 mm泥鳅导丝引导下将8F导引导管头端送至颈总动脉上段,将0.36 mm的微导丝穿过闭塞病变,头端达眼动脉段,利用微导管造影确认微导丝在真腔内后选用直径2.0 mm的小球囊分段扩张闭塞段颈内动脉,明确导致狭窄闭塞的部位,放置保护伞,直径4.0 mm球囊扩张病变部位,植入支架,回收保护伞。本组病例中,颈动脉支架大多选用Protégé支架(EV3,美国)、INVATEC-CRISTALLO ideale SE支架(Invatec SRL, 意大利);颅内支架选用Appllo颅内专用支架(微创公司,中国);椎动脉支架选用INVATEC支架(Invatec SRL 意大利)。
1.3 术后的随访和指标定义 在术后第1、3、6和第12月时进行门诊或住院随访,此后每年随访1次。随访时记录患者的临床症状和体征以及用药情况,在6个月时行无创影像学检查(如颈部超声)或DSA检查,同时如在随访过程中临床症状或无创性影像学检查提示复发或再狭窄,则行DSA检查。随访中小中风定义为:新出现的非致残性神经功能缺损或者NIHSS评分增加3分,但是在1个月内上述症状完全消失。大中风定义为:新出现的神经功能缺损症状,NIHSS评分大于4分,且症状持续1个月以上。支架内再狭窄定义为:支架植入术后狭窄程度再次≥50%;技术成功定义:为支架植入术后残余狭窄﹤30%;临床成功定义为:在技术成功的基础上,与颈动脉狭窄相关的临床症状完全消失。
1.4 病例分组 根据颈动脉狭窄程度将病例分为颈动脉狭窄组和颈动脉闭塞再通组。其中颈动脉狭窄组为颈内动脉中重度狭窄并行支架植入术者,或合并其他颈颅动脉狭窄支架植入者;颈动脉闭塞再通组为一侧颈内动脉闭塞次全或完全闭塞,并行闭塞再通术者。
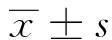
2 结果
共纳入69例颈动脉支架狭窄及颈动脉闭塞再通患者,男性46例,女性23例,平均年龄(61.59±10.97)岁,其中颈动脉狭窄组54例,颈动脉闭塞再通组15例,表1对患者的人口统计学特征、血管危险因素等基线特征进行了归纳统计,各组年龄与性别及血管危险因素比较差异无统计学意义,具有可比性。见表1。
颈动脉狭窄患者54例,均成功置入颈动脉支架而入组狭窄组,其中一侧颈动脉狭窄37例;一侧颈动脉闭塞,对侧颈动脉狭窄行支架术者3例;行双侧颈动脉支架术者6例;同时行锁骨下动脉支架置人1例;椎动脉支架置入13例;大脑中动脉5例;术后残余狭窄率为0~30%,平均为13%~18%;技术成功率为100%;颈动脉闭塞患者17例,其中2例再通失败,而15例成功再通而纳入闭塞组。术后残余狭窄率为0~30%,平均为17%~22%,再通技术成功率为88.2%。两组病例中狭窄部位、术后心动过缓、术后低血压及高灌注综合征差异无统计学意义,而支架长度、球囊预扩、保护装置的应用与否、支架长度及手术时间差异有统计学意义(表2)。而以是否发生不良事件为应变量,支架长度、保护装置的应用与否、狭窄率及手术时间为自变量行多元Logistic回归分析表明颈动脉闭塞组及多部位支架组不良事件发生率与支架长度、保护装置的应用与否、狭窄率及手术时间等差异无统计学意义。见表3。
围手术期并发症:颈动脉狭窄组2例患者出现小中风,1月后完全消失,无大中风发生;颈动脉闭塞组1例术后发生小中风、1例发生闭塞对侧上下肢瘫痪加重。总体不良事件发生率为5.8%,其中狭窄组为3.7%,闭塞组为13.3%。但颈动脉闭塞组与狭窄组比较差异无统计学意义;1个月后总临床成功率为98.6%。两组病例术中窦性心动过缓发生率及术后低血压发生率差异无统计学意义。见表2。
患者随访时间2个月~1.5年,中位随访时间8个月;1年时失访2例。进行颈部血管彩色超声复查58例、DSA复查4例;结果显示支架内血流通畅,均未发现支架内再狭窄。随访2个月、6个月及1年所有患者均无脑缺血症状发作。
典型病例影像学资料见图1。

表1 颈动脉支架置入术患者危险因素表
注:患者,男性,75岁,因右侧肢体无力3 d,诊断急性脑梗死:a.左侧颈内动脉闭塞,C1段呈鼠尾状闭塞;b.左眼动脉逆流供血C7段以远颈内动脉;c.右侧颈动脉造影像是无右大脑前动脉经前交通动脉向左代偿供血;d.C1段小球囊扩张支架植入术后,显示C2段狭窄,前向血流缓慢;e.C2段支架植入后,颈内动脉完全再通;f.撤出保护伞后造影正位;g.撤出保护伞后造影侧位,左侧大脑中动脉显影良好。
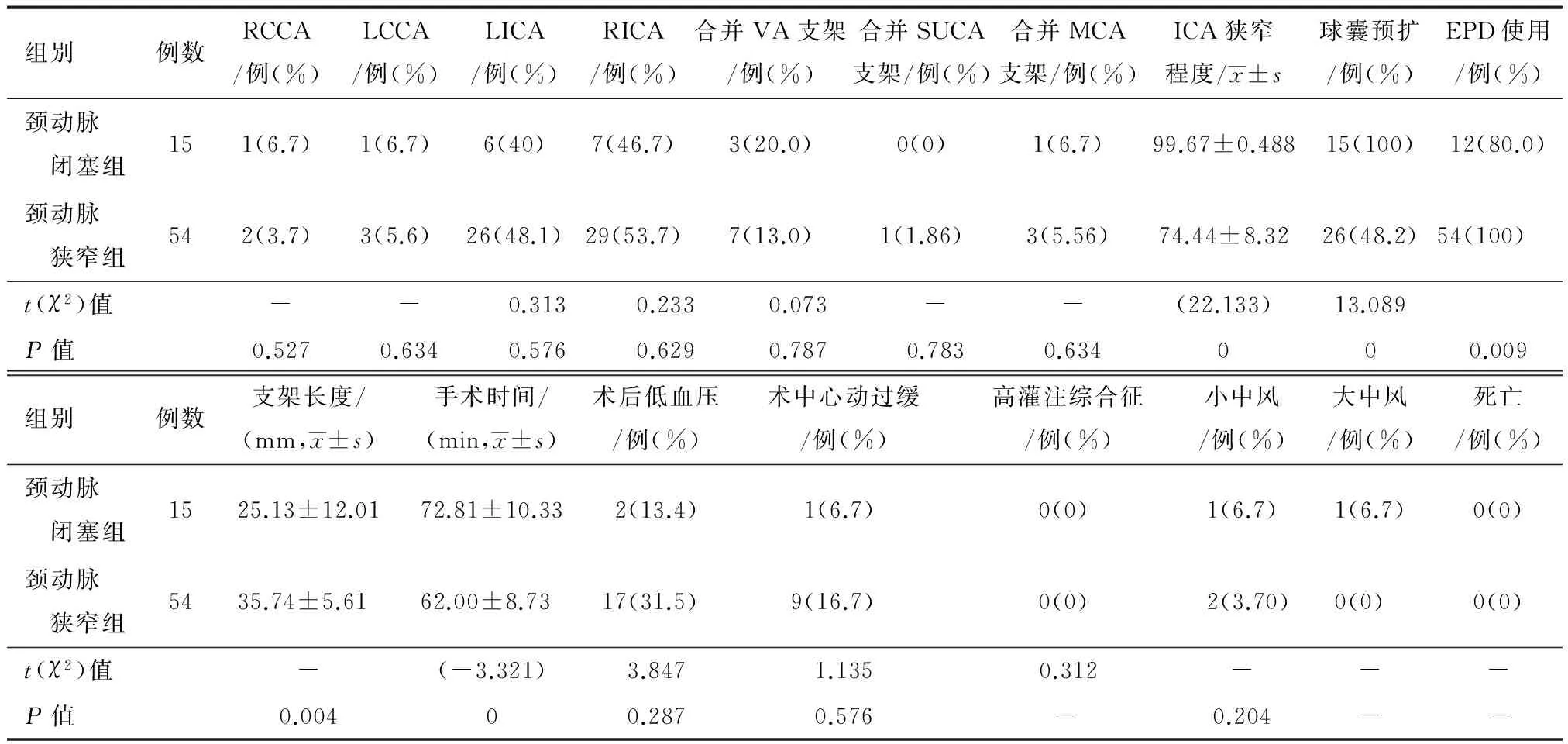
图1 典型病例影像学资料
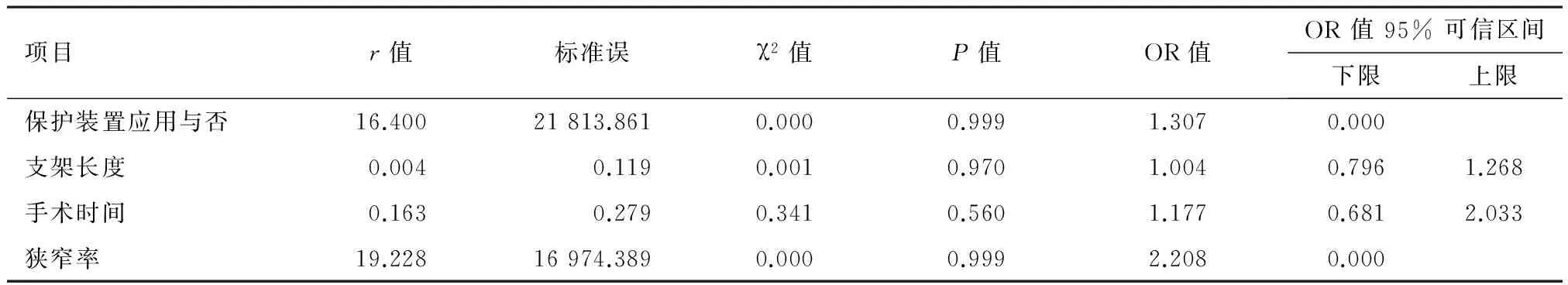
表3 颈动脉闭塞组卒中不良事件发生率多元Logistic回归分析表
3 讨论
研究认为80%的缺血性卒中发生于颈动脉供血区域[3]。60岁以上人群颈动脉狭窄患病率为0.5%,90岁时增至10.0%[4]。颈动脉狭窄程度与卒中风险增高程度直接相关。药物是治疗颈动脉狭窄最常用的手段,但疗效不够满意。NASCET和欧洲颈动脉外科手术试验(ECST)结果显示,对于颈动脉狭窄程度≥70%的症状性(最近120 d内发生过TIA或小卒中)患者,即使采用最佳的药物治疗,2年内的卒中复发率仍高达26%。CEA是国外治疗颈动脉狭窄的主要手段,其预防卒中较好的疗效也得到了许多试验的证实,并认为CEA治疗狭窄程度为70%~90%的症状性颈动脉狭窄病人效果优于最佳药物治疗[5]。而近年来CAS已成为治疗颈动脉狭窄的主要手段[1,6-7]。
美国心脏协会指南推荐,任何治疗颈动脉严重狭窄的方法其并发症发生率在无症状患者中不应>3%,有症状患者中不应>6%。CREST(Carotid Revascularization Endarterectomy versus Stenting Trial)经过2年的随访,颈动脉狭窄患者不论行CEA还是CAS,术后再狭窄的发生率都很低(均<7%)且相似[8]。故推荐大动脉粥样硬化性疾病所致卒中患者介入治疗建议:有症状的重度狭窄(>70%)患者当狭窄处进行手术困难,目前的内科状况会极大增加外科手术的风险,或者其它特殊情况如放射性狭窄或CEA后再狭窄存在时,CAS与动脉内膜剥脱术效果相当,建议接受CAS治疗(级别Ⅱa,水平B);另外对于支架手术预期发病率和死亡率在4%~6%时,CAS是可行的(级别Ⅱa,水平B)[9]。本中心共54例颈动脉粥样硬化性狭窄均成功行CAS,15例颈动脉闭塞患者成功再通后置入支架,总体不良事件发生率为5.8%,其中狭窄组为3.7%,闭塞组为13.3%,但两组比较,差异无统计学意义。Veselka等[10-11]认为闭环支架、球囊预扩及使用远段保护装置是提高患者围手术期预后的重要因素。本组中颈动脉闭塞组与颈动脉狭窄组之间比较,手术时间、狭窄程度、保护装置的应用、支架长度及球囊预扩差异有统计学意义,但Logistic多元回归分析认为卒中事件发生率与支架手术中操作时间、保护伞的使用、支架长度及狭窄程度等因素无相关性。一般认为不良事件的发生率与操作者技术熟练程度明显相关[12-13]。本研究狭窄组不良事件发生率在允许范围之内,而闭塞组由于病例数较少,结果可能存在偏移,还需更多样本进一步研究。
颈动脉闭塞患者的自然预后各个患者之间差异很大,一般而言,在药物治疗下闭塞侧卒中年发病率﹤3%[14-15],但是对于存在严重低灌注综合征的患者,每年闭塞侧卒中发病率增加到10%~20%[16-17]。故这为积极开通闭塞动脉提供了理论依据。但是由于技术条件的限制,CEA治疗颈动脉闭塞再通率较低,约为34%[18],而颈内动脉-颈外动脉搭桥术对颈动脉闭塞患者亦不能获益[19]。近年来的研究认为颈动脉闭塞血管内再通术开通急性脑梗死颈动脉闭塞动脉是可接受的[20]。越来越多的研究报道采用保护技术成功再通颈动脉闭塞,其中采用近端保护技术使成功率高达73%[21-23],症状梗死并发症发生率为0~4%。而 Shojima等[24]报道近端保护技术结合远端保护技术可使再通成功率达100%,且无症状梗死并发症发生。本中心由于条件的限制,所有病例均采用远端保护装置,再通成功率为88.2%。文献报道术后1个月后有颈动脉海绵窦瘘、夹层动脉瘤,蓝趾综合征、造影剂肾病等发生[24]。本研究中1例发生小中风,1例发生闭塞对侧肢体瘫痪加重,症状性脑梗死发生率为13.3%,无1例发生过度灌注综合征。随访中无不良事件发生,认为颈动脉闭塞支架置入再通术可行,能使患者受益。
对于颈动脉闭塞再通技术上存在几个关键性的挑战[25]:病变闭塞时间,闭塞病变的长度,微导丝通过闭塞部位,如何确定在真腔内。再通术成功最重要的步骤就是微导丝顺利通过闭塞部位,并且确定在真腔内。一般认为鼠尾状闭塞和由颈外动脉的侧枝循环代偿使颈内动脉海绵窦段有缓慢的前向血流的闭塞病变闭塞时间较短,再通率较高[26]。如果闭塞病变较长,眼动脉段及海绵窦段无颈外动脉的返流性缓慢血流,再通率较低。本组中心有2例再通失败的患者,1例为闭塞病变较长或者为颈动脉开口处截断状闭塞,1例患者从颈总动脉到颈内动脉全程闭塞,微导丝无法通过或无法确定是否在真腔而再通失败。文献报道应用血管内超声等影像设备及双导丝技术可以提高再通率及确定真腔[26]。本中心提高微导丝通过率多采用小球囊支撑技术,即在微导丝在闭塞残端由于受到颈外动脉血流的冲击并缺乏血管壁的支撑力,无法通过闭塞段,将小球囊置于颈动脉开口处增加支撑力,尝试通过,也可将小球囊加压充盈,进一步增加支撑力;确定导丝在真腔的方法是微导管沿微导丝到达海绵窦段,进行微导管造影,可以明确是否在真腔内。冠状动脉及髂动脉闭塞再通的患者再狭窄及闭塞率较单纯狭窄患者高,而对于颈动脉,Lin等[26]报道35例颈动脉闭塞再通患者,有3例发生再狭窄或闭塞,发生率为8.6%,本组15例患者随访平均时间为8个月,均未发生再狭窄及再闭塞。
颈动脉闭塞再通术后高灌注综合征的预防及处理亦是成功的重要因素,由于缺血区域内的脑血管自身调节能力减退或缺乏,血管再通后突然增加的血流可导致脑出血、蛛网膜下腔出血或脑水肿[26],有文献报道分次血管成形术,即先行球囊扩张解决闭塞或高度狭窄,1~2个月后再行支架置入术,可以避免高灌注综合征发生[27]。另外严格控制术后的血压对管灌注综合征的预防非常有效[28-29]。本组14例患者均一次球囊扩张及支架植入再通,1例患者先用球囊扩张,解决闭塞再通,1周后支架植入。术后严密监测血压,降血压控制在110~120/70~80 mmHg左右,无一例高灌注综合征发生。
总之,本研究认为颈内动脉闭塞再通术是安全可行的,患者耐受性较好,但由于本组颈动脉闭塞病例数较少,技术成功率及并发症发生率可能估计过高,潜在的严重并发症可能被低估,今后还需采用闭塞球囊,血管内超声等设备及联合多中心进一步的研究。
[1] Furie KL,Kasner SE,Adams RJ,et al.Guidelines for the prevention of stroke in patients with stroke or transient ischemic attack:A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association[J].Stroke,2011,42(1):227-276.
[2] Moneta GL,Edwards JM,Chitwood RW,et al.Correlation of North American Symptomatic Carotid Endarterectomy Trial(NASCET)angiographic definition of 70% to 99% internal carotid artery stenosis with duplex scanning[J].Journal of Vascular Surgery,1993,17(1):152-159.
[3] Karkos CD,Karamanos DG,Papazoglou KO,et al.Thirty-day outcome following carotid artery stenting:A 10-year experience from a single center[J].Cardiovascular and Interventional Radiology,2010,33(1):34-40.
[4] Bosiers M,Callaert J,Deloose K,et al.The role of carotid artery stenting for recent cerebral ischemia[J].Journal of Cardiovascular Surgery,2010,51(3):293-303.
[5] Timaran CH,Veith FJ,Rosero EB,et al.Intracranial hemorrhage after carotid endarterectomy and carotid stenting in the United States in 2005[J].Journal of Vascular Surgery,2009,49(3):623-629.
[6] Merckel LG,Van der Heijden J,Jongen LM,et al.Effect of stenting on cerebral CT perfusion in symptomatic and asymptomatic patients with carotid artery stenosis[J].American Journal of Neuroradiology,2012,33(2):280-285.
[7] Paraskevas KI,Veith FJ,Riles TS,et al.Is carotid artery stenting a fair alternative to carotid endarterectomy for symptomatic carotid artery stenosis?[J].European Journal of Vascular and Endovascular Surgery,2011,41(6):717-719.
[8] Cohen D,Stolker J,Wang K.Health-related quality of life after carotid stenting versus carotid endarterectomy:Results from CREST(carotid revascularization endarterectomy versus stenting trial)[J].Journal of Vascular Surgery,2012,55(5):1541-1547.
[9] Brott TG,Halperin JL,Abbara S,et al.2011 ASA/ACCF/AHA/AANN/AANS/ACR/ASNR/CNS/SAIP/SCAI/SIR/SNIS/SVM/SVS guideline on the management of patients with extracranial carotid and vertebral artery disease [J].Stroke,2011,42(8):464-540.
[10] Veselka J,Cerna D,Zimolova P,et al.Thirty-day outcomes of direct carotid artery stenting with cerebral protection in high-risk patients[J].Circulation Journal,2007,71(9):1468.
[12] Roffi M,Sievert H,Gray WA,et al.Carotid artery stenting versus surgery:adequate comparisons?[J].The Lancet Neurology,2010,9(4):339-341.
[13] Ederle J,Dobson J,Featherstone RL,et al.Carotid artery stenting compared with endarterectomy in patients with symptomatic carotid stenosis(International Carotid Stenting Study):an interim analysis of a randomised controlled trial[J].Lancet,2010,375(9719):985-997.
[14] Klijn CJM,Kappelle LJ,Tulleken CAF,et al.Symptomatic carotid artery occlusion:a reappraisal of hemodynamic factors[J].Stroke,1997,28(10):2084-2093.
[15] Persoon S,Luitse MJ,de Borst GJ,et al.Symptomatic internal carotid artery occlusion:a long-term follow-up study[J].J Neurol Neurosurg Psychiatry,2011,82(5):521-526.
[16] Kuroda S,Houkin K,Kamiyama H,et al.Long-term prognosis of medically treated patients with internal carotid or middle cerebral artery occlusion:can acetazolamide test predict it?[J].Stroke,2001,32(9):2110-2116.
[17] Grubb Jr RL,Derdeyn CP,Fritsch SM,et al.Importance of hemodynamic factors in the prognosis of symptomatic carotid occlusion[J].JAMA,1998,280(12):1055-1060.
[18] Paty PSK,Adeniyi JA,Mehta M,et al.Surgical treatment of internal carotid artery occlusion[J].Journal of Vascular Surgery,2003,37(4):785-788.
[19] Group EIBS.Failure of extracranial-intracranial arterial bypass to reduce the risk of ischemic stroke:results of an international randomized trial[J].N Engl J Med,1985,313(19):1191-1200.
[20] Jovin TG,Gupta R,Uchino K,et al.Emergent stenting of extracranial internal carotid artery occlusion in acute stroke has a high revascularization rate[J].Stroke,2005,36(11):2426-2430.
[21] Kao HL,Lin MS,Wang CS,et al.Feasibility of endovascular recanalization for symptomatic cervical internal carotid artery occlusion[J].J Am Coll Cardiol,2007,49(7):765-771.
[22] Kobayashi N,Miyachi S,Hattori K,et al.Carotid angioplasty with stenting for chronic internal carotid artery occlusion:technical note[J].Neuroradiology,2006,48(11):847-851.
[23] Bhatt A,Majid A,Kassab M,et al.Chronic total symptomatic carotid artery occlusion treated successfully with stenting and angioplasty[J].Journal of Neuroimaging,2009,19(1):68-71.
[24] Shojima M,Nemoto S,Morita A,et al.Protected endovascular revascularization of subacute and chronic total occlusion of the internal carotid artery[J].AJNR Am J Neuroradiol,2010,31(3):481-486.
[25] Stone GW,Colombo A,Teirstein PS,et al.Percutaneous recanalization of chronically occluded coronary arteries:procedural techniques,devices,and results[J].Catheterization and Cardiovascular Interventions,2005,66(2):217-236.
[26] Lin MS,Lin LC,Li HY,et al.Procedural safety and potential vascular complication of endovascular recanalization for chronic cervical internal carotid artery occlusion[J].Circ Cardiovasc Interv,2008,1(2):119-125.
[27] Yoshimura S,Kitajima H,Enomoto Y,et al.Staged angioplasty for carotid artery stenosis to prevent postoperative hyperperfusion[J].Neurosurgery,2009,64(3):122.
[28] Medel R,Crowley RW,Dumont AS.Hyperperfusion syndrome following endovascular cerebral revascularization[J].Neurosurgical Focus,2009,26(3):4.
[29] Caplan L,Skillman J,Ojemann R,et al.Intracerebral hemorrhage following carotid endarterectomy:a hypertensive complication?[J].Stroke,1978,9(5):457.
A comparative study between endovascular recanalizing in treating atherosclerotic internal carotid artery occlusion and stenting for carotid artery stenosis
ZHAO Shoucai,YANG Qian,WU Xuesong,et al
(DepartmentofNeurology,YijishanHospitalAffiliatedtoWannanMedicalCollege,Wuhu,Anhui241001,China)
Objective To investigate the efficacy of endovascular recanalizing of carotid artery occlusion in patients with atherosclerotic internal carotid artery occlusion.Methods The clinical data of endovascular stenting therapy applied in patients with atherosclerotic internal carotid artery stenosis and endovascular recanalization of occlusion applied in patients with carotid artery occlusion were analyzed retrospectively,including demographic characteristics,vascular risk factors,intraoperative and postoperative factors,periopration and follow-up results.Results A total of 54 patients with atherosclerotic internal carotid artery stenosis received stenting therapy and were included in group of stenosis;and in 17 patients who received therapy of endovascular recanalization of occlusion,2 patients failed to recanalize,while another 15 patients succeeded and were included in group of occlusion.Rate of residual stenosis,average rate and technical success rate in stenosis group and occlusion group were 0~30%vs0~30%,13%~18%vs17%~22%,and 100%vs88.2%,respectively.There were no statistically significant differences in stenosis site,postoperative bradycardia and hypotension,hypertransfusion(P>0.05),but there were statistically significant differences in length of stents,predilation of balloon,protector application and operation time between two groups(P<0.01).Logistic multivariate regression analysis showed that there were no significant correlation between the incidence of adverse events with length of stents,distal protector application and operation time(P>0.05).As for perioperative complications,there were 2 cases of minor stroke and 0 case of major stroke in stenosis group and there were 1 minor stroke and 1 major stroke in occlusion group.The overall adverse incidence was 5.8%,3.7% in stenosis group and 13.3% in occlusion group.There was no statistically significant difference between two groups(P>0.05).One month after the surgery,the overall clinic success rate was 98.6%.Two month to one-and-a-half-year follow-up results showed that there was no adverse event and restenosis.Conclusions Endovascular recanalization of carotid artery occlusion is feasible and well-tolerated in patients with subacute or chronic total occlusion of the internal carotid artery.But the number of cases included in the study is small,so the technical success rate and adverse rate might be overestimated.Further studies are required to elucidate fully the risks and the benefits of this procedure.
carotid artery stenosis;carotid artery occlusion;endovascular recanalization stenting;ischemia stroke;adverse incident
国家自然科学基金资助项目(81171110;81371295)
周志明,男,主任医师,硕士生导师,研究方向:脑血管介入,E-mail:neuro_depar@hotmail.com
10.3969/j.issn.1009-6469.2016.11.014
2016-08-23,
2016-09-10)

