代谢综合征对阻塞性睡眠呼吸暂停低通气综合征患者前瞻性记忆的影响研究
付 晔,敬 攀,何金彩,王晓笳
·论著·
代谢综合征对阻塞性睡眠呼吸暂停低通气综合征患者前瞻性记忆的影响研究
付 晔,敬 攀,何金彩,王晓笳
目的 探讨代谢综合征(MS)对阻塞性睡眠呼吸暂停低通气综合征(OSAHS)患者前瞻性记忆(PM)的影响。方法 选取2011年12月—2013年12月在温州医科大学附属第一医院、宁波市康宁医院睡眠呼吸障碍专科就诊的OSAHS患者116例,根据是否合并MS分为合并MS组(n=44)和无MS组(n=72)。两组患者均进行多导睡眠图(PSG)监测,并采用简易精神状态检查量表(MMSE)、PM测试评价整体认知和PM功能。结果 两组患者性别、平均年龄、受教育年限比较,差异无统计学意义(P>0.05);合并MS组患者BMI高于无MS组,腹围大于无MS组,差异有统计学意义(P<0.05)。合并MS组患者呼吸暂停低通气指数(AHI)、血氧饱和度(SO2)<90%时间高于无MS组,最低SO2低于无MS组,差异有统计学意义(P<0.05)。两组患者MMSE、基于时间的前瞻性记忆(TBPM)得分比较,差异无统计学意义(P>0.05);合并MS组患者基于事件的前瞻性记忆(EBPM)得分低于无MS组,差异有统计学意义(P<0.05)。无论有无MS,AHI对EBPM的影响有统计学意义(P<0.05),而MS对EBPM的影响无统计学意义(P>0.05),二者间无交互作用(P>0.05)。多元线性逐步回归分析结果显示,年龄、受教育年限、SO2<90%时间是OSAHS患者EBPM得分的影响因素(P<0.05)。结论 合并MS并非OSAHS患者出现PM损害的独立危险因素,但其可能会通过加重夜间低氧状态而影响OSAHS患者的PM功能。
睡眠呼吸暂停,阻塞性;代谢综合征X;前瞻性记忆
付晔,敬攀,何金彩,等.代谢综合征对阻塞性睡眠呼吸暂停低通气综合征患者前瞻性记忆的影响研究[J].中国全科医学,2016,19(31):3808-3811.[www.chinagp.net]
FU Y,JING P,HE J C,et al.Influence of metabolic syndrome on prospective memory in patients with obstructive sleep apnea-hypopnea syndrome[J].Chinese General Practice,2016,19(31):3808-3811.
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea-hypopnea syndrome,OSAHS)患者容易出现超重或肥胖,且患高血压、高脂血症、心脑血管疾病的发生率也明显增加[1],而这些均为代谢综合征(metabolic syndrome,MS)的临床特征。OSAHS与MS间存在明显相关性[2],既往研究结果显示OSAHS患者的记忆功能存在明显影响[3-4],而近期研究结果也显示MS亦可对注意力、警觉性等认知功能产生不利影响[5]。本研究旨在探讨MS对OSAHS患者前瞻性记忆(prospective memory,PM)的影响。
1 对象与方法
1.1 研究对象 选取2011年12月—2013年12月在温州医科大学附属第一医院、宁波市康宁医院睡眠呼吸障碍专科就诊的OSAHS患者116例,根据是否合并MS分为合并MS组(n=44)和无MS组(n=72)。纳入标准:(1)年龄为30~60岁;(2)文化程度高于小学;(3)初次确诊为OSAHS,且未接受过手术或呼吸机治疗;(4)简易精神状态检查量表(MMSE)得分>27分[6]。排除标准:(1)既往有神经或精神障碍史,或有酒精依赖、地西泮类药物依赖史;(2)伴严重躯体疾病,不能配合研究;(3)近1个月内使用过影响神经系统功能的药物。本研究过程无有创性操作,且未增加患者医疗费用,故仅经相关科室负责人审核通过,未在医院伦理委员会处备案。纳入患者在研究前均详细告知研究目的及试验方法,遵循自愿原则,并于研究前签署知情同意书。
1.2 诊断标准 OSAHS的诊断标准参照《阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)》,根据呼吸暂停低通气指数(AHI),以5~14次/h为轻度、15~29次/h为中度、≥30次/h为重度[7]。MS诊断标准参照国际糖尿病联盟(international diabetes foundation,IDF)制定的相关标准,中心性肥胖(腰围,男≥90 cm,女≥80 cm),同时符合以下指标中的两项及以上:(1)高三酰甘油(TG)血症(≥1.70 mmol/L),或既往接受过相应治疗;(2)低高密度脂蛋白胆固醇(HDL-C)血症(男<1.03 mmol/L,女<1.29 mmol/L),或既往接受过相应治疗;(3)血压升高,收缩压≥130 mm Hg(1 mm Hg=0.133 kPa)或舒张压≥85 mm Hg,或已经确诊为高血压并接受过相应治疗;(4)空腹血糖(FPG)升高(≥5.6 mmol/L),或已经确诊为2型糖尿病[8]。
1.3 研究方法
1.3.1 临床资料收集 通过询问收集患者的临床资料,包括性别、年龄、受教育年限及既往史(如高血压、糖尿病、高脂血症);同时采用标准测量法测量患者的身高、体质量及腰围,并计算BMI。
1.3.2 多导睡眠图(PSG)监测 采用美国伟康公司生产的ALICE多导睡眠检测仪进行监测,实验室为无干扰的单人单独描记室,同步监测睡眠脑电活动、睡眠呼吸情况(口鼻气流、鼾声、胸腹式呼吸活动度)、无创血氧饱和度(SO2)及心电等指标,本研究主要分析指标为AHI、最低SO2及SO2<90%时间。睡眠监测时间为22:00~6:00,共8 h。
1.3.3 认知功能评价 所有神经心理学测试均由同一检查者在患者行PSG监测前的19:30~21:30完成,测试时间约为1 h,测试时检查者和患者均不了解患者病情。
1.3.3.1 MMSE[6]用于初步检测患者的整体认知水平,包括20小题共30项内容,分为5个方面,分别为:(1)定向力,包括时间定向和空间定向,总分10分;(2)记忆力,总分3分;(3)注意力及计算力,总分5分;(4)回忆力,总分3分;(5)语言能力,包括命名能力、复述能力、三步命令、阅读能力、书写能力及结构能力,总分9分。评分标准参照相关手册,完成正确计1分,满分为30分。根据国内标准,27~30分为认知功能正常,<27分为存在认知功能障碍。
1.3.3.2 PM测试[9]包括基于事件的前瞻性记忆(EBPM)和基于时间的前瞻性记忆(TBPM)两部分,均采用PM实验室法[10]进行检测。(1)EBPM,包括两个测试任务。①准备30张卡片,每张卡片上书写12个常用词(2个词与另外10个词所属类别不同,为小类词),其中6张卡片上的小类词为动物(目标词),患者在测试中遇到目标词时需敲一下桌子(目标任务);②说出联系电话。正确完成目标任务计1分,正确回答联系电话计2分,EBPM总分为8分。(2)TBPM,在卡片上书写12个不同的两位数,要求患者读出卡片上最小的数字和最大的数字,期间患者需在试验开始后5、10、15 min(目标时间)敲一下桌子(目标任务)。如患者在目标时间前后10 s完成目标任务计2分,30 s计1分,TBPM总分为6分。

2 结果
2.1 两组患者一般资料比较 两组患者性别、平均年龄、受教育年限比较,差异无统计学意义(P>0.05);BMI、腹围比较,差异有统计学意义(P<0.05,见表1)。
2.2 两组患者PSG监测指标比较 两组患者AHI、最低SO2、SO2<90%时间比较,差异有统计学意义(P<0.05,见表2)。
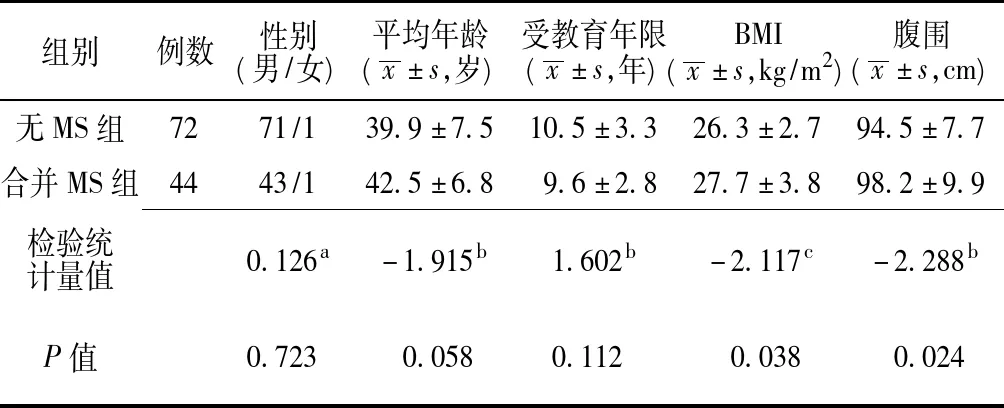
表1 两组患者一般资料比较Table 1 Comparison of general data of patients in two groups
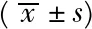
表2 两组患者PSG监测指标比较Table 2 Comparison of PSG indicators of patients in two groups
2.3 两组患者认知功能得分比较 两组患者MMSE、TBPM得分比较,差异无统计学意义(P>0.05);EBPM得分比较,差异有统计学意义(P<0.05,见表3)。2.4 两组不同AHI患者EBPM得分比较 无论有无MS,AHI对EBPM得分的影响有统计学意义(F=3.176,P=0.046),而MS对EBPM得分的影响无统计学意义(F=1.277,P=0.261),二者间无交互作用(F=1.586,P=0.209,见表4)。
2.5 OSAHS患者EBPM得分的影响因素分析 以EBPM得分为因变量,以是否合并MS、年龄、受教育年限、BMI、腹围、AHI、最低SO2、SO2<90%时间为自变量(赋值:是否合并MS,否=0,是=1;其他自变量以实际值纳入),进行多元线性逐步回归分析。结果显示,年龄、受教育年限、SO2<90%时间是OSAHS患者EBPM得分的影响因素(P<0.05,见表5)。

表3 两组患者认知功能得分比较,分)Table 3 Comparison of cognitive function scores of patients in two groups

表4 两组不同AHI患者EBPM得分比较,分)Table 4 Comparison of EBPM scores of patients with different AHI in two groups
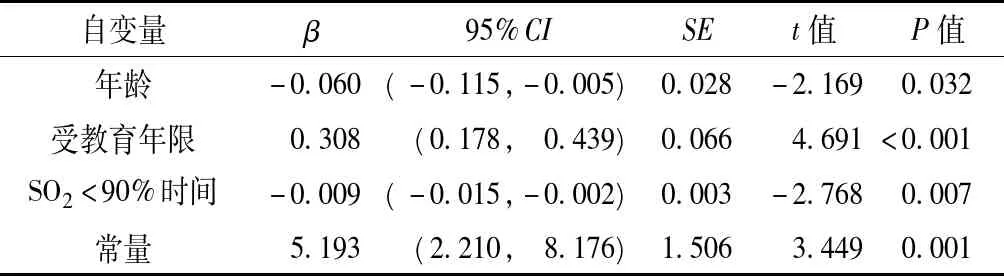
表5 OSAHS患者EBPM得分影响因素的多元线性逐步回归分析Table 5 Multiple linear stepwise regression analysis of influence factors of EBPM score of OSAHS patients
3 讨论
近年来,对OSAHS患者记忆功能的研究已经全面、深入展开,经证实OSAHS对认知功能的各个方面均可产生不良影响[11],且随着年龄的增大,这种影响越来越明显[12]。因此,及早发现并治疗由OSAHS引起的记忆功能障碍越来越受到相关领域的重视。PM是指对将来计划或意图的记忆,如实际生活中经常听到患者抱怨:“自己总是忘记准备要干什么”。临床实践发现部分OSAHS患者合并MS,且两者间关系密切,可互相影响,互为因果[2]。一项动物实验表明,MS对认知功能存在一定损害[13];临床研究结果显示,MS与轻度认知功能障碍(MCI)甚至阿尔茨海默病有关,早期评估MS患者有无MCI并及早治疗,可以延缓患者病情进展[14]。因此本研究根据EINSTEIN等[9]创立的经典双重任务范式,采用程怀东等[10]制定的改良中文版PM实验室法评估患者的PM功能,着重探讨MS对OSAHS患者PM的影响。
研究结果显示,与无MS组患者相比,合并MS组患者的EBPM得分更低,表明合并MS的OSAHS患者存在更为严重的PM障碍。而这种更为严重的损害是因为合并了MS,还是因为两组间的AHI水平存在差异?双因素方差分析结果显示,AHI对EBPM得分的影响有统计学意义,而合并MS对EBPM得分的影响无统计学意义。可见,这种差异主要是由更严重的AHI水平导致的,与最初的临床假设不同。进一步对患者EBPM得分的可能影响因素进行多元线性逐步回归分析,发现年龄、受教育年限、SO2<90%时间是OSAHS患者EBPM得分的影响因素。
低氧是公认的损害记忆功能的因素之一,大脑中参与记忆功能的重要部位(如皮质和海马)对缺血和低氧极其敏感[15],长期低氧状态可以导致海马萎缩,进而影响记忆功能[16]。而PSG监测结果显示,合并MS组患者有着更严重的夜间低氧水平及低氧时间。临床实践发现合并MS的OSAHS患者存在着更为严重的中心性肥胖,本研究结果亦显示合并MS组患者的BMI高于无MS组,腰围大于无MS组。中心性肥胖可以造成口咽部阻塞,因此此类患者的夜间通气受阻情况可能更严重,MS可能会通过该途径加重OSAHS患者的夜间低氧状况,进而影响患者PM功能。
综上所述,推测合并MS并非OSAHS患者出现PM损害的独立危险因素,但其也可能会通过加重OSAHS患者夜间低氧状态而影响其PM功能。另外,本研究为回顾性研究,存在一定的局限性,如未设置健康对照组、样本量不足且未做分层分析等,故研究结果尚有待进一步研究的证实。
作者贡献:付晔进行试验设计与实施,撰写论文、成文并对文章负责;敬攀、王晓笳进行试验实施、评估、资料收集;何金彩进行质量控制与审校。
本文无利益冲突。
[1]NIETO F J,YOUNG T B,LIND B K,et al.Association of sleep disordered breathing,sleep apnea,and hypertension in a large community-based study[J].JAMA,2000,283(14):1829-1836.
[2]COUGHLIN S R,MAWDSLEY L,MUGARZA J A,et al.Obstructive sleep apnoea is independently associated with an increased prevalence of metabolic syndrome[J].Eur Heart J,2004,25(9):735-741.
[4]赵良平,王学斌,王莉,等.心脏内科住院患者阻塞性睡眠呼吸暂停低通气综合征的患病风险及预后的关系[J].中国全科医学,2015,18(32):3918-3921. ZHAO L P,WANG X B,WANG L,et al.Relationship between high risk for obstructive sleep apnea hypopnea syndrome and prognosis of patients with cardiovascular diseases[J].Chinese General Practice,2015,18(32):3918-3921.
[5]RAFFAITIN C,FEART C,LE G M,et al.Metabolic syndrome and cognitive decline in French elders[J].Neurology,2011,76(6):518-525.
[6]张明园.精神科评定量表手册[M].2版.长沙:湖南科学技术出版社,2003:184-188.
[7]中华医学会呼吸病学分会睡眠呼吸疾病学组.阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)[J].中华结核和呼吸杂志,2012,35(1):9-12.
[8]张丽华,黄振文,汤建民.2种代谢综合征诊断标准的比较分析[J].中华高血压杂志,2008,16(8):745-748.
[9]EINSTEIN G O,MCDANIEL M A,RICHARDSON S L,et al.Aging and prospective memory:examining the influences of self-initiated retrieval processes[J].Journal of Experimental Psychology Learning Memory & Cognition,1995,21(4):996-1007.
[10]程怀东,汪凯,牛朝诗,等.前额叶损伤患者基于事件和基于时间的前瞻性记忆损害[J].中华神经科杂志,2006,39(12):818-821. CHENG H D,WANG K,NIU C S,et al.Event-and time-based prospective memory impairment in patient with lesion in prefrontal cortex[J].Chinese Journal of Neurology,2006,39(12):818-821.
[11]STRANKS E K,CROWE S F.The cognitive effects of obstructive sleep apnea:an updated meta-analysis[J].Arch Clin Neuropsychol,2016,31(2):186-193.
[12]DJONLAGIC I,GUO M,MATTEIS P,et al.Untreated sleep-disordered breathing:links to aging-realate insleep-dependent memory consolidation[J].PLoS One,2014,9(1):e85918.DOI:10.1371/journal.pone.0085918.
[13]JOHNSON L A,ZULOAGA K L,KUGELMAN T L,et al.Ameliorationof metabolic syndrome-associated cognitive impairments in mice via a reduction in dietary fat content or infusion of non-diabetic plasma[J].EBioMedicine,2015,12(3):26-42.
[14]NG T P,FENG L,NYUNT M S,et al.Metabolic syndrome and the risk of mild cognitive impairment and progression to dementia:follow-up of the singapore longitude-nal ageing study cohort[J].JAMA Neurology,2016,73(4):456-463.
[15]HUO X L,MIN J J,PAN C Y,et al.Efficacy of lovastatin on learning and memory deficits caused by chronic intermitten thypoxia-hypercapnia:throuth regulation of NR2B-containing NMDA receptor-ERK pathway[J].PLoS One,2014,9(4):e94278.DOI:10.1371/journal.pone.0094278.
[16]WANG Q Y, JIANG F, CHEN S M, et al.Memory and behavior-related problems of patients with neurocognitive disorders and the attitudes of their caregivers[J].Fam Med Community Health,2013,1(4):23-30.
(本文编辑:王凤微)
Influence of Metabolic Syndrome on Prospective Memory in Patients with Obstructive Sleep Apnea-hypopnea Syndrome
FUYe,JINGPan,HEJin-cai,WANGXiao-jia.
IntensiveCareUnit,People′sHospitalofYinzhou,Ningbo315000,China
WANGXiao-jia,SleepMedinceCenter,NingboKangningHospital,Ningbo315201,China;E-mail:xiaojiawang@hotmail.com
Objective To explore influence of metabolic syndrome(MS)on prospective memory(PM) in patients with obstructive sleep apnea-hypopnea syndrome(OSAHS).Methods 116 OSAHS patients who received treatment in the First Affiliated Hospital of Wenzhou Medical University and Sleep-Related Breathing Disorder Specialist of Ningbo Kangning Hospital from December 2011 to December 2013 were selected.They were divided into MS group(n=44) and non-MS group(n=72) according to whether combined with MS.Patients in both groups were monitored by polysomnography(PSG),and overall cognitive and PM functions were assessed by using mini mental state examination(MMSE) and PM testing.Results There was no significant difference in gender,average age and education duration between patients in two groups(P>0.05).BMI of patients in MS group was significantly higher than that in non-MS group,and abdominal circumference was significantly larger than that in non-MS group(P<0.05).The apnea hyponea index(AHI) and time of oxygen saturation(SO2) <90% in MS group were higher than those in the non-MS group,and the lowest SO2was lower than that in the non-MS group.There was significant difference(P<0.05).There was no significant difference in scores of MMSE and time-based prospective memory(TBPM) between patients in two groups(P>0.05).Event-based prospective memory(EBPM) scores of combined with MS group were significantly lower than those in non-MS group(P<0.05).With or without MS,AHI had significant effects on EBPM(P<0.05),but MS had no significant effects on EBPM(P>0.05),the two had no interactive effects(P>0.05).Multivariate linear stepwise regression analysis showed that age,education duration and time of SO2<90% were the influencing factors of EBPM scores of OSAHS patients(P<0.05).Conclusion Combined with MS is not the independent risk factor of OSAHS patients developing PM damage,but it may affect PM function of patients with OSAHS by increasing nighttime hypoxia state.
Sleep apnea,obstructive;Metabolic syndrome X;Prospective memory
“十一五”国家科技支撑计划(2009BAI77B06);宁波市社会发展科技攻关项目(2014C50055)
315000 浙江省宁波市鄞州人民医院重症医学科(付晔);宁波市康宁医院睡眠中心(敬攀,王晓笳);温州医科大学附属第一医院神经内科(何金彩)
王晓笳,315201 浙江省宁波市康宁医院睡眠中心;E-mail:xiaojiawang@hotmail.com
R 563.8 R 589
A
10.3969/j.issn.1007-9572.2016.31.010
2016-05-11;
2016-09-26)

