脑微出血对髋关节置换术后患者认知功能障碍的影响
陈捷 尤丽玲 徐邵樱
脑微出血对髋关节置换术后患者认知功能障碍的影响
陈捷 尤丽玲 徐邵樱
目的 探讨脑微出血与髋关节置换术后患者认知功能障碍的相关性。方法 选取择期行单侧髋关节置换术术前MRI检查提示有脑微出血分为脑微出血(脑微出血组)和无脑微出血的患者(对照组)各60例,比较两组患者的临床资料,应用蒙特利尔认知评价量表(MoCA)进行认知评价,行常规序列MRI以及磁敏感加权成像(SWI)检测是否有新发脑微出血。术后3个月有新发脑微出血者再与无新发脑微出血者的临床资料再作比较。采用logistics回归分析术后发生认知功能障碍的危险因素。结果 脑微出血组术后7d、3个月MoCA总分[(22.98±3.43)、(22.12±3.15)分]低于对照组[(24.58±2.20)、(23.62±2.37)分],差异均有统计学意义(均P<0.01)。新发脑微出血组患者有糖尿病病史患者占比(64.4%)、糖化血红蛋白(HbA1c)[(7.26±1.64)%]多于或高于无新发脑微出血组[26.7%、(6.44±1.41)%],术后3个月MoCA总分[(21.18±2.24)分]低于无新发脑微出血组[(23.88±2.74)分],差异均有统计学意义(P<0.05或0.01)。既往有脑微出血和糖尿病病史、术前脑微出血病灶数均为发生术后认知功能障碍的危险因素(OR=45.694、63.877、3.762,P<0.05或0.01),术前脑微出血预测认知功能障碍阈值的ROC曲线提示最佳脑微出血病灶数阈值为5.5,灵敏度55.1%,特异度77.4%,Youden指数=0.325。结论 脑微出血为发生术后认知功能障碍的危险因素之一,脑微出血病灶数及糖尿病病史均与术后认知功能障碍密切相关。
蒙特利尔认知评价量表 磁敏感加权成像 脑微出血
术后认知功能障碍是手术后常见的中枢神经系统并发症,常为急性起病,表现为人格改变、意识水平下降、行为躁狂等症状,如处理不及时可能发展为永久性的认知功能障碍,甚至导致死亡。有研究显示,髋关节置换术后患者认知功能障碍的发生率达60%左右[1]。术后认知功能障碍的发病因素及发病机制非常复杂,涉及中枢神经系统、内分泌系统、免疫系统等,其确切机制至今仍不十分清楚。有研究显示脑微出血是一种预测脑内潜在出血风险及认知功能障碍的因素之一[2],且可能是血管和退行性疾病间联系的重要环节。随着MRI应用的不断发展,磁敏感加权成像(SWI)技术已广泛应用于脑外伤、脑血管病及中枢神经变性等领域,而对脑微出血的检测作用尤为突出。本文通过对择期行髋关节置换术患者进行认知功能评价以及脑微出血检测,探讨脑微出血与髋关节置换术后认知功能障碍的相关性,现将结果报道如下。
1 对象和方法
1.1 对象 选取本院2011年1月至2014年12月ASAⅡ~Ⅲ级的择期拟行单侧髋关节置换手术的患者共120例,术前SWI提示有脑微出血(脑微出血组)及无脑微出血(对照组)的患者各60例,脑微出血组男32例,女28例,年龄62~86(70.38±12.09)岁;对照组60例,男30例,女30例,年龄61~83(71.70±11.26)岁。纳入标准:(1)患者均无认知功能障碍史;(2)均无MRI检查禁忌证,并自愿配合完成SWI检查者。排除标准:(1)伴有意识障碍、失语、严重视力或听力障碍,不能完成量表检查;(2)伴有可影响认知功能的疾病或患有代谢、内分泌及感染等因素引起的痴呆,伴有抑郁症、谵妄状态等精神障碍;(3)MR血管造影、经颅多普勒及颈部血管彩超发现严重颅内外血管动脉粥样硬化;(4)长期服用抗精神病药物,精神分裂症,严重心、肝、肾功能障碍。(5)服用影响叶酸、维生素B12代谢的药物。本研究获得本院伦理委员会批准,两组患者均充分了解研究方案并签署知情同意书,能够提供完整病史及实验室检查资料。两组患者均于术前行双下肢静脉彩超检查以排除深静脉血栓,术前使用低分子肝素钙5 000IU 3~5d,禁食12h,禁饮8h。术前签订麻醉知情同意书,采用静脉诱导,先后予咪唑安定、芬太尼,维库溴铵静脉注射,诱导气管插管,接Drag麻醉机行纯氧机械间歇正压通气,维持呼吸末CO2压力4~5kPa。吸入七氟烷维持全身麻醉,术中低血压使用麻黄素处理,心动过缓使用阿托品处理。手术入路均采用后路法,术后常规使用利伐沙班片10mg/d抗凝共5周预防下肢静脉血栓,5周后常规服用阿司匹林肠溶片100mg/d抗血小板聚集。
1.2 研究方法
1.2.1 比较两组患者一般资料 收集两组患者一般资料,包括受教育年限、高血压病史、糖尿病病史、吸烟史、饮酒史以及LDL-C、糖化血红蛋白(HbA1c)。
1.2.2 脑微出血检测 应用德国西门子公司1.5T磁共振仪,对所有研究对象行常规自旋回波序列T1加权成像、T2加权成像、液体衰减反转恢复序列、DWI和SWI检查。SWI参数为:偏转角:20°;重复时间:49ms;回波时间:40ms;层厚:2mm;视野:230mm×230mm;矩阵:256× 256;层间距:0.4mm。脑微出血在SWI以及相位图、幅度图和最大密度投影(MIP)图像中主要表现为脑实质内边界清晰的小圆形低信号影,直径2~5mm,且在多个层面上不连续,并且在MIP上与静脉血管走行不一致,相应部位T1加权成像、T2加权成像和液体衰减反转恢复序列均不能显示病灶。所得图像均由2位影像科副主任医师参照《脑微出血观察者量表》进行阅片[3],经协商一致后,记录脑微出血的数量和分布情况。
1.2.3 认知功能评价 使用蒙特利尔认知评价量表(MoCA)评价两组患者的认知功能,包括视空间执行能力、命名、注意力、语言、抽象能力、记忆力、定向力,共计30分,受检者均在10min内完成。由经过统一培训且对患者影像学资料不知情的2位神经内科医师分别在术前及术后7d、3个月对两组患者的认知功能进行评估。对于受教育年限少于12年的受试者,在测试结果上加1分,以校正文化程度的偏倚。评分标准参照MoCA使用与评分指导手册,评分越高认知功能越好,MoCA评分≥26分为正常;<26分则说明患者有认知功能障碍。
1.2.4 随访 所有患者术后3个月随访并复查头颅MRI,对比分析有无新发脑微出血灶,如有新发脑微出血灶,记录新发脑微出血病灶的数量和分布情况。比较新发脑微出血组及无新发脑微出血组患者的临床资料。
1.3 统计学处理 采用SPSS17.0统计软件,计量资料以表示,组间比较采用t检验;计数资科组间比较采用χ2捡验。多因素相关性评估采用二分类logistic回归分析方法。采用ROC曲线评价脑微出血病灶数对术后认知功能障碍的预测价值,真阳性率与假阳性率之差为Youden指数,取最大Youden指数的脑微出血病灶数为最佳阈值。
2 结果
2.1 两组临床资料的比较 见表1。
由表1可见,术后新发脑微出血患者共45例。脑微出血组患者有糖尿病病史者占比及HbA1c水平大于或高于对照组,差异有统计学意义(P<0.05);脑微出血组术后7d及3个月的MoCA总分低于对照组,两组比较差异有统计学意义(P<0.01),脑微出血组术后3个月出现新发脑微出血病灶较对照组多,差异有统计学意义(P<0.01)。
2.2 有无新发脑微出血两组临床资料比较 上述两组患者合计术后3个月新发脑微出血组45例,无新发脑微出血75例,有无新发脑微出血两组临床资料比较见表2。

表1 两组临床资料的比较

表2 有无新发脑微出血两组临床资料比较
由表2可见,新发脑微出血组患者有糖尿病病史者占比及HbA1c水平大于或高于无新发脑微出血组,两组比较差异有统计学意义(P<0.01)。新发脑微出血组术后3个月的MoCA总分低于无新发脑微出血组,两组比较差异有统计学意义(P<0.01),新发脑微出血组术前及术后3个月微出血病灶较无新发脑微出血组多,两组比较差异有统计学意义(均P<0.01)。新发脑微出血组术后3个月较术前病灶数增多,前后比较差异有统计学意义(P<0.05)。
2.3 典型的脑微出血病灶增多患者的MRI表现 见图1-4。
2.4 认知功能障碍相关因素的logistic回归分析结果以术后是否发生认知功能障碍为因变量,以年龄、性别、教育年限、高血压病史、糖尿病病史、吸烟饮酒史、LDLC、HbA1c、手术时间、术中出血量、术前MoCA评分、术前脑微出血病灶数为自变量进行多因素logistic回归分析,结果见表3。

图1 脑微出血组1例无糖尿病病史的患者的术前MRI所见[a:SWI,b:T2加权像,c:液体衰减反转恢复序列(FLAIR),d:T1加权像]
由表3可见,既往脑微出血病史、糖尿病病史及术前脑微出血病灶数均为危险因素(P<0.05或0.01)。

图2 脑微出血组1例无糖尿病病史的患者术后3月复查MRI所见[a:SWI,b:T2加权像,c:液体衰减反转恢复序列(FLAIR),d:T1加权像]

图3 脑微出血组1例有糖尿病病史的患者术前MRI所见[a:SWI,b:T2加权像,c:液体衰减反转恢复序列(FLAIR),d:T1加权像]
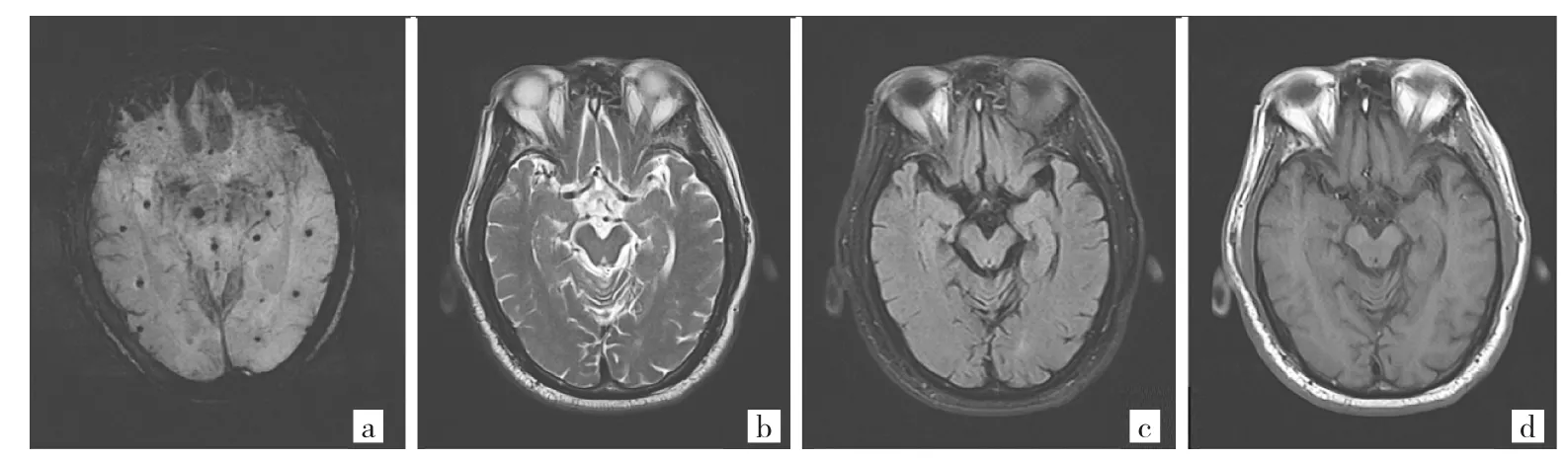
图4 脑微出血组1例有糖尿病病史的患者术后3个月复查MRI所见[a:SWI,b:T2加权像,c:液体衰减反转恢复序列(FLAIR),d:T1加权像]
2.5 术前脑微出血病灶数预测术后认知功能障碍阈值 由表3得出术前脑微出血病灶数为术后认知功能障碍的危险因素之一,根据术后3个月MoCA结果,以MoCA总分>26为阴性,MoCA总分<26为阳性,作ROC曲线分析见图5。
由图5可见,预测认知功能障碍最佳脑微出血病灶数阈值为5.5,灵敏度55.1%,特异度77.4%,Youden指数=0.325。
3 讨论
髋关节置换术可有效缓解股骨颈骨折、股骨头坏死,但该术式发生术后认知功能障碍的概率较高,因此加强对术后认知功能障碍的认识以及发生后的早期诊断、治疗至关重要。

图5 术前脑微出血病灶数预测术后认知功能障碍阈值的ROC曲线
随着MRI技术的普及,越来越多的中枢神经系统疾病可以通过MRI早期诊断,如有meta分析表明偏头痛与头颅MRI脑白质异常信号或高信号影存在一定的相关性[4]。近年来SWI技术在临床上的广泛应用,脑微出血的检出率明显提高,对脑微出血逐渐有了新的认识。Seo等[5]的研究显示,脑微出血数量是多个认知域损害和痴呆严重程度的独立预测因素。Goos等[6]对合并≥8个脑微出血病灶的阿尔茨海默病患者进行的研究显示,在阿尔茨海默病病程相似的情况下,合并脑微出血者简易精神状态(MMSE)量表评分显著低于未合并脑微出血者;脑微出血组在视觉相关测试、数字广度和动物命名测验中的表现也更差。本研究结果显示:脑微出血组术后7d及第3个月的MoCA总分较对照组低,提示脑微出血是认知功能障碍的危险因素。新发脑微出血组糖尿病及HbA1c水平比无新发脑微出血组高,提示糖尿病病史及HbA1c水平升高与脑微出血的发生密切相关。logistic回归分析提示脑微出血病史、糖尿病病史、术前脑微出血病灶数均为危险因素。
黄庆松等[7]研究显示,脑微出血程度与MoCA评分降低密切相关。脑微出血患者视空间执行功能和注意力等认知域显著受损,不同部位脑微出血可导致相关认知域损害[8-13]。本研究显示,术后影响认知功能障碍的危险因素有既往脑微出血病史及术前脑微出血数,故术前筛查头颅MRI及SWI对预防术后认知功能损伤有十分重要的意义。推测可能机制如下:(1)脑微出血患者提示其深穿支动脉及颅内微动脉有不同程度的损伤,且脑微出血患者伴有糖尿病比例较高,糖尿病科引起血管平滑肌细胞被纤维-玻璃样组织替代,导致血管脆化。(2)在手术应激状态、术后高凝及低灌注状态下,更容易导致脆化的颅内微血管局部缺血坏死,导致缺血-坏死-血管脆化-微出血的恶性演化,继而加重血管相应区域的脑组织损伤。通过ROC曲线预测术后认知功能障碍最佳脑微出血病灶数阈值为5.5个,提示当脑微出血病灶数>5个,灵敏度55.1%,特异度77.4%,发生术后认知功能障碍的发生概率可能会提高。
本研究不足之处:(1)本研究样本量仍偏小,结果仍有待扩大样本量来证实。(2)由于受技术及伦理原因,实验未能证实脑微出血病灶及其周边病理改变与认知功能障碍的直接关系以及其发生机制。(3)本研究中人群的其他生活习惯及环境因素控制欠佳。(4)仍需要进行更大样本量的前瞻性研究或相匹配的病例对照研究,按脑微出血不同功能部位分组,并延长随访时间,分析不同部位、不同类型对患者认知功能的影响。
[1] 王彬,张其亮,李军,等.老年患者髋关节置换术后谵妄和认知功能障碍的危险因素[J].临床麻醉学杂志,2013,29(8):785-788.
[2] Yamada S,Saiki M,Satow T,et al.Periventricular and deep white matter leukoaraiosis have a closer association with cerebral microbleeds than age[J].Eur J Neurol,2012,19(1):98-104.
[3] Cordonnier C,Potter G M,Jackson C A,et al.improving interrater agreement about brain microbleeds:development of the Brain Observer MicroBleed Scale(BOMBS).Stroke[J].2009,40(1):94-99.
[4] 李晟,刘伟,肖建新,等.偏头痛与MRI脑白质异常信号关系的Meta分析[J].中华神经医学杂志,2014,1(9):934-938.
[5] Seo S W,Hwa Lee B,Kim E J,et al.Clinical significance of microbleeds in subcorticalvascular dementia[J].Stroke,2007,38(6): 1949-1951.
[6] Goos J D,Kester M I,Barkhof F,et al.Patients with Alzheimer disease with multiple microbleeds:relation with cerebrospinal fluid biomarkers and cognition[J].Stroke,2009,40(11):3455-3460.
[7] 黄庆松,朱武生,陈茂刚,等.小血管闭塞性卒中患者认知功能与脑微出血的相关性——前瞻性病例系列研究[J].国际脑血管病杂志,2011, 19(11):801-805.
[8] Fisher M,French S,JiP,et al.Cerebralmicrobleeds in the elderly: a pathologicalanalysis[J].Stroke,2010,41(12):2782-2785.
[9] Yang Q,Yang Y,LiC,et al.Quantitative assessment and correlation analysis of cerebral microbleed distribution and leukoaraiosis in stroke outpatients[J].NeurolRes,2015,37(5):403-409.
[10] Yamashiro K,Tanaka R,Okuma Y,et al.Cerebral microbleeds are associated with worse cognitive function in the nondemented elderly with small vessel disease[J].Cerebrovasc Dis Extra, 2014,4(3):212-220.
[11] Zhang J B,Liu L F,Li Z G,et al.Associations between biomarkers of renal function with cerebralmicrobleeds in hypertensive patients[J].Am J Hypertens,2015,28(6):739-745.
[12] Dannenberg S,Scheitz J F,Rozanski M,et al.Number of cerebral microbleeds and risk of intracerebral hemorrhage after intravenous thrombolysis[J].Stroke,2014,45(10):2900-2905.
[13] Cullen K M,Kcsi Z,Stone J.Pericapillary haem-rich deposits: evidence for microhaemorrhages in aging human cerebral cortex[J].J Cereb Blood Flow Metab,2005,25(12):1656-1667.
Correlation between postoperative cognitive dysfunction and cerebral microbleeds in patients with hip arthroplasty
CHEN Jie,YOU Liling,XU Shaoying.Department of Neurology Taizhou First People's Hospital,Taizhou 318020,China
【 Abstract】 Objective To investigate the correlation between postoperative cognitive dysfunction(POCD)and cerebral microbleed(CMB)in patients with hip arthroplasty. Methods One hundred and twenty patients undergoing hip arthroplasty in our hospital were recruited,including 60 cases with CMB after surgery and 60 patients without CMB(control group).The Montreal Cognitive Assessment(MoCA)was used to evaluate the cognitive status;conventional MRI sequences and susceptibilityweighted imaging(SWI)were used to detect CMBs. Results Compare with the control group,MoCA scores in CMB group 7 days and 3 months after operation were significantly decreased.The proportion of patients with diabetes history and glycosylated hemoglobin levels in CMB group was higher than those in control group.The MoCA scores in CMB group significantly lower than those in control group 3 months after surgery.Logistic regression analysis showed that previous CMB history(OR=45.694,P<0.05),diabetes history (OR=63.877,P<0.01),preoperative CMB number(OR=3.762,P<0.05)were the risk factors for postoperative cognitive dysfunction.ROC curve showed that with CMB 5.5 as cut-off value,the sensitivity,speciality and Youden's index for predicting cognitive dysfunction were 55.1%,77.4%and 0.325. Conclusion CMB is a risk factor for the occurrence of postoperative cognitive dysfunction.The numbers of CMBs and history of diabetes are closely associated with postoperative cognitive dysfunction.
MontrealCognitive AssessmentSusceptibility-weighted imaging Cerebralmicrobleeds
2015-06-05)
(本文编辑:杨丽)
318020 台州市第一人民医院神经内科
尤丽玲,E-mail:cjwzmc@163.com

