NLR、hs-CRP、MPV与肥胖、非肥胖型PCOS的关系
楼向明 刘文华 汤珊珊 张治芬
NLR、hs-CRP、MPV与肥胖、非肥胖型PCOS的关系
楼向明 刘文华 汤珊珊 张治芬
目的 探究中性粒细胞/淋巴细胞比值(NLR)、超敏C反应蛋白(hs-CRP)、血小板平均体积(MPV)与肥胖、非肥胖型多囊卵巢综合征(PCOS)的关系。方法 对112例PCOS患者(肥胖型68例,非肥胖型44例)和年龄、BMI配对的90例健康体检女性(健康对照组肥胖型47例,非肥胖型43例),检测并比较两组及亚组之间MPV、NLR、hs-CRP、生殖内分泌激素及代谢指标。结果 PCOS组血清空腹血糖水平(FPG)、空腹胰岛素(FINS)、稳态胰岛素评价指数(HOMA-IR)、NLR、hs-CRP、MPV水平均明显高于健康对照组(均P<0.05)。肥胖型PCOS组NLR、hs-CRP、MPV高于肥胖型健康对照组(均P<0.05)。肥胖型PCOS组NLR、hs-CRP、MPV均高于非肥胖型PCOS组(均P<0.05)。NLR、hs-CRP、MPV的AUC及95%CI分别为0.819(0.763~0.903)、0.982(0.959~1.000)、0.906(0.848~965)。结论 肥胖型PCOS患者血清NLR、hs-CRP、MPV水平明显升高,这些指标的变化对肥胖型PCOS代谢异常有较强的诊断价值。
多囊卵巢综合征 中性粒细胞/淋巴细胞比值 血小板平均体积 超敏C反应蛋白
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是青春期及育龄期妇女最常见的妇科内分泌疾病,其发病率占绝经前妇女的5%~10%[1]。PCOS以多毛、雄激素过多、月经紊乱和不孕为主要临床特点,还包括肥胖、糖耐量异常、胰岛素抵抗、内皮功能紊乱、炎症反应等临床特征。慢性低度炎症状态在胰岛素抵抗、2型糖尿病和动脉粥样硬化的发生、发展中起着关键作用,可能是导致PCOS合并胰岛素抵抗、动脉粥样硬化的主要原因[2]。有研究表明,血清超敏C反应蛋白(high-sensitive C-reactive protein,hs-CRP)是一种反映PCOS患者亚临床炎症反应的指标。血白细胞计数增加被认为是炎症反应、动脉粥样硬化发生、发展的独立指标以及预后因素[3-4]。近年来发现,中性粒细胞/淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)与多种炎症性疾病的发生、发展有关,如PCOS、糖尿病、溃疡性结肠炎、高血压等,且NLR与hs-CRP水平呈正相关。NLR是一种经济、有效的炎症反应指标,而血小板平均体积(mean platelet volume,MPV)也可作为炎症反应的指标[5-7],体积较大的血小板更活跃,更能刺激炎症细胞因子的释放。笔者检测了PCOS患者的NLR、hs-CRP和MPV水平,探讨该3项指标与肥胖、非肥胖型PCOS的关系。
1 对象和方法
1.1 对象 选择2014年12月至2015年12月杭州市妇产科医院妇科内分泌中心就诊的PCOS患者112例(PCOS组)及健康体检女性(健康对照组)90例,PCOS组平均年龄(26.06±4.84)岁,BMI(26.48±3.44)kg/m2;健康对照组平均年龄(26.54±4.48)岁,BMI(25.74±3.45)kg/ m2。PCOS诊断采用鹿特丹标准[1]:以下3项中存在2项,即:(1)稀发排卵或无排卵;(2)高雄激素血症或高雄激素的临床表现(如多毛、痤疮等);(3)超声检查在月经周期或黄体酮撤退后出血的3~5d进行,显示双侧卵巢多囊样改变,和(或)卵巢体积增大。此外,诊断时还需除外高雄激素血症的其它原因(如高泌乳素血症和甲状腺疾病、先天性肾上腺皮质增生、库欣综合征、雄激素分泌性肿瘤、21-羟化酶缺乏性非典型肾上腺皮质增生、外源性雄激素应用等)。排除标准:饮酒、吸烟、最近6个月服用影响胰岛素抵抗及炎症反应的药物(如雌激素、口服避孕药、糖皮质激素、免疫抑制剂、降糖药、降压药、降脂药)及其他炎症性疾病,如克罗恩病、溃疡性结肠炎、类风湿性关节炎、系统性红斑狼疮、高血压、良性或恶性血液系统疾病等。PCOS组与健康对照组的年龄、BMI比较差异均无统计学意义(均P>0.05)。
1.2 方法 以BMI 25kg/m2为界,将两组再分为肥胖型PCOS组68例、肥胖型健康对照组47例(BMI≥ 25kg/m2),非肥胖型PCOS组44例、非肥胖型健康对照组43例(BMI<25kg/m2)。采集受试者基本信息包括年龄、初潮年龄、身高、体重、BMI。血样采集:晨起抽空腹肘正中静脉血2ml,置入促凝管中1h后低温高速离心(3 500r/min)10min,取血清于1.5ml无酶EP管中,-80℃冰箱保存待测。血细胞分析采用全自动血液分析仪检测(美国贝克曼库尔特公司)。血清卵泡刺激素(FSH)、黄体生成素(LH)、雌二醇(E2)、孕激素(P)、总睾酮(TT)、硫酸脱氢表雄酮(DHEA-S)、促甲状腺激素(TSH)、空腹胰岛素(FINS)、空腹血糖水平(FPG)、hs-CRP水平采用放射免疫法测定(美国R&D公司)。稳态胰岛素评价指数(HOMA-IR)=FPG(mmol/L)×FINS(mIU/L)/22.5。
1.3 统计学处理 应用SPSS19.0统计软件,计量资料以表示,两组间比较采用t检验。使用ROC曲线分析肥胖型、非肥胖型PCOS组间FPG、FINS、HOMA-IR、NLR、hs-CRP、MPV的差异。
2 结果
2.1PCOS组与健康对照组血清检测指标的比较 PCOS组血清FPG、FINS、HOMA-IR、NLR、hs-CRP、MPV水平均明显高于对照组(均P<0.05),详见表1。此外,PCOS组患者TT(2.04±1.02)ng/ml,DHEA-S(8.53±4.12)nmol/L,FSH(5.78±1.81)IU/L,LH(11.30±7.53)mIU/ml,E2(50.36±26.33)pg/ml,P(0.65±0.25)ng/ml,TSH(1.81±0.71)mIU/ml。

表1 PCOS组与健康对照组血清检测指标的比较
2.2 肥胖、非肥胖型PCOS组与肥胖、非肥胖型健康对照组血清检测指标的比较 肥胖型PCOS组与肥胖型健康对照组的FPG、FINS、HOMA-IR比较差异均无统计学意义(均P>0.05);肥胖型PCOS组NLR、hs-CRP、MPV明显高于肥胖型健康对照组(均P<0.05)。非肥胖型PCOS组与非肥胖型健康对照组的NLR、hs-CRP、MPV比较差异均无统计学意义(均P>0.05);非肥胖型PCOS组FPG、FINS、HOMA-IR明显高于非肥胖健康对照组(均P<0.05),详见表2、3。

表2 肥胖型PCOS组与肥胖型健康对照组血清检测指标的比较
2.3 肥胖型、非肥胖型PCOS组血清检测指标的比较 肥胖型、非肥胖型PCOS组两组间FPG、FINS、 HOMA-IR差异均无统计学意义(均P>0.05),肥胖型PCOS组NLR、hs-CRP、MPV明显高于非肥胖PCOS组(均P<0.05),详见表4。ROC曲线分析发现,NLR、hs-CRP、MPV的AUC>0.8,且均有统计学差异(均P<0.01),95%CI分别为0.763~0.903、0.959~1.000、0.848~0.965,详见图1、表5。

表3 非肥胖型PCOS组与非肥胖型健康对照组血清检测指标的比较

表4 肥胖型、非肥胖型PCOS组血清检测指标的比较

图1 FPG、FINS、HOMA-IR、NLR、hs-CRP、MPV的ROC曲线
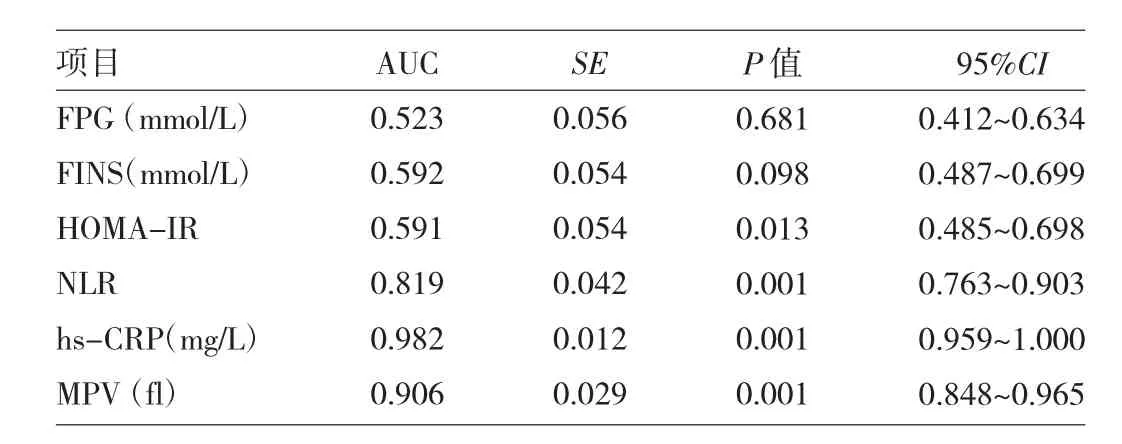
表5 FPG、FINS、HOMA-IR、NLR、hs-CRP、MPV的AUC及95%CI
3 讨论
有研究表明,PCOS患者炎症指标如血清hs-CRP水平等升高,但血清hsCRP水平升高是否与PCOS本身或是PCOS伴肥胖相关及其潜在机制有待于进一步阐明[4,8]。PCOS是一种慢性炎症性疾病[2],肥胖加重hs-CRP升高,本研究分析表明肥胖型PCOS组血清hs-CRP水平明显高于肥胖型健康对照组,表明肥胖是导致血清hs-CRP升高的重要因素,与Kahal等[3]研究结果一致。
多项研究发现PCOS患者MPV水平均显著高于对照组[9]。另一项研究发现PCOS患者MPV水平升高,而且应用炔雌醇/醋酸环丙孕酮加二甲双胍治疗后,PCOS患者MPV水平明显降低[10],笔者推测抗炎症治疗对PCOS患者具有改善代谢、保护心血管的作用。本研究发现肥胖型PCOS组MPV水平明显高于肥胖型健康对照组,而非肥胖型PCOS组与非肥胖型健康对照组比较未发现相似结果,与Kebapcilar等[11]研究结果一致。然而Yilmaz等[5]研究发现非肥胖型PCOS组MPV高于非肥胖型健康对照组,肥胖PCOS组与对照组比较未发现相似结果。因此,笔者认为MPV、肥胖与PCOS的相关性有待于进一步研究。
白细胞计数升高是炎症反应与动脉粥样硬化发生、发展的独立危险因子,多项研究表明PCOS患者血白细胞计数升高[12-13]。有研究证实PCOS患者血白细胞计数、NLR、hs-CRP水平均升高,且NLR与HOMA-IR、hs-CRP相关[14]。本研究采用ROC曲线分析FPG、FINS、HOMAIR、NLR、hs-CRP、MPV的关系,结果发现NLR、hs-CRP、MPV对肥胖型PCOS代谢异常有较强的诊断价值。
综上所述,肥胖型PCOS患者血清NLR、hs-CRP、MPV水平显著升高,NLR、hs-CRP、MPV对肥胖型PCOS代谢异常有较强的诊断价值。
[1] Fauser B C,Tarlatzis B C,Rebar R W,et al.Consensus on wom-en's health aspects of polycystic ovary syndrome(PCOS):the Amsterdam ESHRE/ASRM-Sponsored3rdPCOS Consensus Workshop Group.[J].FertilSteril,2012,97(1):28-38.
[2] Ruan X,Dai Y.Study on chronic low-grade inflammation and influentialfactors of polycystic ovary syndrome[J].Med Princ Pract, 2009,18(2):118-122.
[3] Kahal H,Aburima A,Ungvari T,et al.Polycystic ovary syndrome has no independent effect on vascular,inflammatory or thrombotic markers when matched for obesity[J].Clin Endocrinol(Oxf), 2013,79(2):252-258.
[4] Kim J W,Han J E,Kim YS,et al.High sensitivity C-reactive protein and its relationship with impaired glucose regulation in lean patients with polycystic ovary syndrome[J].Gynecol Endocrinol, 2012,28(4):259-263.
[5] Yilmaz M A,Duran C,Basaran M.The mean platelet volume and neutrophil to lymphocyte ratio in obese and lean patients with polycystic ovary syndrome[J].J Endocrinol Invest,2016,39(1): 45-53.
[6] Balta S,Ozturk C,Balta I,et al.The Neutrophil-Lymphocyte Ratio and Inflammation[J].Angiology,2016,67(3):298-299.
[7] Gasparyan A Y,Ayvazyan L,Mikhailidis D P,et al.Mean platelet volume:a link between thrombosis and inflammation?[J].Curr Pharm Des,2011,17(1):47-58.
[8] Shoaei T,Heidari-Beni M,Tehrani H G,et al.Effects of Probiotic Supplementation on Pancreatic beta-cell Function and C-reactive Protein in Women with Polycystic Ovary Syndrome:A Randomized Double-blind Placebo-controlled Clinical Trial[J].Int J Prev Med,2015,6:27.
[9] Gursoy A,Ertugrul D T,Pamuk B,et al.Mean platelet volume in patients with polycystic ovary disease[J].Platelets,2006,17(7): 505-506.
[10] KabilK S,Gozukara I,Aksoy A,et al.How medicaltreatment affects mean platelet volume as a cardiovascular risk marker in polycystic ovary syndrome?[J].Blood CoagulFibrinolysis,2015, 26(8):862-865.
[11] Kebapcilar L,Taner C E,Kebapcilar A G,et al.High mean platelet volume,low-grade systemic coagulation and fibrinolytic activation are associated with androgen and insulin levels in polycystic ovary syndrome[J].Arch Gynecol Obstet,2009,280 (2):187-193.
[12] Xiong Y L,Liang X Y,Yang X,et al.Low-grade chronic inflammation in the peripheralblood and ovaries of women with polycystic ovarian syndrome[J].Eur J Obstet Gynecol Reprod Biol, 2011,159(1):148-150.
[13] Herlihy A C,Kelly R E,Hogan J L,et al.Polycystic ovary syndrome and the peripheral blood white cell count[J].J Obstet Gynaecol,2011,31(3):242-244.
[14] Keskin K R,Okyay A G,HakverdiA U,et al.The effect of obesity on inflammatory markers in patients with PCOS:a BMI-matched case-controlstudy[J].Arch GynecolObstet,2014,290(2):315-319.
Mean platelet volume,high-sensitive CRP,neutrophil to lymphocyte ratio in obese and non-obese patients with polycystic ovary syndrome
LOU Xiangming,LIU Wenhua,ZHANG Zhifen.Department of Obstetrics and Gynecology,Hangzhou Municipal Maternity Hospital,Hangzhou 310006,China
Objective To investigate the mean platelet volume(MPV),high-sensitive C-reactive protein(hs-CRP)and neutrophil to lymphocyte ratio(NLR)in obese and non-obese patients with polycystic ovary syndrome(PCOS). Methods The MPV,NLR and hs-CRP levels were measured in 68 obese and 44 non-obese patients with PCOS,47 obese and 43 non-obese healthy women. Results The MPV,NLR,insulin,glucose levels and HOMA-IR rates in PCOS patients were significantly higher than those in controls(P<0.05).NLR,hs-CRP and MPV levels in obese PCOS patients higher than those in obese controls and those in non-obese PCOS patients(both P<0.05).The area under receiver operating characteristic curve(ROC-AUC)of NLR, hs-CRP and MPV for diagnosis of PCOS in obese patients were 0.819(95%CI:0.763~0.903),0.982(95%CI:0.959~1.000)and 0.906(95%CI:0.848~965). Conclusion Our study demonstrated that NLR,hsCRP and MPVlevels are increased in patients with obese PCOS,indicating their possible diagnostic values.
Polycystic ovary syndrome Neutrophilto lymphocyte ratio Mean platelet volume High-sensitive CRP
2015-10-17)
(本文编辑:严玮雯)
310006 杭州市妇产科医院妇科(楼向明、张治芬);南京医科大学附属杭州医院妇产科(刘文华、汤姗姗)
张治芬,E-mail:zhangzf@zju.edu.cn

