口服超声造影对急性胆汁反流性胃炎的诊断价值
毛建强 董嘉文 曹宪伟 赵康明
口服超声造影对急性胆汁反流性胃炎的诊断价值
毛建强 董嘉文 曹宪伟 赵康明
急性胆汁反流性胃炎是临床上常见的急性腹痛疾病,易与急性胆囊炎、胃肠炎等急腹症混淆,而超声检查具有一定的诊断意义。本文就口服超声造影诊断急性胆汁反流性胃炎的图像特征作一探讨,现报道如下。
1 资料和方法
1.1 一般资料 选择本院2015年1月至2016年4月经内镜和病理诊断为急性胆汁反流性胃炎的27例患者的临床资料,其中男17例,女10例;年龄19~61(42.0± 6.5)岁;主要临床表现有不同程度的急性上腹痛,多伴有恶心、呕吐,中上腹明显压痛,无肌紧张和反跳痛。选择同期本院200例健康体检者为对照,其中男107例,女93例;年龄20~65(41.3±8.0)岁;均无消化道、胆道手术史,并取得其知情同意。两组性别、年龄比较差异均无统计学意义(均P>0.05)。
1.2 方法 禁食8h,“天下”牌速溶胃肠超声助显剂1包(50g,湖州东亚医疗公司)用沸水(500ml)冲泡冷却后口服;取平卧位,将PLIPHS HDI 5000和西门子S2000彩色多普勒超声诊断仪的凸阵探头(频率2~5MHz)置于患者上腹区,按胃的体表投影区(沿贲门、胃底、胃体、胃窦、十二指肠顺序)扫查,实时观察胃蠕动、贲门和幽门的启闭状态、胃壁的回声层次、胃壁厚度、血供和十二指肠胃反流信号显示,并测定15min内十二指肠胃反流次数、反流最长持续时间。反流判定标准:从十二指肠球部经幽门口反流入胃窦的红色信号[1]。
1.3 统计学处理 应用SPSS12.0统计软件。计量资料用?表示,组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验。
2 结果
2.1 胃壁超声表现 急性胆汁反流性胃炎患者的胃窦部胃壁呈弥漫性、对称性增厚,厚0.7~1.4(0.96±0.12)cm。增厚胃壁回声稍增强,胃腔狭窄不明显;管壁层次尚清晰,自内向外表现为“强-弱-强-弱-强”5层结构回声,以第3层高回声增厚为主(图1);黏膜层附有强回声斑点,部分可见黏膜溃疡浅小凹陷;各层之间的回声粗糙,以第3、4层之间明显,但连续、无中断;胃蠕动减弱或胃窦部蠕动消失。彩色多普勒超声表现为增厚胃壁有丰富的血供信号,以第3层中等回声、第4层低回声层内明显;脉冲多普勒探及低阻力动脉血流频谱,阻力指数<0.6。健康体检者胃蠕动正常,胃壁厚0.32~0.56(0.48± 0.08)cm,5层结构层次清晰,彩色多普勒超声显示胃壁血流信号不明显。急性胆汁反流性胃炎患者的胃壁厚度大于健康体检者(P<0.05)。
2.2 幽门和反流超声表现 急性胆汁反流性胃炎患者的幽门瓣增厚、水肿,严重者幽门瓣与胃窦壁呈堤坡状,失去正常的瓣结构和收缩功能,幽门管呈持续性开放状态。实时超声下可见对比剂在幽门管口往返于胃十二指肠。彩色多普勒超声显示全部患者均可探及十二指肠胃反流信号(图2),十二指肠胃反流发生率为100.00%,15min内反流14~25(18.23±2.62)次,反流最长持续时间2.3~6.1(3.38±0.64)s。健康体检者幽门瓣纤细,启闭良好,彩色多普勒超声显示24例探及十二指肠胃反流信号,十二指肠胃反流发生率为12.00%,15min内反流4~ 12(8.53±1.47)次,反流最长持续时间0.4~1.9(1.37± 0.53)s;与急性胆汁反流性胃炎患者比较,差异均有统计学意义(均P<0.05)。

图1 急性胆汁反流性胃炎患者胃壁超声表现[胃窦壁增厚,以第3层高回声增厚为主(箭头所示);STO:胃]
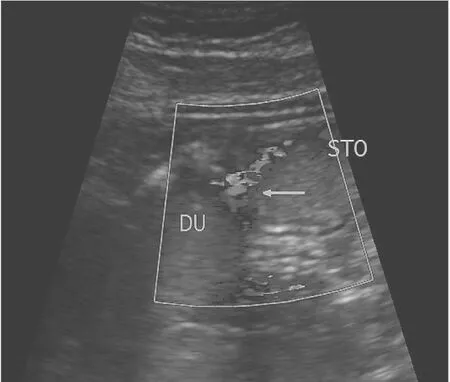
图2 急性胆汁反流性胃炎患者的幽门和反流超声表现(箭头所示为反流信号;STO:胃;DU:十二指肠)
3 讨论
十二指肠胃反流在正常健康人群中普遍存在,生理性反流量一般较小,时间短暂,很快被清除而不引起症状。当大量含胆汁的碱性十二指肠液反流入胃时,可造成急性胃黏膜损害,胃镜表现为胃腔内见大量胆汁黏液,胃窦部黏膜水肿、糜烂,甚至发生溃疡[1-2]。
本研究通过口服助显剂冲泡形成的悬浮液体充盈胃腔后形成类似肝脾实质性脏器样超声显像效果,来动态观察胃壁结构和运动。正常胃充盈后,超声检查能很好地显示胃壁自内向外“强-弱-强-弱-强”5层结构,分别代表黏膜层、黏膜肌层、黏膜下层、固肌层和浆膜层回声[3],层次清晰、连续、光滑,胃壁厚度<0.6cm。急性胆汁反流性胃炎的图像特征主要包括2个方面:(1)胃窦急性炎症水肿表现,即胃窦壁组织弥漫性水肿、增厚,声衰减降低而组织回声稍增强,5层结构层次仍清晰。炎症累及肌层时胃蠕动减弱甚至消失。黏膜层因炎症渗出物可见斑点状强回声附着;黏膜下层组织疏松,含丰富脉管组织,故发生水肿时增厚最明显;胃壁炎症水肿充血而血供检测呈低阻力状态。(2)幽门关闭不全和十二指肠液反流表现,即幽门瓣水肿而失去正常形态和收缩功能,彩色多普勒超声显示全部患者均可探及十二指肠胃反流信号。健康体检者胃壁血供信号多不显示,反流发生率较低、反流次数少、持续时间短,且无胃壁增厚和临床伴随症状发生[4]。此外,急性胆汁反流性胃炎需与浸润型胃癌鉴别诊断[5],后者为胃壁新生物,增厚不规则、不对称,内部回声呈低回声,声衰减明显,各层结构层次消失,胃腔常有不同程度的狭窄;胃蠕动减弱或消失,部分患者胃周围有淋巴结肿大征象;病变增厚胃壁内可见杂乱的血供信号,多呈中高阻力状态;伴或不伴有十二指肠胃反流征象。
综上所述,口服超声造影检查能实时观察胃的结构和功能状态,清晰显示胃壁结构的炎症病理变化、十二指肠胃反流严重程度,可作为一种诊断急性胆汁反流性胃炎的无创检查手段,具有较好的临床应用价值。
[1] 汪惠鹏,王学梅,王云忠.超声测量幽门管内径对诊断十二指肠胃反流的临床意义[J].世界华人消化杂志,2013,21(35):4014-4018.
[2] 魏颖,丁世刚.胆汁反流性胃炎研究进展[J].胃肠病学,2014,19(5): 305-307.
[3] 陈建荣,聂月娟.超声显像在胃良恶性溃疡鉴别诊断中的应用[J].临床医学,2007,27(3):41-42.
[4] 毛建强,吕建蓉,曹宪伟,等.超声造影对十二指肠胃反流的诊断价值[J].浙江医学,2015,37(5):425-427.
[5] 赵丹丹.胃镜、腹部超声联合诊断浸润型胃癌[J].中国实用医刊,2016, 43(6):44-45.
2016-09-21)
(本文编辑:陈丹)
湖州市科技计划项目(2015GY24)
313009 湖州市南浔区人民医院超声科(毛建强、董嘉文、赵康明),消化科(曹宪伟)
毛建强,E-mail:maojq2002@163.com

