慢性阻塞性肺疾病伴呼吸衰竭患者两种通气模式应用效果比较
李 静, 额尔敦, 李继平
(内蒙古自治区人民医院 呼吸内科, 内蒙古 呼和浩特, 010017)
慢性阻塞性肺疾病伴呼吸衰竭患者两种通气模式应用效果比较
李 静, 额尔敦, 李继平
(内蒙古自治区人民医院 呼吸内科, 内蒙古 呼和浩特, 010017)
目的 探讨两种不同呼吸机通气模式对慢性阻塞性肺疾病伴呼吸衰竭患者的影响。方法 85例COPD合并呼吸衰竭患者分为2组,观察组(n=41)患者采用适用性支持通气模式(ASV), 对照组(n=44)患者采用压力支持通气模式(PSV)和同步间歇指令通气模式(SIMV)。结果 2组患者HR、呼吸频率、MAP、pH、SpO2、p(O2)、p(CO2)及p(A-a)O2指标比较无显著差异(P>0.05)。观察组MRV显著高于对照组(P<0.01), 潮气量(VT)显著低于对照组 (P<0.01)。观察组患者吸气流量显著高于对照组(P<0.01), 呼吸比、气道闭合压显著低于对照组(P<0.05)。观察组患者并发症发生率显著低于对照组(P<0.05)。结论 相比SIMV+PSV模式, ASV通气模式可以维持COPD伴呼衰患者自主呼吸功能。
通气模式; 慢性阻塞性肺疾病; 呼吸衰竭
慢性阻塞性肺疾病(COPD)是一种以持续性的气流阻塞为特征的呼吸系统疾病,临床上患者主要表现为慢性支气管炎、肺气肿,随着病情加重可发展为呼吸衰竭,病死率较高,严重影响患者的生命健康和生活质量[1]。COPD伴呼吸衰竭的患者多给予抗感染、支气管扩张剂等药物治疗,对于药物治疗无效的患者就要使用呼吸机辅助通气治疗[2]。呼吸机机械通气模式可分为控制通气(CMV)、辅助通气(AV)、同步间歇指令通气(SIMV)、压力支持通气(PSV)、适用性支持通气(ASV)、持续气道正压/呼气末正压通气(CPAP/PEEP)等[3],研究[4]表明ICU医生常用的通气模式主要为SIMV、PSV和SIMV+PSV%。本研究比较两种不同呼吸机通气模式对COPD伴呼吸衰竭患者血气、呼吸功能的影响及并发症发生情况,现报告如下。
1 资料与方法
1.1 一般资料
分析2013年1月—2014年6月在本院接受治疗的85例COPD合并呼吸衰竭患者的临床资料,观察组(n=41)患者采用适用性支持通气模式(ASV), 其中男28例,女13例,平均年龄(67.3±5.4)岁,病程为(10.4±3.2)年。对照组(n=44)患者采用压力支持通气模式(PSV)和同步间歇指令通气模式(SIMV), 其中男25例,女19例,平均年龄(66.1±4.9)岁,病程为(9.6±4.3)年。2组患者性别、年龄、体质量指数(BMI)、病程、吸烟及饮酒史资料比较,差异均无统计学意义(P>0.05), 具有可比性。见表1。入选的研究对象均采用中华医学会呼吸病学分会制定的COPD诊断标准进行诊断,排除患有气胸、肺大泡、心脑血管疾病、肝肾功能疾病、神经系统疾病及恶性肿瘤的患者。
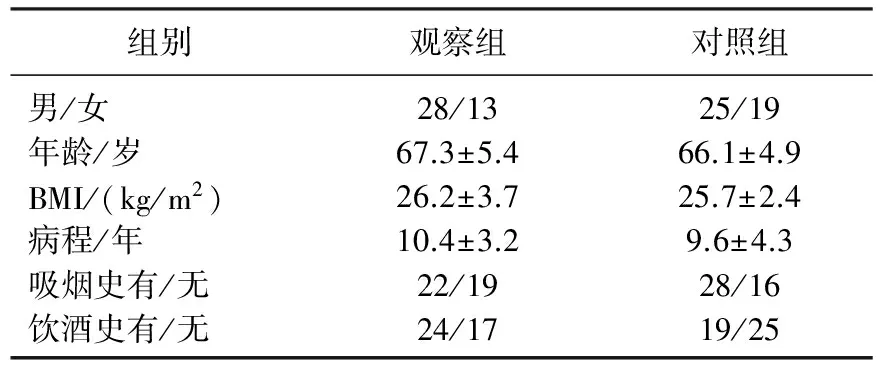
表1 2组患者一般临床资料比较
1.2 方法
观察组调整呼吸机模式为ASV模式,输入患者理想体质量,通气百分比为100%, ASV模式压力触发范围为1.5~2.5 cmH2O, 压力上升时间为25 ms。通气1 h后进行血气检查并记录呼吸机和心电监护上监测数据。
对照组呼吸机模式调整为PSV+SIMV模式,患者潮气量(VT)设定为8~10 mL/kg, PSV水平设定为10~12 cmH2O, 触发范围设定为1.5~2.5 cmH2O, 呼吸比为1∶2, 通气1 h后进行血气检查并记录呼吸机和心电监护上监测数据。
1.3 观察指标
比较2组患者心率(HR)、呼吸频率、平均动脉压(MAP)、pH、氧饱和度(SpO2)、动脉氧分压[p(O2)]、动脉二氧化碳分压[p(CO2)]及动脉肺泡氧分压差[p(A-a)O2]指标水平;比较2组患者呼吸指令频率通气(MRV)、潮气量(VT)及通气总时间(MV); 比较2组患者呼吸功能参数吸气流量(Fins)、呼气流量(Fexp)、呼吸比(I/E)及气道闭合压(P0.1)水平;比较2组患者并发症发生情况。
2 结 果
2.1 2组患者各项生命体征和血气指标分析
2组患者HR、呼吸频率、MAP、pH、SpO2、p(O2)、p(CO2)及p(A-a)O2指标水平比较,差异均无统计学意义(P>0.05)。见表2。
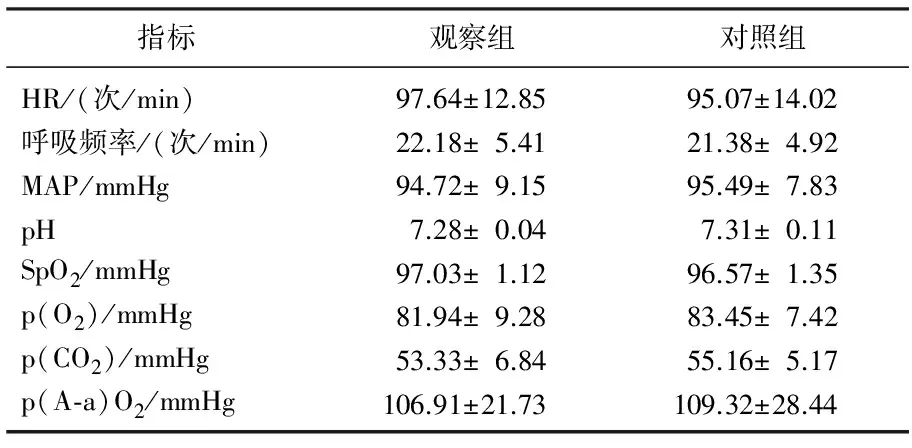
表2 2组患者各项生命体征和血气指标分析
2.2 2组患者呼吸形式参数比较
观察组患者MRV显著高于对照组(t=8.615,P<0.01)。观察组患者VT显著低于对照组(t=10.53,P<0.01)。2组患者MV水平比较,差异无统计学意义(t=1.90,P=0.061)。见表3。

表3 2组患者呼吸形式参数比较
与对照组比较, **P<0.01。
2.3 2组患者呼吸功能参数比较
观察组患者Fins显著高于对照组(t=7.43,P<0.001)。观察组患者I/E、P0.1显著低于对照组(P<0.05)。2组患者Fexp比较,差异无统计学意义(t=0.541,P=0.589)。见表4。
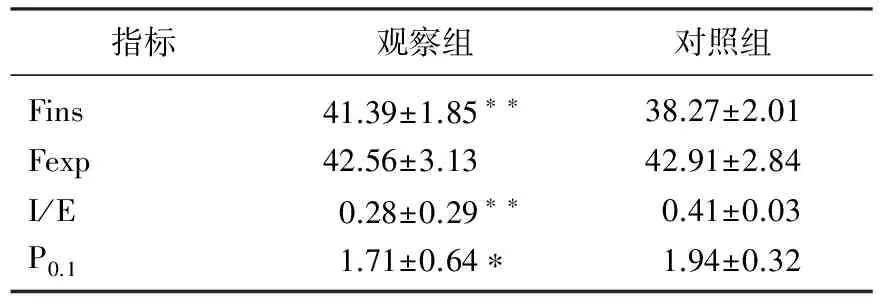
表4 2组患者呼吸功能参数比较
与对照组比较, *P<0.05, **P<0.01。
2.4 2组患者并发症发生情况比较
观察组中发生通气不足1例,气压伤1例,并发症发生率为4.88%。对照组中发生通气不足4例,通气过度2例,气压伤3例,并发症发生率为20.45%。观察组患者并发症发生率显著低于对照组(χ2=4.571,P=0.032)。
3 讨 论
COPD患者由于呼吸道及外周肺组织受到细菌感染,呼吸道表面黏膜发生水肿、支气管平滑肌痉挛,导致患者气道发生狭窄,肺泡弹性纤维结构发生破坏,肺组织呼吸驱动力下降[5]。此时患者通气与换气功能受限,持续性的气流受限可以使肺内残气量增加,肺内过度充气进一步导致肺功能下降,容易引起机体血液黏稠、低氧血症和高碳酸血症的发生[6]。当气流受限的情况进一步加重时,机体肺的呼吸功能超过人体可代偿的范围,可引起呼吸肌疲劳,患者易发展成呼吸衰竭、肺性脑病和多器官损伤,严重时危及患者生命[7]。临床上对于此类患者多采用药物联合机械通气的方法进行治疗。有文献[8]报道,机械通气可以有效改善患者组织缺氧和二氧化碳潴留的症状,减轻患者气道阻力,临床治疗效果已得到肯。
本研究发现, 2组患者在HR、呼吸频率、MAP、pH、SpO2、p(O2)、p(CO2)及p(A-a)O2指标水平比较,差异均无统计学意义(P>0.05), 说明两种呼吸模式对COPD伴呼吸衰竭患者部分生命体征和血气指标上影响水平相当,都可以有效降低患者心率、呼吸频率,提高患者的肺的通气功能,改善二氧化碳潴留的症状。ASV模式可以让呼吸机自动反馈,根据患者呼吸力学特征和流量变化,自动调节MRV和压力输出,可以维持患者的自主呼吸功能[9]。作者发现ASV组患者MRV显著高于SIMV+PSV组患者, ASV组患者VT低于SIMV+PSV组,说明ASV是一种潮气量较大和指令呼吸频率较小,与通气总时间无关的一种通气模式,这种通气模式可以通过深慢呼吸有效改善患者缺氧症状,是接近于生理呼吸模式的一种呼吸形式[10]。有研究[11]表明,单独采用SIMV模式对于自主呼吸存在的患者,在一定程度上可增加呼吸肌做功,容易导致呼吸肌疲劳,诱发呼衰。如果患者病情恶化,肺通气功能受损,自主呼吸消失等情况的出现容易造成患者通气不足,影响治疗效果。对于PSV模式可以协调患者吸气流速和呼吸机供气方式相一致,有效改善患者自主呼吸功能,但是对于气道阻力增加或肺顺应性下降的患者,此种通气模式不能保证足够的潮气量。临床研究[12]发现,对于呼吸中枢驱动抑制和呼吸力学不稳定的患者慎用PSV模式。由于两种通气方法各自存在不足,实践中常常采取SIMV+PSV模式来治疗COPD伴呼衰的患者,可以有效保证低通气量和维持患者自主呼吸功能。
[1] Rennard S I, Sin D D, Tashkin D P, et al. The Relationship among COPD Severity, Inhaled Corticosteroid Use, and the Risk of Pneumonia[J]. Ann Am Thorac Soc, 2015, 12(10): 1587-1589.
[2] Shaughnessy A F. Physician Assessment of COPD Does Not Match Spirometry Results[J]. Am Fam Physician, 2015, 92(7): 635-640.
[3] Kirakli C, Naz I, Ediboglu O, et al. A randomized controlled trial comparing the ventilation duration between adaptive support ventilation and pressure assist/control ventilation in medical patients in the ICU[J]. Chest, 2015, 147(6): 1503-1509.
[4] Robinson BR, Blakeman TC, Toth P, et al. Patient-ventilator asynchrony in a traumatically injured population[J]. Respir Care, 2013, 58(11): 1847-1855.
[5] North M. Improving outcomes with online COPD self-care[J]. Nurs Times, 2015, 111(30/31): 22-23.
[6] Wang WQ, Huang HL, Zhu S, et al. High-Sensitivity Cardiac Troponin T in Patients with Acute Myocardial Infarction in Acute Exacerbation of Chronic Obstructive Pulmonary Disease[J]. Clin Lab, 2015, 61(8): 1083-1093.
[7] Nantsupawat N, Nantsupawat T, Limsuwat C, et al. Factors Associated With Reintubation in Patients With Chronic Obstructive Pulmonary Disease[J]. Qual Manag Health Care, 2015, 24(4): 200-206.
[8] Gunther J H, Borning P, Bahlmann L. Faulty internal tube in a co-axial ventilation tube system: cause of a massive postoperative hypercapnia[J]. Anaesthesist, 2013, 62(3): 197-200.
[9] 曾惠清, 陈波, 张孝斌, 等. 不同通气模式下慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭患者机体的炎症反应[J]. 中国呼吸与危重监护杂志, 2013, 12(4): 362-365.
[10] Farah R, Makhoul N. Optimal time needed for withdrawal of mechanical ventilation in patients with chronic obstructive pulmonary disease[J]. Isr Med Assoc J, 2011, 13(10): 609-612.
[11] Robinson B R, Blakeman T C, Toth P, et al. Patient-ventilator asynchrony in a traumatically injured population[J]. Respir Care, 2013, 58(11): 1847-1855.
[12] Nava S, Bruschi C, Fracchia C, et al. Patient-ventilator interaction and inspiratory effort during pressure support ventilation in patients with different pathologies[J]. Eur Respir J, 2010, 10(1): 177-183.
Effect comparison between two ventilation modes in treatment of chronic obstructive pulmonary disease patients with respiratory failure
LI Jing, E Eedun, LI Jiping
(DepartmentofRespiratoryMedicine,ThePeople′sHospitalofInnerMongoliaAutonomousRegion,Hohhot,InnerMongolia, 010017)
Objective To investigate the effects of two ventilation modes on treatment of chronic obstructive pulmonary disease (COPD) patients with respiratory failure. Methods A total of 85 COPD patients with respiratory failure were divided into two groups. The observation group (n=41) was given ASV, while the control group (n=44) was given PSV and SIMV. Results There were no significant differences in HR, respiratory frequency, MAP, pH, SpO2, p(O2), p(CO2) and p(A-a) O2between two groups (P>0.05). MRV of observation group was significantly higher than that of control group (P<0.01), and VTwas significantly lower than controls (P<0.01). Suction flow rate in observation group was significantly higher than that in the control group (P<0.01), and breathing rate, airway closure pressure in observation group were significantly lower than those in the control group (P<0.05). Incidence rate of complications in observation group was significantly lower than the control group (P<0.05). Conclusion Compared with SIMV plus PSV model, ASV ventilation model can maintain the spontaneous breathing function of COPD patients with respiratory failure.
ventilation mode; chronic obstructive pulmonary disease; respiratory failure
2016-09-23
R 441.8
A
1672-2353(2016)23-026-03
10.7619/jcmp.201623008

