慢性阻塞性肺疾病急性加重期合并重症肺炎1例治疗体会
李 艳 曹锋生 张 露 李 娜 祝 伟
慢性阻塞性肺疾病急性加重期合并重症肺炎1例治疗体会
李 艳1曹锋生1张 露1李 娜1祝 伟2,*
分析1例救治失败的慢性阻塞性肺疾病急性加重期(AECOPD)合并重症肺炎患者治疗经过和教训,治疗共分为三个阶段,前两个阶段的治疗使病情有好转,但在第三阶段病情恶化,家属放弃治疗后患者死亡。对于此类患者,抗感染治疗中抗生素的正确选择与调整需要结合指南与患者具体病情;另外需重视非药物治疗及营养支持和免疫调节治疗。
慢性阻塞性肺疾病急性加重期;重症肺炎;感染非药物治疗;抗生素选择;营养与免疫治疗
慢性阻塞性肺疾病(Chronic Obstructive Pulmonary Diseases,COPD)是一种严重的慢性呼吸系统疾病,发病率高,病死率高[1],COPD急性发作时,常常合并严重肺部感染,导致患者病情恶化,死亡率升高。ICU重症肺炎患者30天病死率达23%-47%[2,3]。本文报道我科近期收治1例COPD急性加重期(AECOPD)合并重症肺炎患者救治失败病例,供临床从中吸取教训,为类似患者延长生存时间,提高生存质量,甚至逆转患者结局提供借鉴。
1 资料与方法
1.1 临床资料
男性患者,82岁,因“咳嗽、咳痰、气促3月余,伴呼吸困难加重10天”于2016-02-23入院。病历资料显示:患者3月前因受凉后出现阵发性咳嗽、咳黄脓痰,伴气促、胸痛和头晕,无发热,于当地诊所治疗(具体不详),病情有所缓解;后病情反复,10余天前症状明显加重并出现进行性呼吸困难。既往COPD病史5年,冠心病病史30余年,曾行介入治疗,有喉癌手术史。入院时查体:体温(T)36.5℃,血压(BP)100/57mmHg(多巴胺维持下),脉搏(P)130bpm,呼吸(R)30bpm,血氧饱和度(SPO2)78%,神志清楚,肺气肿体征,左下肢足趾紫绀,急性生理与慢性健康评分(Acute Physiology and Chronic Health Evaluation,APACHII) 20分。 急诊头、胸部CT示双肺间质性改变并感染性病变,双侧胸腔积液,脑萎缩。 诊断为AECOPD、重症肺炎;入ICU救治。
1.2 治疗方法
患者治疗共分三个阶段。
第一阶段:2016-02-23,患者入ICU,立即行气管插管机械通气并双侧胸腔闭式引流术。抗感染治疗选择头孢哌酮/舒巴坦加替考拉宁。同时进行相关检查,血常规:白细胞计数19.45G/L,中性粒细胞比例98.8%,血红蛋白123g/L,血小板计数163 G/L。血生化:总胆红素26.4μmol/L,直接胆红素15.4μmol/L,白蛋白28.9g/L,肝功能、肾功能指标正常;降钙素原(PCT)28.9μg/L。凝血指标:凝血酶原时间(PT)18.2s,其它凝血指标正常。尿常规:隐血试验阳性(2+),尿蛋白阳性(1+),尿白细胞酶阴性(—)。微生物检查:细菌G实验<25.3pg/ml;痰涂片革兰阳性球菌4+、阴性菌2+;痰培养为肺炎链球菌。血气分析(插管后):pH7.26,二氧化碳分压(PCO2)43mmHg,氧分压(PO2)67mmHg,血乳酸(Lac)1.8mmol/L,氧浓度分数(FiO2)0.8,氧合指数84。根据相关检查报告更换抗生素为美罗培南与替考拉宁。并行反复床边气管镜治疗,疏通管腔,使痰液量逐渐减少,黏稠度改善;高侧卧位体位引流,震荡排痰;持续泵入胃管肠内营养液支持。经积极治疗后,患者肺部感染影像学复查明显好转(图1,图2),生命体征及白细胞计数、PCT结果呈逐渐下降至接近正常范围。
第二阶段:2016-03-04,送检痰培养结果回报为多重耐药的鲍曼不动杆菌,综合患者病情,调整抗生素为头孢哌酮/舒巴坦与米诺环素。再次复查胸片示肺部感染有加重情况(图3),但白细胞计数及PCT仍稳定正常,未再调整抗生素,继续加强体位引流、震荡排痰等气道管理。二周后复查胸片较前好转(图4)。
第三阶段:2016-03-18,患者痰培养结果为潘氏变形杆菌,白细胞计数升高至15.73G/L,PCT升高,肾功能下降,治疗用去甲肾上腺素剂量上调并不断增加,症状加重。2016-03-20患者神志昏迷,尿量减少;2016-03-21行床边血液净化治疗1次(15h,因血压及SpO2进行性下降而终止),效果不佳。2016-03-22家属放弃治疗回当地后死亡。当天血培养结果回报为肺炎克雷伯杆菌。
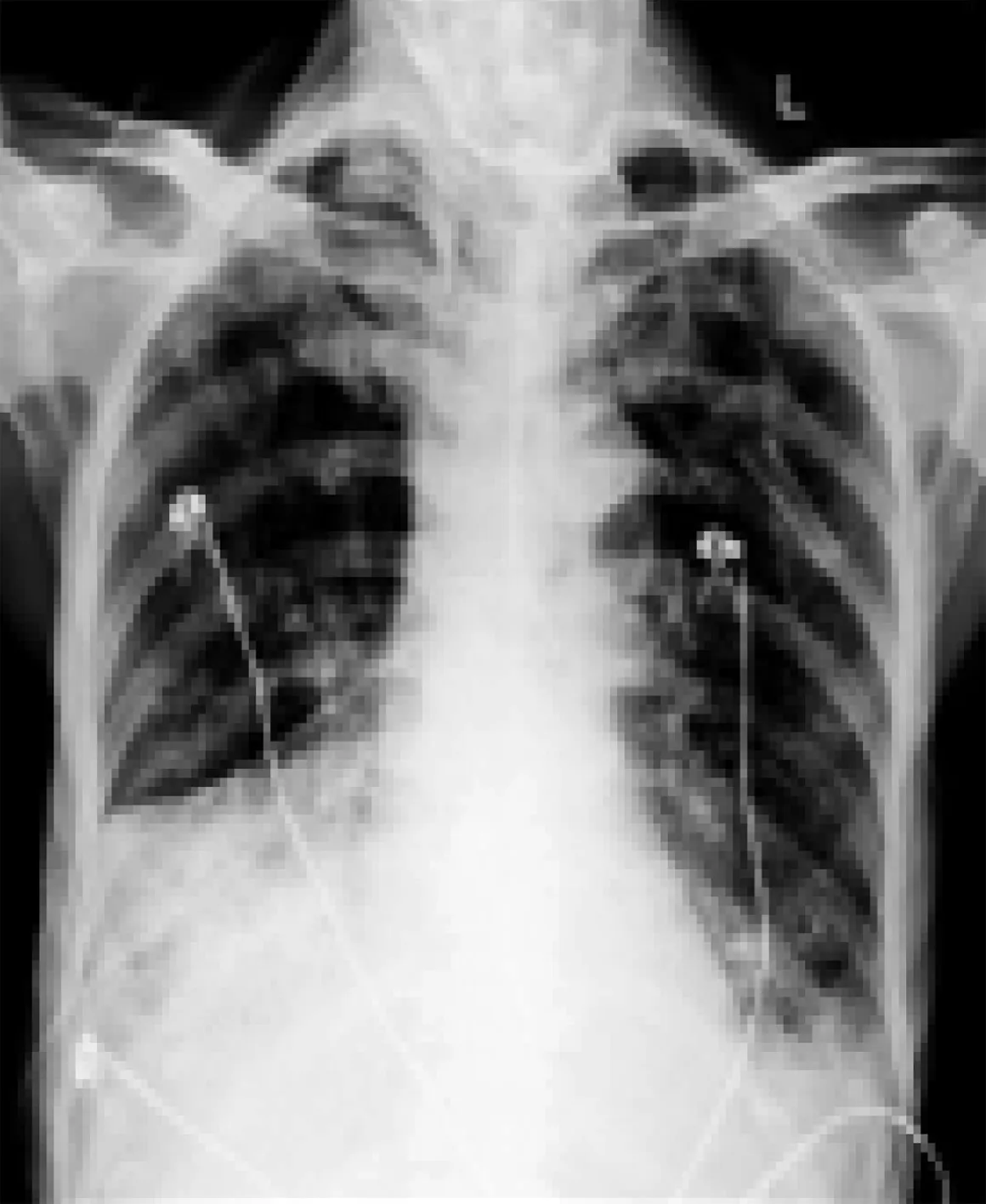
注:右下肺不张,左下肺感染,左侧胸腔积液
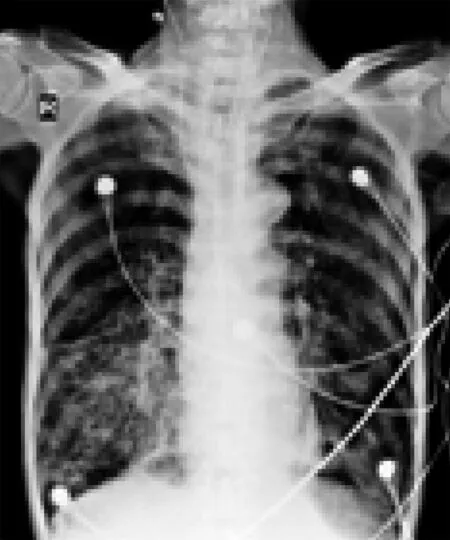
注:右下肺间质性病变,左下肺少许感染
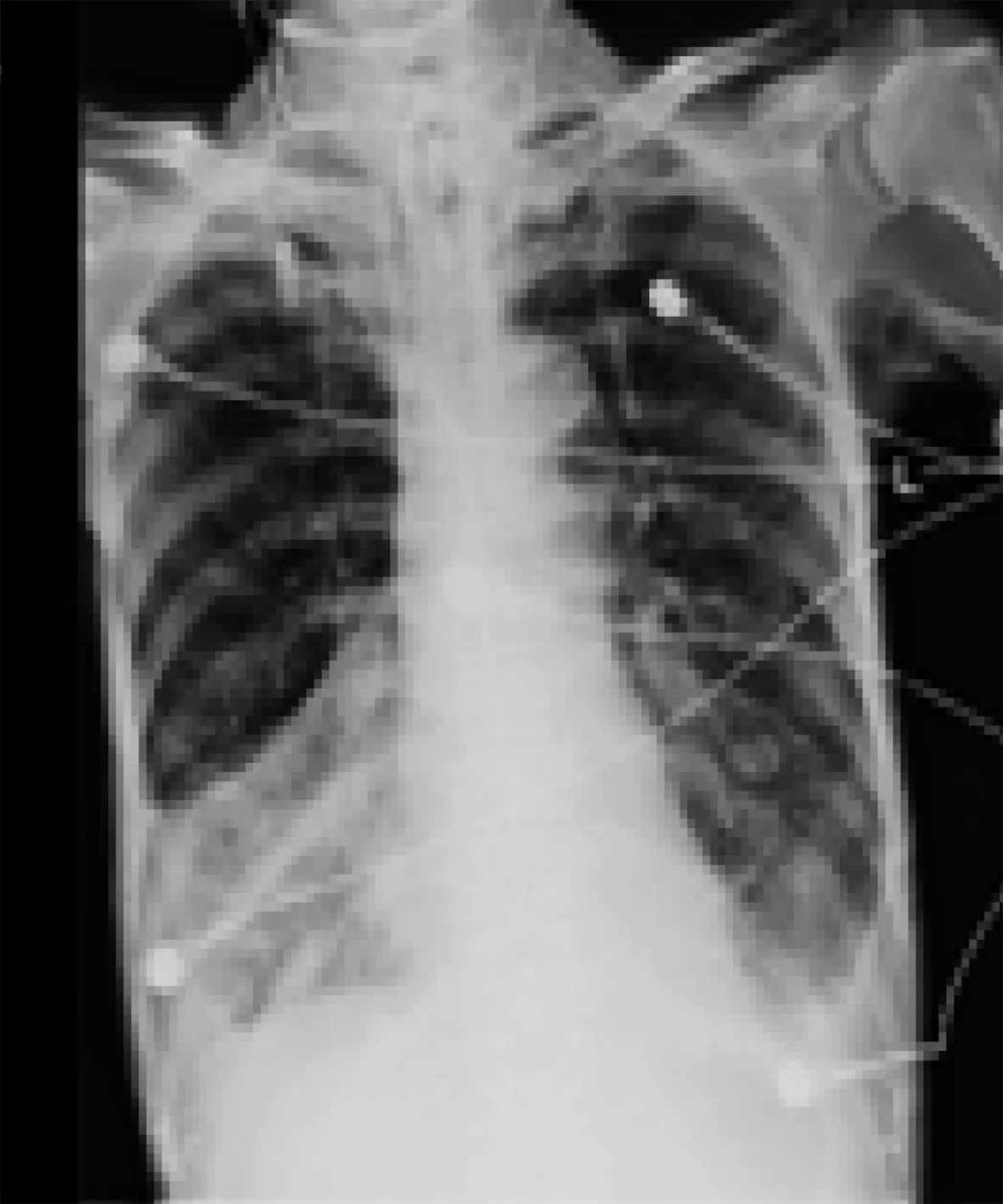
注:右下肺不张,左下肺感染,左侧胸腔积液
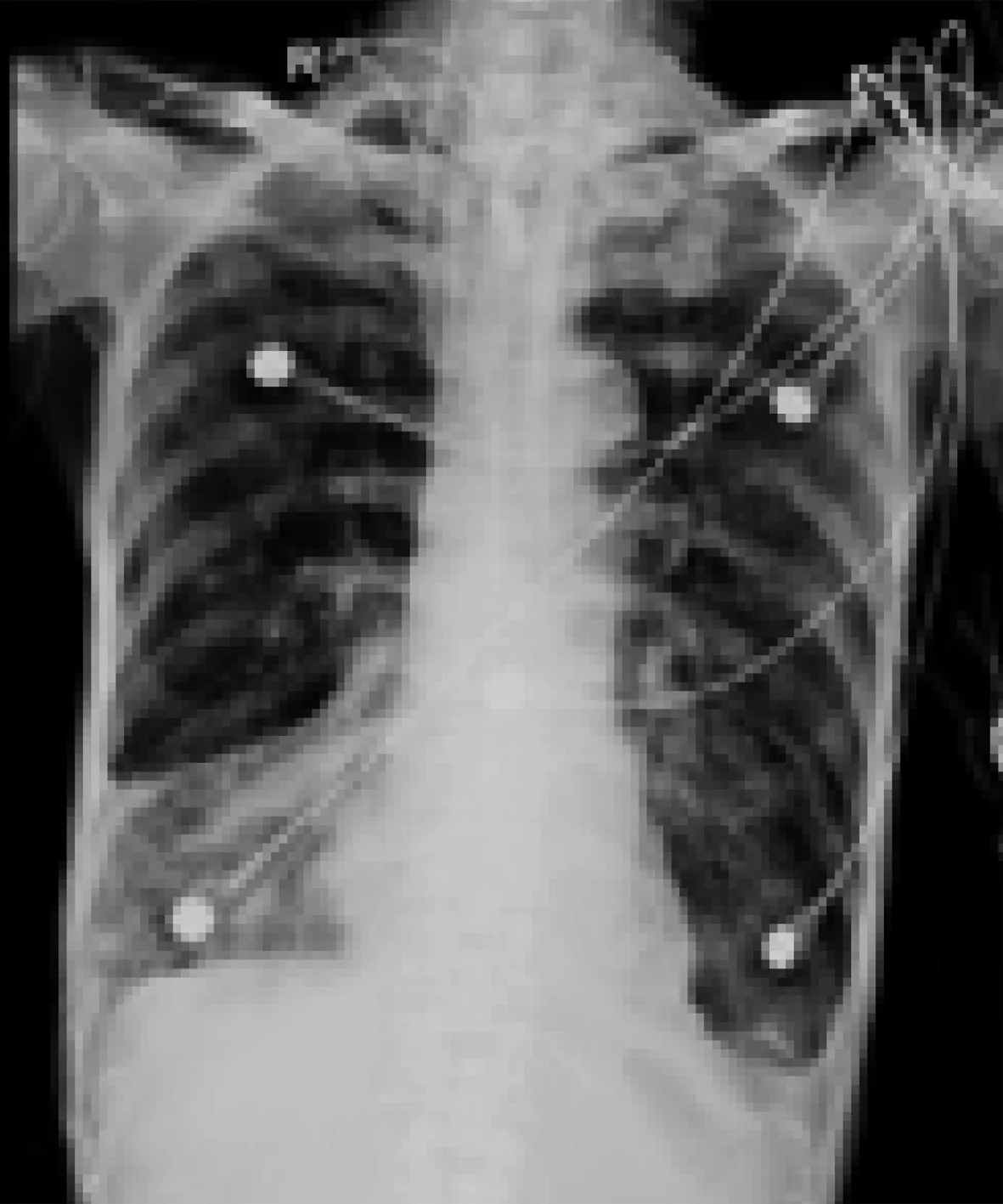
注:右下肺不张及左下肺感染较前好转,左侧少量胸腔积液
2 讨论与建议
2.1 重视非药物治疗
AECOPD合并重症肺炎患者建立人工气道的治疗作用是使分泌物或引流物有效清除。本病例在早期持续通气下应用纤支镜直达肺段及以下支气管,对黏痰及痰栓进行灌洗及抽吸,清除了细支气管及肺泡内分泌物,直接解除了气道阻塞,改善了通气和换气功能,因而有利于感染的控制及组织的新生和修复;同时参照急性呼吸窘迫综合征(ARDS)的研究结果[4,5]采用卧位通气(PPV),并以高侧卧位通气作为辅助治疗手段,以促进病灶吸收,改善肺功能;经与PPV协同得到一定效果。实施高侧俯卧位机械通气时需保持患者胸部与病床呈60°以上(患者比较容易耐受),每2h更换1次平卧位,平卧位时床头抬高30°-45°,并结合震荡排痰[6],可使患者痰液量明显减少。
2.2 合理选择抗感染药物
目前国内多项成人社区获得性肺炎(CAP)流行病学调查结果显示,肺炎支原体和肺炎链球菌是我国成人CAP的重要致病菌[7-9]。对于特殊人群如高龄或存在基础疾病的患者,肺炎克雷伯杆菌及大肠埃希菌等革兰阴性菌则更加常见[10,11]。本病例后期痰、血培养结果即分别为肺炎链球菌和肺炎克雷伯杆菌。治疗方面,我国成人CAP患者中肺炎链球菌对大环内酯类药物耐药率显著高于欧美国家。近期我国两项三级医院多中心成人社区获得性呼吸道感染病原菌耐药性监测结果表明,肺炎链球菌对阿奇霉素的耐药率高达88.1%-91.3%[12],对克拉霉素耐药率达88.2%[13]。2016年国内CAP指南[14]指出,年龄≥65岁或有基础疾病的高风险住院患者,经验性治疗可选择青霉素类/酶抑制剂复合物、三代头孢菌素或其酶抑制剂的复合物、厄他培南等碳氢霉烯类联合大环内酯类或呼吸喹诺酮类。本病例初次选择为头孢哌酮/舒巴坦与替考拉宁。结合以上指南应该选择头孢哌酮舒巴坦联合呼吸喹诺酮更好一些[替考拉宁对耐甲氧西林金黄色葡萄球(MRSA)、耐万古霉素肠球菌(VRE)等治疗更合适]。当时考虑患者具有高龄、病程长、有90天内抗生素应用史、有基础疾病及机械通气等高危因素,肺炎链球菌对万古霉素、替考拉宁和利奈唑胺的耐药率低[14]。故选择重拳抗生素出击,也确实在第一阶段使患者病情明显好转。但到第二阶段痰培养结果出现常见的鲍曼不动杆菌,就可能与第一阶段用药有关。针对鲍曼不动杆菌的治疗,又选择了头孢哌酮/舒巴坦联合米诺环素基础方案,其结果差于第一阶段治疗,应该考虑患者病情,选择头孢哌酮舒巴坦联合美罗培南或替加环素或者美罗培南联合替加环素可能更好一些。后期痰培养结果为潘氏变形杆菌(毒力较弱),而不是常见奇异变形杆菌与普通变形杆菌,可能是患者免疫力下降使其成为条件致病菌。此阶段初期我们采取了单用替加环素治疗,但效果不佳;现在分析,该治疗方法有待商榷。已有研究表明呼吸机相关性肺炎(VAP)患者应用替加环素(尤其单独用药)治疗的临床成功率低于其它抗生素[15,16]。因为替加环素在肺泡巨噬细胞内的浓度比血清浓度高78倍,在肺组织细胞内的浓度比血清浓度高2-8倍,但在上皮细胞衬液浓度与血清浓度相当,故在VAP患者细胞外上皮细胞衬液的浓度不足以根除细胞外细菌,如大肠埃希菌或肺炎克雷伯菌[17]等。替加环素效果不佳后我们将其更换为美罗培南,但此时患者病情已急剧加重,脏器功能进行性恶化(血培养结果回报示肺炎克雷伯杆菌)。虽然在此之前已经应用碳青霉烯类抗生素,但终因病情危重,走向不可逆结局。国内已有肺炎克雷伯杆菌治疗方案的专家共识[18],但结合本例患者病情,此时单用美罗培南是否可行还有待进一步探讨。
2.3 重视营养支持
营养支持已成为COPD病人综合治疗措施的重要组成部分,尤其AECOPD病人,合理的营养支持治疗对促进病情恢复、改善预后极为重要。营养状态是COPD病人重要的预后指标之一[19];低体重与COPD病情的严重程度相关[20];营养不良可损害机体的免疫功能,减弱患者的呼吸肌力量,降低通气驱动力,发生呼吸肌疲劳,损害肺防御机制[21-23],从而加重病情,因此改善存在营养不良或营养风险的老年患者的营养状态非常重要。及时给予合理的营养支持,能够改善营养状况并最终降低死亡率、减少平均住院日、减少医疗经费及改善临床结局[24]。搭配合理的肠内营养液能够保障组织细胞的正常代谢,防止肠黏膜萎缩、提高免疫活性,保持肠道正常菌群、维持内环境稳定、降低应激反应[25-28]。本例患者的血白蛋白水平一直低于正常,提示存在营养不良情况,更提示患者免疫功能下调。但我们在临床治疗中未强调免疫治疗。应该考虑这类患者在常规营养支持基础上加用粒细胞-巨噬细胞集落刺激因子(GM-CSF)、胸腺肽α1及免疫球蛋白等免疫增强治疗,提高患者生存率。
◀
本文第一作者简介:
李 艳(1977-),女,汉族,副主任医师,研究方向:临床重症研究
1 DecramerM,Janssens W.Chromc obstructive pulmonary disease and comorbidities[J].Lancet Respir Med,2013,1(1):73-83.
2 Restrepo MI,Mortensen EM,Rello J,et al.Late admission to the ICU in patients with community-acquired pneumonia is associated with higher mortality[J].Chest, 2010, 137(3):552-557.
3 Hraieeh S,Alingrin J,Dizier S,et al.Time to intubation is associated with outcome in patients with community-acquired pneumonia[J].PLoS One, 2013, 8(9): e74937.
4 Papathanakos G,Papathanasiou A, Nakos G. Efficacy of prone position in acute respiratory distress syndrome patients: A pathophysiology-based review[J]. World J Crit Care Med,2016,5(2):121-136.
5 Cornejo RA,Diaz JC,Tobar EA,et al.Effects of prone positioning on lung protection in patients with acute respiratory distress syndrome[J].Am J Respir Crit Care Med, 2013, 188(4):440-448.
6 Chakravorty I,Chahal K,Austin G.A pilot study of the impact of high-equency chest wall oscillation in chronic obstructive pulmonary disease patients with mucus hypemecretion[J].Int J Chron Obstruct Pulmon Dis,2011,6(1):693-699.
7 Tao LL,Hu BJ, He LX, et al.Etiology and antimicrobial resistance of community-acquired pneumonia in adult patients in China[J].Chin Med J(Eng1), 2012, 125(17): 2 967-2 972.
8 Liu YF,Gao Y,Chen MF,et al.Etiological analysis and predictive diagnostic model building of community-acquired pneumonia in adult outpatients in Beijing, China[J]. BMC Infect Dis,2012,13(1):1-20.
9 Bao Z,Yuan X,Wang L,et al.The incidence and etiology of community-acquired pneumonia in fever utpatients[J].Exp Biol Med(Maywood), 2012, 237(11):1 256-1 261.
10 Liu Y,Chen M,Zhao T,et al.Causative agent distribution and antibiotic therapy assessment among adult patients with community acquired pneumonia in Chinese urban population[J].BMC Infect Dis,2009,9(1):1-10.
11 Von Baum H,Welte T,Marre R,et al.Community-acquired pneumonia through enterobacteriaeeae and pseudomonas aeruginosa:diagnosis,incidence and predictors[J].Eur Respir J,2010, 35 (3):598-605.
12 王 辉,刘亚丽,陈民钧,等.2009-2010年中国六城市成人社区获得性呼吸道感染病原菌耐药性监测[J].中华结核和呼吸杂志,2012,35(2):113-119.
13 赵春江,张菲菲,王占伟, 等.2012年中国成人社区获得性呼吸道感染主要致病菌耐药性的多中心研究[J].中华结核和呼吸杂志,2015,38(1):18-22.
14 中华医学会呼吸病学分会. 中国成人社区获得性肺炎诊断和治疗指南(2016年版)[J]中华结核和呼吸杂志,2016, 39(4):253-279.
15 Curcio D,Feru-ndez F,Duret F.Initial use of tigecycline in Argentinarev[J]. Chilena Infectol,2007,24(6):497-499.
16 Curcio D,Feru-ndez F,Can A,et al.Indications of a new antibiotic in clinical practice:results of the tigecyeline initial use registry[J].Braz J Infect Dis, 2008, 12(3): 198-201.
17 Curcio D.Tigecycline in the treatment of community-acquired pneumonia[J]. Clinical Medicine Therapeutics,2009,2009(1):1 275-1 289.
18 周 华,李光辉,陈佰义,等.中国产超广谱β-内酰胺酶肠杆菌科细菌感染应对策略专家共识[J].中华医学杂志,2014,94(24):1 847-1 856.
19 Schols AM,Slangen J,Volovics L,et al.Weight loss is a reversible factor in the prognosis of chronic obstructive pulmonary disease[J].Am J Respir Crit Care Med, 1998,157(6):1 791-1 797.
20 Ahmadi A,Haghighat N,Hakimrabet M,et al.Nutritional evalualion in chronic obstructive pulmonary disease patients[J].Pakistan J Biol Sci,2012,15(10):501-505.
21 Baccioglu A,Gulbay BE,Acican T.Body composition in patients with stable chronic obstructive pulmonary disease:comparison with malnutrition in healthy smokers[J]. The Euras J Med,2014,46(3):169-175.
22 Norden J,Gronberg AM,Bosaeus I,at al.Nutrition impact symptoms and body compositmn in patients with COPD[J].Eur J Clin Nutr,2015,69(2):256-261.
23 CochrBne WJ,Afolabi OA.Investigation into the nutritional status,dietary intake and smoking habits of patients with chronic obstructive pulmonary disease[J].J Hum Nutr Diet,2004,17(1):3-11.
24 Lee JS,Choi HS,Ko YG,et al.Performance of the geriatric nutritional risk index in predicting 28 day hospital mortality in older adult patients with sepsis[J].Clin Nutr, 2013,32(5):843-848.
25 Lim HF,Phua J,Mukhopadhyay A,et al.IDSA/ ATS minor criteria aid preintensive care unit resuscitation in severe community- acquired pneumonia[J].Eur Respir J, 2014,43 (3):852-862.
26 Salim SY,SOderholm JD.Importance of disrupted intestinal barrier in inflammatory bowel diseases[J]. Inflamm Bowel Dis,2011,17(1):362-381.
27 Rescigno M.The intestinal epithelial barrier in the control of homeostasis and immunity[J].Trends Immunol,2011,32(6):256-264.
28 Bellis HF,Fetterman JW.Enteral nutrition in the chronic obstructive pulmonary disease(COPD)patient[J].J Pharm Pract,2012,25(6):583-585.
1湖北省襄阳市中心医院重症医学科,襄阳 441021;2华中科技大学同济医学院附属同济医院急诊内科,武汉 430030;*
本文2016-08-10收到,2016-10-31修回
R563.5
A
1005-1740(2016)04-0015-04