肝内胆管结石的临床诊治进展
冉茜+马保金
摘 要 近年来肝内胆管结石的发病率有所下降,但国内发病人数仍然众多。肝内胆管结石具有病情复杂、并发症多、复发率高及全身损害严重的特点,目前诊断主要依靠影像学检查。虽然肝内胆管结石的治疗方式多样,临床还是以内镜和手术治疗为主,前者主要是经皮肝胆道镜碎石取石术,后者主要包括腹腔镜下胆管切开取石术、肝切除术、肝门胆管狭窄成形术以及肝移植术。本文对肝内胆管结石的诊断及治疗现状和进展进行论述。
关键词 肝内胆管结石 诊断 内镜治疗 外科治疗
中图分类号:R575.6+2 文献标志码:A 文章编号:1006-1533(2016)22-0006-04
The clinical progress in the diagnosis and treatment of intrahepatic stone
RAN Xi, MA Baojin
(Department of General Surgery of Huashan Hospital affiliated to Fudan University, Shanghai 200040, China)
ABSTRACT The incidence of intrahepatic stone declined in recent years, but the number of patients with intrahepatic stone is still in a large quantity in China. Intrahepatic stone is characterized by complex, many complications, high recurrence and serious systemic damage. At present, the diagnosis of intrahepatic stone mainly relies on imaging examination. Although treatment is diversiform, the endoscopic and surgical techniques are commonly used clinically. The endoscopic therapy refers to percutaneous transhepatic cholangioscopic lithotripsy(PTCSL) and the surgical approach includes laparoscopic bile duct incision and lithotomy, hepatic resection, reconstruction of bile duct stricture and liver transplantation. In this paper, the current status and progress of diagnosis and treatment of intrahepatic stone are discussed.
KEY WORDS intrahepatic stone; diagnosis; endoscopic therapy; surgical therapy
肝内胆管结石是胆道结石的一部分,指肝管分叉以上的结石,以胆色素结石为主,还包括胆固醇结石及两者的混合,常合并肝外胆管结石,具有病情复杂、并发症多、复发率高及全身损害严重的特点。肝内胆管结石的发病率在不同地区不同人群之间有很大差异,多见于东南亚地区,中国、日本等均为高发国家,而在西方国家发病率较低,农村的发病率高于城市。虽然,近年来多项研究显示肝内胆管结石的发病率呈下降趋势[1],但在国内,肝内胆管结石患者的数量依然不可小觑,且临床工作中所见到的难治性、复杂性肝内胆管结石的比例有上升趋势。因此,仍需对肝内胆管结石这一疾病的诊断、治疗现状和进展有一定的了解。
1 诊断
肝内胆管结石病情复杂,其诊断目前主要依靠以B超、CT、MRI和磁共振胰胆管造影(magnetic resonance cholangiopancreatography,MRCP)为主的影像学检查。各项检查各有优势,各有不足,常可联合应用以互补其不足。但是,术前检查的目的不仅在于发现结石的存在,更在于明确结石位置、胆管狭窄部位、是否合并肝叶萎缩及恶性病变,从而帮助选择最佳治疗方案及评估治疗方案。故联合应用各种检查手段及在已有检查的基础上利用数字技术进行后期处理则显得尤为重要。
1.1 B超
肝内胆管结石的典型声像图表现为肝内胆管内强回声后伴声影,可伴有梗阻以上胆管扩张,其突出优势在于操作简便、安全无创,现已成为肝内胆管结石的首选检查方法。但是,B超对肝内胆管结石和狭窄的判断有限,漏诊率高,加上干扰因素众多,故其诊断准确性有限。因此,B超常用于肝内胆管结石的筛选、术中引导取石和定期随访。
1.2 CT
CT的总体诊断价值高于B超,其优势在于可全面显示肝内胆管结石的分布情况、胆管扩张情况和肝实质病变情况等,对结石的判断及术前病情评估具有重要意义。但是,众所周知,CT检查具有放射性,对阴性结石和泥沙样结石检出率低,且对可能存在的胆管狭窄的诊断价值有限。故CT常需结合其他诊断方法,或进行三维可视化重建来进一步明确诊断和指导后续治疗。
1.3 MRI和MRCP
MRI具有与CT检查类似的优势,且无放射性,有助于明确结石诊断和指导治疗。近年来,MRCP在临床上的广泛应用,更是为肝内胆管结石的诊断和治疗提供了巨大的帮助。MRCP是一种无创性的技术,不需对比剂,有研究显示其敏感度、特异度及准确性均接近100%[2]。MRCP能立体显示结石部位、胆管的狭窄与扩张和胆管的形态,对胆肠内引流术后及复合性胆管狭窄等患者同样适用。当合并肝外胆管结石时,其越发显得重要。MRCP目前已成为胆管结石的常规检查手段。但是,MRCP同样有局限性,空间分辨率低是主要问题,对结石图像的显示远不如CT清晰,对狭窄胆管的显示也不如直接造影准确。干扰因素同样不少,如胆管内的气泡、血块等均可造成类似于结石的伪影,大量腹水患者可出现胆道显示不清,而对装有心脏起搏器、患有幽闭恐惧症及危重患者更是禁忌。
1.4 直接胆道造影
直接胆道造影包括经皮肝穿刺胆管造影(percutaneous transhepatic cholangiography,PTC)和经内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP),对病变胆管的显示清晰、准确,但固有的侵入性、对肝实质病变诊断的欠缺性和操作中出现并发症的风险性,使其退出肝内胆管结石的常规诊断舞台,重心由诊断转变为治疗。
1.5 三维可视化技术
随着微创理念和技术的发展,术前精确定位病灶成为治疗的关键问题所在。除了联合各种诊断方法以提高术前精确诊断的准确率外,近年来三维可视化技术的发展也在肝内胆管结石的术前诊断评估和治疗指导方面体现出了极高的应用价值。范应方等[3]将原始CT扫描图像进行三维重建,根据重建结果进行术前诊断,制定最优治疗方案及指导实际操作过程,结果显示实际治疗方案和术前预案符合率高达90%。三维可视化的优点除了在于可明确结石、胆管狭窄、肝叶萎缩或肥大等相关诊断外,更能清晰显示胆道系统与肝内血管系统间的三维立体关系,故其对确定治疗方案以及指导后续实际操作过程具有极为重要的意义。
2 治疗
临床上有不少治疗肝内胆管结石的方法,包括观察随访、药物治疗、体外碎石、内镜治疗和手术治疗。随着胆道工程学的发展,也有实验发现一些高分子聚合物材料或者生物材料可作为替代胆道的治疗选择,并通过动物实验证实其疗效可,术后无明显并发症[4]。但是就目前而言,内镜治疗与手术治疗依然是主流治疗方法。且治疗方式的选择取决于多方面因素,包括结石的位置、合并症情况、操作的缓急、相关并发症情况、患者全身状况以及操作者和操作器械等客观条件的限制。
2.1 内镜治疗
日本的多中心研究显示,在近年来就诊的肝内胆管结石患者中,有过胆道手术史者的比例上升,且手术治疗比例逐渐降低,而内镜治疗比例明显升高[5]。内镜治疗有其突出优势,例如更少的术后疼痛、更小的手术瘢痕和更少的术后康复时间。这些突出优势使内镜治疗在临床中广泛开展,对完整切除困难、肝内多处受累、结石反复发生、曾有多次胆道手术史或复杂腹部手术史及无法耐受手术者尤其适用。
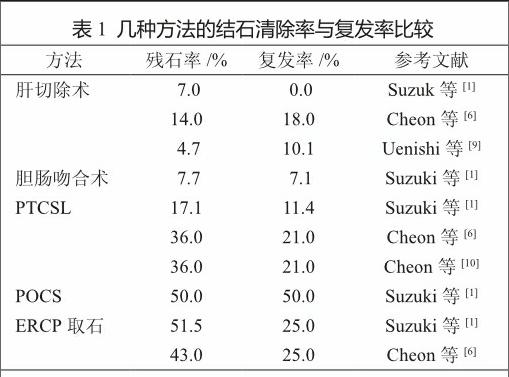
内镜治疗方法目前主要包括ERCP取石、经口胆道镜取石(peroral cholangioscopy,POCS)、经皮经肝胆道镜(percutaneous transhepatic cholangioscopy,PTCS)和经皮肝胆道镜碎石取石术(percutaneous transhepatic cholangioscopic lithotripsy,PTCSL)。ERCP取石可用于取出肝内胆管结石,但由于其较低的结石清除率,更多时候是用于合并存在肝外胆管结石时的肝外胆管取石[1,6]。POCS由于其较高的残石率和复发率在临床上较少应用[1],但国内外也有不少颇为成功的报道。Syed等[7]就联合POCS与体外冲击波碎石(extracorporeal shockwave lithotripsy,ESWL)用于肝内胆管取石,效果满意。在这些治疗方法中,PTCS和PTCSL已成为不少国家非手术治疗的首选。
PTCSL已被大量的研究报道证明其有效性和安全性,与其他内镜治疗方式相比,拥有更低的残石率及复发率(表1)。近年来,多项研究表明,PTCSL的治疗效果并不逊色于手术治疗。在取石的同时,胆管狭窄也可以通过电刀切除或各种扩张器进行修复。越来越多的研究显示,PTCSL可联合其他技术如激光、机械碎石、液压碎石、气压弹道碎石等治疗肝内胆管结石,并取得了不俗的疗效[8]。由于PTCSL创伤小,操作可反复进行,对复发性结石及胆道术后患者有突出的优势。
除以上方法外,还有不少早在泌尿外科广泛应用的技术如输尿管镜、肾镜等近年来也被应用于肝内胆管结石的治疗中,发挥着相应的优势,并取得了一定的疗效。
2.2 手术治疗
肝内胆管结石的手术治疗原则包括去除病灶、取净结石、通畅胆流、防治复发,各方面紧密相连,缺一不可。由于病变情况的复杂性,肝内胆管结石的治疗往往存在很多困难。如前所述,术前精确定位病灶是手术成功的关键。对于肝内胆管结石,应针对具体病例制定个体化手术方案。手术方式多样,可归纳为4种主要类型,分别是腹腔镜下胆管切开取石术、肝切除术、肝门胆管狭窄成形术和肝移植术[11]。
2.2.1 腹腔镜下胆管切开取石术
目前,单纯性胆管切开取石的病例已逐渐减少,但仍有一定的实用价值。一方面,对于孤立性结石,腹腔镜下完成该手术仍能达到微创效果;另一方面,对于全身情况较差者,可通过胆管切开取石暂时通畅引流,为之后的二期手术做准备。
2.2.2 肝切除术
肝内胆管结石在肝内有很强的节段性分布特点,只有切除病变的肝段或肝叶,才能达到彻底清除病灶的目的。肝切除术后,患者结石复发率、胆管癌发生率及死亡率均低于非肝切除患者[12]。
切除范围及方式的选择需依据患者具体病情而定。对局限于单侧或双侧某些肝段的结石,合并或不合并受累区域的胆管狭窄和肝脏萎缩,应根据结石位置不同,选择相应的肝段、肝叶、甚至半肝切除。肝切除术的重点及难点在于如何做到精准肝切除,需按解剖学分界行规则性肝段切除,不仅完整移除病变胆管及其所引流的肝脏区域,同时最大程度保留肝组织,利于肝、胆道生理状态的恢复。此外,不少研究显示,腹腔镜肝切除也是安全、有效的方法,与开放手术有同样的效果,且能在很大程度上体现微创优势,如减少术后住院天数及术后并发症等[13-14]。
对于尚可完整切除病变肝段或肝叶的弥漫型结石,在保留足够正常肝组织的情况下,仍须完整切除病灶。有报道即使是弥漫性结石导致两侧肝叶严重毁损萎缩且伴有尾叶显著增生的肝内胆管结石,行仅保留尾叶的次全肝切除术,亦能获得满意疗效[15]。同时,术中、术后联合应用胆道镜,可增加结石清除率,降低残石率及复发率。
2.2.3 肝门胆管狭窄成形术
肝胆管狭窄是肝内胆管结石手术治疗的重大障碍。而合并肝胆管狭窄的肝内胆管结石患者并不在少数,尤其对于肝门部胆管狭窄缺乏较好的治疗方案。目前,常施行肝门胆管狭窄成形术,过去以胆肠吻合术最为多见,主要为胆管空肠的Roux-en-Y吻合。胆肠吻合可以较有效的解决肝门处胆管狭窄问题,但由于废弃或损害了Oddi括约肌的功能,也带来了诸多问题。
Oddi括约肌调节胆汁由胆总管进入十二指肠,防止十二指肠内容物反流。Oddi括约肌结构或功能受损可导致多种后果,包括反流性胆管炎、肝内外胆管结石复发和诱发胆管癌的发生。不少研究显示,经内镜下括约肌切开术后急性胆管炎发生率高,结石复发率高[16-17],且Oddi括约肌成形术后胆管癌的发病率也明显增高[18]。随着Oddi括约肌的重要性被广泛认知和接受,临床上越来越提倡在胆道手术中应尽可能保护Oddi括约肌,对于Oddi括约肌功能良好者避免选择胆肠吻合术,因此,Cui等[19]提出保留Oddi括约肌的肝门狭窄成形皮下盲瓣埋置术,既矫正了肝门胆管狭窄,又保留了Oddi括约肌功能,还为结石复发预留了通道,一旦复发,可在局麻下打开皮下通道,行胆道镜取石等后续操作,避免再次手术带来的较大创伤。
2.2.4 肝移植术
当全肝内胆管充满结石无法取净,且肝功能严重受损时,最好的解决方法是施行肝移植术。但肝移植术难度较大,加上供体短缺、排斥反应、治疗费用昂贵等问题,大大限制了其应用。
3 总结
在中国,肝内胆管结石仍困扰着不少患者,各种无创的诊断方法如B超、CT、MRI和MRCP仍为目前主要的诊断方法,数字技术发展带来的三维可视化处理为术前精确诊断、定位和治疗方案的制定作出了重要贡献。肝内胆管结石治疗方式多样,需根据患者具体病情而定,目前临床还是以内镜治疗和手术治疗为主,手术治疗曾经很长一段时间被认为是更为彻底的治疗方式,但是内镜技术的不断发展和成熟让其在治疗效果上不输于手术治疗,并展现出突出的优势。
参考文献
[1] Suzuki Y, Mori T, Yokoyama M, et al. Hepatolithiasis: analysis of Japanese nationwide surveys over a period of 40 years[J]. J Hepatobiliary Pancreat Sci, 2014, 21(9): 617-622.
[2] Suthar M, Purohit S, Bhargav V, et al. Role of MRCP in differentiation of benign and malignant causes of biliary obstruction[J]. J Clin Diagn Res, 2015, 9(11): TC08-12.
[3] 范应方, 方驰华, 陈建新, 等. 三维可视化技术在精准肝胆管结石诊治中的应用[J]. 南方医科大学学报, 2011, 31(6): 949-954.
[4] Montalvo-Jave EE, Mendoza Barrera GE, Valderrama Trevino AI, et al. Absorbable bioprosthesis for the treatment of bile duct injury in an experimental model[J]. Int J Surg, 2015, (20): 163-169.
[5] Tazuma S, Nakanuma Y. Clinical features of hepatolithiasis: analyses of multicenter-based surveys in Japan[J]. Lipids Health Dis, 2015, (14): 129.
[6] Cheon YK, Cho YD, Moon JH, et al. Evaluation of long-term results and recurrent factors after operative and nonoperative treatment for hepatolithiasis[J]. Surgery, 2009, 146(5): 843-853.
[7] Hassan SM, Butt MO, Luck NH, et al. Successful removal of intrahepatic bile duct stones by using a combination of extracorporeal shock wave lithotripsy and direct peroral cholangioscopy[J]. Gastrointest Endosc, 2014, 80(6): 1174.
[8] Kow AW, Wang B, Wong D, et al. Using percutaneous transhepatic cholangioscopic lithotripsy for intrahepatic calculus in hostile abdomen[J]. Surgeon, 2011, 9(2): 88-94.
[9] Uenishi T, Hamba H, Takemura S, et al. Outcomes of hepatic resection for hepatolithiasis[J]. Am J Surg, 2009, 198(2): 199-202.
[10] Ma S, Hu S, Gao F, et al. Endoscopy lithotomy for intrahepatic gallstones: A meta-analysis[J]. Surg Laparosc Endosc Percutan Tech, 2015, 25(4): 269-274.
[11] 中华医学会外科学分会胆道外科学组. 肝胆管结石病诊断治疗指南[J]. 中华消化外科杂志, 2007, 6(2): 156-161.
[12] Tabrizian P, Jibara G, Shrager B, et al. Hepatic resection for primary hepatolithiasis: a single-center Western experience[J]. J Am Coll Surg, 2012, 215(5): 622-626.
[13] Shin YC, Jang JY, Kang MJ, et al. Comparison of laparoscopic versus open left-sided hepatectomy for intrahepatic duct stones[J]. Surg Endosc, 2016, 30(1): 259-265.
[14] Kim YK, Han HS, Yoon YS, et al. Laparoscopic approach for right-sided intrahepatic duct stones: a comparative study of laparoscopic versus open treatment[J]. World J Surg, 2015, 39(5): 1224-1230.
[15] Dong J, Lau WY, Lu W, et al. Caudate lobe-sparing subtotal hepatectomy for primary hepatolithiasis[J]. Br J Surg, 2012, 99(10): 1423-1428.
[16] Lu Y, Wu JC, Liu L, et al. Short-term and long-term outcomes after endoscopic sphincterotomy versus endoscopic papillary balloon dilation for bile duct stones[J]. Eur J Gastroenterol Hepatol, 2014, 26(12): 1367-1373.
[17] Tan J, Tan Y, Chen F, et al. Endoscopic or laparoscopic approach for hepatolithiasis in the era of endoscopy in China[J]. Surg Endosc, 2015, 29(1): 154-162.
[18] Natsui M, Saito Y, Abe S, et al. Long-term outcomes of endoscopic papillary balloon dilation and endoscopic sphincterotomy for bile duct stones[J]. Dig Endosc, 2013, 25(3): 313-321.
[19] Cui L, Xu Z, Ling XF, et al. Laparoscopic hepaticoplasty using gallbladder as a subcutaneous tunnel for hepatolithiasis[J]. World J Gastroenterol, 2014, 20(12): 3350-3355.

