胰激肽原酶联合缬沙坦治疗糖尿病肾病的临床效果分析
刘培清++朱燕
DOI:10.16658/j.cnki.1672-4062.2016.16.039
[摘要] 目的 进一步对胰激肽原酶联合缬沙坦在治疗糖尿病肾病方面的临床疗效进行探究。方法 择取2015年4月—2016年4月间在该院内分泌科接受治疗的220例糖尿病肾病患者进行回顾分析。依据对每位糖尿病肾病患者所采用的治疗方案的不同将其均分至单纯使用缬沙坦治疗的A组与缬沙坦联合胰激肽原酶联合治疗的B组,对比分析不同药物治疗的临床差异。结果 A、B两组糖尿病肾病患者经药物治疗后临床总有效率分别为85.46%(94/110)、94.55%(104/110),差异有统计学意义(P<0.05)。同时,B组患者经治疗后AIb降低水平更为显著,同A组相比,差异有统计学意义(P<0.05)。结论 较之单纯缬沙坦治疗糖尿病肾病患者,缬沙坦联合胰激肽原酶联合用药临床效果更佳,且对患者肾功能保护疗效更为显著,应予重视推广。
[关键词] 缬沙坦;临床疗效;糖尿病肾病;胰激肽原酶
[中图分类号] R587.1 [文献标识码] A [文章编号] 1672-4062(2016)08(b)-0039-02
作为临床上常见、多发的糖尿病合并症之一,糖尿病肾病不仅有着较高的致残率,而且极易引发患者肾功能衰竭,进而危及患者生命安全。加之近年来我国老龄化人口的日益剧增,糖尿病肾病患者的发病率更是不断升高[1]。因此,进一步探究治疗糖尿病肾病患者的有效方案成为目前糖尿病研究领域的热点,2015年4月—2016年4月间该院就220例糖尿病肾病患者分别采取不同药物治疗方案进行治疗,现报道如下。
1 资料与方法
1.1 一般资料
220例研究对象均为在该院内分泌科接受治疗的糖尿病肾病患者。其男女各有125例、95例。所有患者均严格按照《WHO糖尿病诊断标准》(1999年)确诊为糖尿病肾病的患者[2]。所有患者均伴有不同程度的水肿、尿蛋白、血压升高以及肾功能下降等临床症状。同时,排除患有严重心脑血管仅患者;排除患有急性或慢性肾炎患者;排除酮症酸中毒以及尿路感染患者。此外,所有糖尿病肾病患者近3周内均未服用过肾毒性药物。依据所采用治疗药物的不同将其均分至A、B两组。A组患者男女各有62例、48例,年龄在31~78岁,平均(49.8±4.6)岁;B组男女各有63例、47例,年龄在30~79岁,平均(48.5±4.1)岁。
1.2 方法
首先,对220例糖尿病肾病患者均进行常规的降糖控糖治疗、饮食治疗以及运动治疗,其中,饮食治疗以低蛋白、低热量、富营养成分食物为主,而运动治疗则具体根据每位患者病情程度的不同进行具有针对性的辅助训练。具体药物疗法如下:A组:给予糖尿病肾病患者单纯的口服缬沙坦药物进行治疗,1次/d,每次80~160 mg,具体用量依据患者不同血压情况进行加减。B组:在A组缬沙坦药物治疗的基础上,给予每位患者口服胰激肽原酶进行治疗,3次/d,120~240 U/次,同样依据每位患者血压、病情的不同酌量加减。对比分析不同用药方案对于糖尿病肾病患者不同临床疗效。
1.3 观察指标
对A、B两组患者治疗前后的微量尿蛋白水平(AIb)、血压以及空腹糖水平(FBG)、糖化血红蛋白水平(GHbA1c)、肌酐(Cr)以及饭后2 h血糖水平(2 hPG)等指标进行对比分析,并对两组糖尿病肾病患者的临床总有效率进行对比。
1.4 疗效判定标准
根据糖尿病肾病患者用药前后临床症状改善情况以及血压血糖变化情况分为显效、有效和无效三大标准。其中,显效指经药物治疗后患者水肿、尿蛋白、血压升高以及肾功能下降等症状明显好转,肾功能改善显著;有效则指经药物治疗后上述临床症状有所改善但症状依旧存在;而经药物治疗后各临床症状未见好转甚至恶化则为无效。
1.5 统计方法
对A、B两组不同药物治疗的糖尿病肾病患者治疗过程中各个数据采取SPSS 19.0进行统计分析,采用t检验与χ2检验对比分析不同药物治疗方案的临床差异。
2 结果
2.1 各指标对比
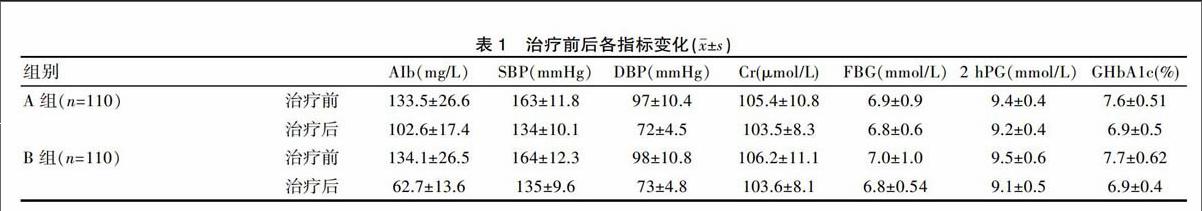
A、B两组糖尿病肾病患者经治疗前后AIb水平均有所降低,但采用缬沙坦联合胰激肽原酶治疗的B组患者AIb降低更为明显,两组差异有统计学意义(P<0.05)。即联合用药治疗的B组在降低患者排泄尿蛋白方面效果更佳,更利于肾功能保护。而在Cr水平、FBG以及GHbA1c各指标变化方面,尽管治疗前后各指标水平均有所降低,差异无统计学意义(P>0.05)。见表1。而在治疗前后血压变化方面,A、B两组治疗前后差异有统计学意义(P<0.05),但二者组间相比差异变化不大,差异无统计学意义(P>0.05)。见表1。
2.2 临床效果
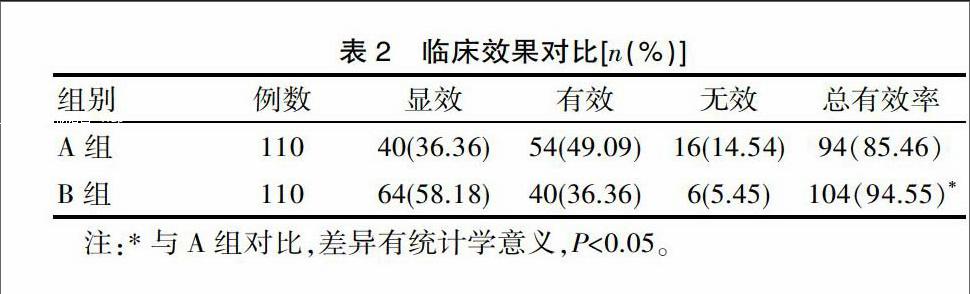
采用缬沙坦联合胰激肽原酶治疗的B组糖尿病肾病患者经治疗后仅6例无效,总有效率达94.55%,而单纯缬沙坦治疗糖尿病肾病的A组患者共计16例无效,临床总有效率仅为85.46%,二者临床差异有统计学意义(P<0.05)。见表2。
表2 临床效果对比[n(%)]
注:*与A组对比,差异有统计学意义,P<0.05。
3 讨论
大量研究表明,患者机体血糖持续处于高水平状态进而导致患者机体的细胞介质、血管活性物质以及生长因子相互作用,进而造成患者肾内微血管以及肾小球硬化,使得患者机体出现肾脏血流动力学发生障碍,最终诱发糖尿病肾病合并症的发生。若该合并症得不到及时有效的治疗将会诱发严重的肾功能衰竭进而危及患者的生命安全[3]。
现阶段,治疗糖尿病肾病的有效手段仍以保守药物疗法为主。缬沙坦作为血管紧张素B受体拮抗剂的一种,以其显著的降压效果广泛应用于临床。但大量研究发现,缬沙坦不仅降压效果好,而且能够通过抑制血管紧张素B进而有效控制患者肾内压,降低并改善因肾内压过高而造成的肾脏血流动力学障碍。并促进肾内血管微循环、提升其过滤作用[4]。但随着缬沙坦药物的广泛应用,大量临床病例及研究表明,对于糖尿病肾病患者单一使用缬沙坦进行治疗虽具有一定效果,但其对患者肾功能保护情况一般。而胰激肽原酶作为蛋白水解酶的一种,在治疗糖尿病肾病合并症方面不仅能够有效降解患者患者体内大量生成的胰激肽原,进而产生大量的激肽,而激肽的产生则能够有效扩张患者体内血管,恢复肾脏血流动力,进而显著增加了患者肾脏血流量,并有效改善其肾脏微循环,有效控制了尿微量白蛋白的流失[5]。同时,胰激肽原酶还能够激活糖尿病肾病患者体内纤溶酶原,生成大量纤溶酶,进而大大提升了患者机体内纤溶活性,有效降低了其体内纤维蛋白水平,促进了血液流动,减少肾虚管阻力最终通过肾脏血流的增加,控制了尿微量白蛋白的流失[6-7]。
由上述研究结果可知,胰激肽原酶联合缬沙坦治疗糖尿病肾病患者临床总有效率达94.55%,远远高于单纯缬沙坦治疗的A组85.46%,二者临床差异有统计学意义(P<0.05)。同时,联合用药的B组患者对尿微量白蛋白的控制效果更佳,对患者肾功能的保护效果更佳。
综上所述,缬沙坦联合胰激肽原酶联合用药临床效果更佳,且对患者肾功能保护疗效更为显著,应予重视推广。
[参考文献]
[1] 包昆,隋成涛.厄贝沙坦与胰激肤原酶联合治疗早期糖尿病肾病的临床分析[J].中国医药指南,2013,11(6):592-593.
[2] 吴玉峰.胰激肤原酶联合撷沙坦治疗糖尿病肾病的研究[J].实用诊断与治疗杂志,2013,1(3):62-63.
[3] Foley RN, Parfrey PS, Sarnak MJ. Epidemiology of cardiovasc-ular disease in chronic renal disease[J]. JA m Soc Nephrol, 2014,9(12Suppl):S16-23.
[4] 程团结,齐昆青,尚祥岭.胰激肤原酶联合撷沙坦治疗搪尿病肾病的疗效观察[J].中国社区医师:医学专业,2012,14(26):34-35.
[5] 郭毅飞.用胰激肤原酶联合撷沙坦治疗糖尿病肾病的效果分析[J].当代医药论丛,2014,12(18):226-227.
[6] 罗海清.胰激肤原酶联合频沙坦治疗糖尿病肾病的临床效果分析[J].当代医学,2015,21(11):64-65.
[7] Izumi S, Muano T, Mori A,et al. Common carotid artery stiffness, cardiovascular function and lipid metab olism after menopause[J]. Life Sci, 2015,78(15):1696-1701.
(收稿日期:2016-05-12)

