妊娠相关脑卒中的高危因素分析
胡 晋 李昀晖(通讯作者)
湖北黄石市中心医院(湖北理工学院附属医院)妇产科 黄石 435000
妊娠相关脑卒中的高危因素分析
胡 晋 李昀晖(通讯作者)
湖北黄石市中心医院(湖北理工学院附属医院)妇产科 黄石 435000
目的 了解妊娠相关脑卒中患者的高危因素,以期为临床该病的防治提供借鉴。方法 回顾2009-06—2013-12入我院的孕妇为研究对象,以诊断为妊娠相关脑卒中的孕妇为观察组,同时搜集与观察组前孕周、分娩过程中及产后天数相匹配的非脑卒中孕妇为对照组,2组1:1配比,收集一般情况、临床表现、病史及实验室与影像学资料、诊断、治疗及预后情况等,并采用Cox回归模型分析妊娠相关脑卒中患者的高危因素。结果 观察组共搜集37例,对照组37例,通过单因素分析,年龄、颅内动静脉畸形、贫血、血小板减少症、妊娠期高血压疾病、住院时间、多次妊娠、初产妇、D-二聚体阳性、肢体瘫痪、病理征等是妊娠相关脑卒中患者的高危因素,排除住院时间、D-二聚体阳性、肢体瘫痪、病理征等继发性因素后,对余下年龄、颅内动静脉畸形、贫血、血小板减少症、妊娠期高血压疾病、多次妊娠、初产妇等因素采用Cox回归模型进行多因素回归分析,发现妊娠期高血压疾病(OR=2.362,P<0.05)是妊娠相关卒中的独立危险因素。结论 妊娠期高血压疾病是妊娠相关脑卒中的高危因素,其患妊娠相关脑卒中的风险是非妊娠期高血压疾病的2.362倍。
妊娠相关脑卒中;高危因素;妊娠高血压疾病
妊娠相关脑卒中是妊娠期间产生的严重产科并发症,较为罕见,常发生于产前2 d到产后1 d,分为缺血性及出血性脑血管疾病,前者主要以脑组织局灶性血流供应不足为特点,包括缺血性脑卒中及颅内静脉窦血栓形成,而后者主要是以血流溢入脑实质或蛛网膜下腔为特点,包括出血性脑卒中。该病致残率及致死率高,致死率可高达8%~15%[1],据相关报道,妊娠相关脑卒中发病率(13.1~29.1)/10万[2-3]。妊娠相关脑卒中严重危害母胎健康,易导致产妇围生期死亡。所以,妊娠相关脑卒中致死致残率高,对孕妇危害大,其病因以及防治是产科医生长期关注的焦点,也是一直以来亟待解决的医学难题。目前,关于高龄妊娠相关脑卒中高危因素的研究较少,本文以2009-06—2013-12收入我院妊娠相关脑卒中患者为研究对象,探讨妊娠相关脑卒中患者的高危因素,以期为临床该病的防治提供借鉴。现报道如下。
1 资料与方法
1.1 病例来源 以2009-06—2013-12收入我院的妊娠相关脑卒中患者为研究对象,以诊断为妊娠相关脑卒中的孕妇为观察组,同时随机抽取与观察组前孕周、分娩过程中及产后时间相匹配的非脑卒中孕妇为对照组,2组1:1配比,观察组纳入标准:整个孕期、分娩时及产后6周内并发急性脑血管疾病且经脑CT、MRI或数字减影血管造影证实脑内有病灶或脑血管病变的孕产妇。纳入标准:(1)无烟酒等不良嗜好的患者;(2)无相关传染性疾病、有毒物质接触史、肝炎、结核、严重基础疾病患者。共搜集74例,观察组和对照组各37例,2组年龄、民族、居住环境等无明显差异(P>0.05),具有可比性。观察组中脑梗死(AIS)3例,脑出血(ICH)21例,颅内静脉窦血栓形成(CVT)4例,AIS合并CVT 6例,ICH合并CVT 2例,AIS+ICH合并蛛网膜下腔出血(SAH)1例。
1.2 方法 回顾2组一般情况:年龄、民族、居住环境;妊娠相关情况,如孕龄、孕次、产次、住院时间、分娩孕周、分娩方式、产后出血、产后贫血;既往史,如高血压家族史、糖尿病史、心脏病、糖尿病、血脂异常、高同型半胱氨酸血症、短暂性脑缺血发作史、卒中家族史、血栓史、颅内动静脉畸形、自身免疫性疾病、贫血、血小板减少症、妊娠前脑卒中史、肥胖症、口服避孕药史、不良生活习惯等,实验室检查、影像学检查、诊断、治疗及预后等情况并统计分析。
1.3 统计学方法 运用统计学软件SPSS 17.0,组间比较采用方差分析,连续型变量2组间比较采用t检验,不符合正态分布的采用秩和检验,率的比较采用χ2检验。多因素分析采用Cox回归模型进行多因素分析。检验水准取α=0.05。
2 结果
2.1 妊娠相关脑卒中患者一般情况 2组年龄、颅内动静脉畸形、贫血、血小板减少症、妊娠期高血压疾病、住院时间、多次妊娠、初产妇、D-二聚体阳性、肢体瘫痪、病理征有明显差异(P<0.05)。见表1。
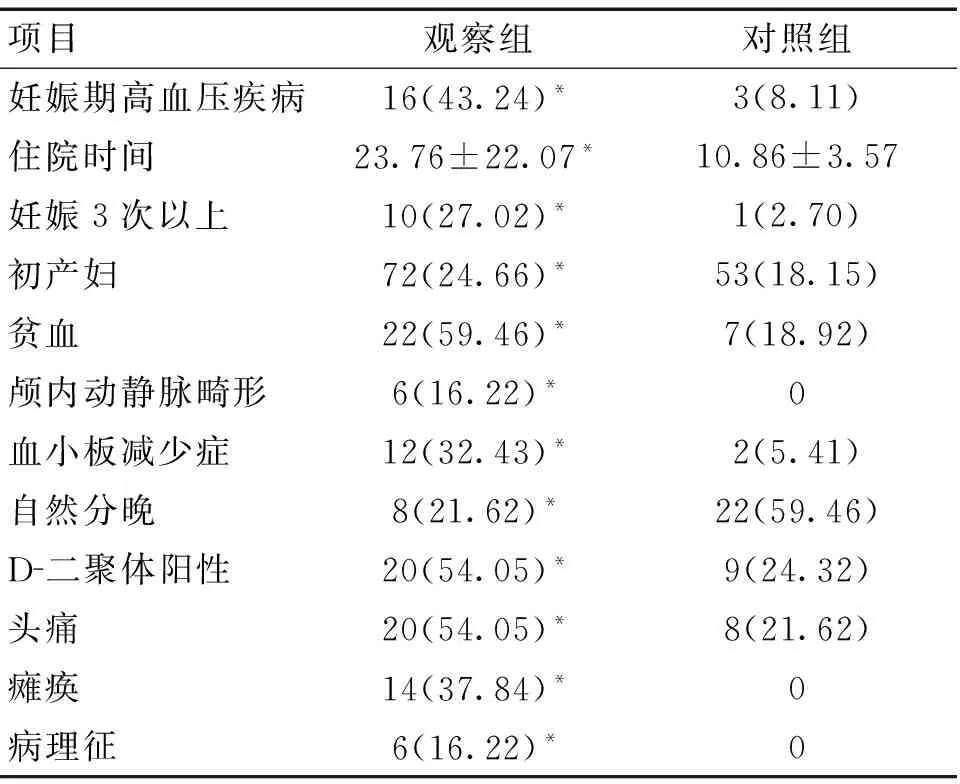
表1 2组一般情况比较
注,与对照组相比,*P<0.05
2.2 妊娠相关脑卒中的高危因素分析 排除住院时间、D-二聚体阳性、肢体瘫痪、病理征等继发性因素后,余下因素年龄、颅内动静脉畸形、贫血、血小板减少症、妊娠期高血压疾病、多次妊娠、初产妇等采用Cox回归模型进行多因素回归分析发现,妊娠期高血压疾病(OR=2.362,P<0.05)是妊娠相关脑卒中的独立危险因素。见表2。
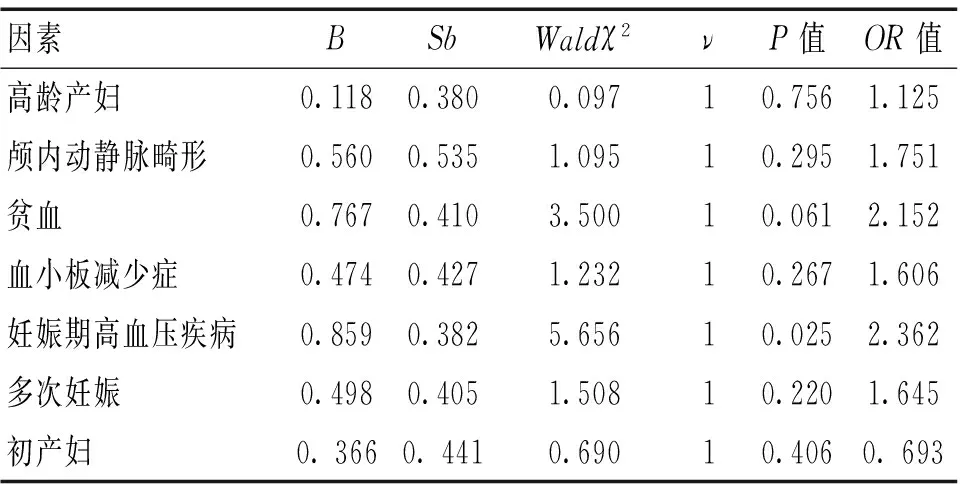
表2 妊娠相关脑卒中的高危因素分析
3 讨论
妊娠相关脑卒中是一种严重产科并发症,常发生于产前2 d到产后1 d,据统计在妊娠相关脑卒中全世界范围病死率约10%,全世界范围因妊娠相关脑卒中死亡的孕妇约5万人,严重危害母胎健康,是产妇围生期死亡原因之一。所以,妊娠相关脑卒中致死、致残率高,对孕妇危害大,其病因以及防治是产科医生长期关注的焦点。目前关于高龄妊娠相关脑卒中患者的高危因素的研究较少,因此我们对该病进行了流行病学调查。成人脑卒中最常见发病类型是脑梗死,脑出血次之,约占所有脑卒中事件的68.7%、31.3%[4],而妊娠相关脑卒中也分为缺血性及出血性,前者主要以脑组织局灶性血流供应不足为特点,后者主要以血流溢入脑实质或蛛网膜下腔为特点,本调查认为脑出血是妊娠相关脑卒中最常见的发病类型,继而为颅内静脉窦血栓形成、脑梗死。因此,妊娠相关性脑卒中不同于成人脑卒中,我们收集妊娠相关脑卒中患者一般情况、临床表现、病史及实验室与影像学资料、诊断、治疗及预后情况等,通过对非脑卒中孕妇的相关因素进行对比,2组年龄、颅内动静脉畸形、贫血、血小板减少症、妊娠期高血压疾病、住院时间、多次妊娠、初产妇、D-二聚体阳性、肢体瘫痪、病理征有明显差异(P<0.05),说明年龄、颅内动静脉畸形、贫血、血小板减少症、妊娠期高血压疾病、住院时间、多次妊娠、初产妇、D-二聚体阳性、肢体瘫痪、病理征可能是妊娠相关脑卒中的危险因素。但住院时间延长、D-二聚体阳性、肢体瘫痪、病理征等皆为脑卒中的继发性因素[5],予以排除后,对剩余的因素进行Cox回归模型进行多因素回归分析发现,年龄、颅内动静脉畸形、贫血、血小板减少症、多次妊娠、初产等因素与妊娠相关脑卒中相关性不大,而妊娠期高血压疾病(OR=2.362,P<0.05)是妊娠相关脑卒中的独立危险因素,患者获得妊娠相关脑卒中的风险是非妊娠期高血压疾病的2.362倍。妊娠期高血压疾病是一种严重产科并发症,于妊娠20周以后发生,基本病理变化类似于原发性高血压,为全身小动脉痉挛,导致全身多器官、组织缺血缺氧,主要表现为高血压、蛋白尿和水肿。妊娠期间血容量增加及静脉压升高,部分孕妇合并脑血管畸形及动脉瘤在妊娠期及产褥期更易破裂,如果血压增加及水肿未及时有效治疗,进而发展为脑出血,甚至脑疝形成。因此,高龄孕妇并发症的风险增加,胎儿畸形的发生率增加;而妊娠期高血压疾病是妊娠相关脑卒中的高危因素,所以更需仔细观察病情,及时发现脑卒中,及时采取控制血压、抗癫痫、适时终止妊娠等必要的治疗,尽可能避免因此带来的不良结局。
本研究病例数有限,仍存在较多不足,不能囊括与妊娠相关脑卒中的高危因素相关的所有因素,且妊娠相关脑卒中常并发视网膜病变、前置胎盘、妊娠期糖尿病等,可能与妊娠相关脑卒中互为因果,并加重其病理过程,并对高危因素有影响[6-8],所以,有待进一步前瞻性、大规模、多中心的临床研究加以证实。
[1] 刘国莉,赵耘.妊娠相关脑卒中临床病例分析[J].中国医刊,2006,41(6):30-32.
[2] 高辉,金丽萍,贾晓芳,等.妊娠相关脑静脉及静脉窦血栓形成的临床分析[J].医学研究杂志,2011,40(7):101-104.
[3] 颜晓晓,邵蓓.中国大陆妊娠相关性脑卒中314例临床资料分析[J].中国临床神经科学,2012,20(6):665-667;674.
[4] 邵嘉申,吴昊,徐先明,等.妊娠合并脑卒中的临床特点分析[J].中华围产医学杂志,2011,14(3):177-178.
[5] 陈玉杰.妊娠期和产褥期并发脑卒中18例临床分析[J].中国实用神经疾病杂志,2012,15(20):62-63.
[6] 徐跃峤,陈文劲,王宁,等.妊娠相关脑卒中合并脑疝的临床分析[J].北京医学,2008,30(6):332-334.
[7] 凌丹芸,曹国良,王传慧,等.妊娠相关血浆蛋白A与缺血性脑血管疾病的相关性研究[J].医学临床研究,2014,31(3):462-464.
[8] 张会,周长钰.妊娠相关血浆蛋白A对急性冠状动脉患者的预后价值[J].临床荟萃,2013,28(9):991-996.
(收稿2015-10-15)
R747.9
A
1673-5110(2016)19-0028-02

