不同剂量右美托咪定经鼻雾化用药在小儿术前镇静效果的比较
徐 瑾,邓晓明,杨 冬,魏灵欣,郅 娟,徐文莉,刘具会
中国医学科学院 北京协和医学院 整形外科医院麻醉科,北京 100144
·论 著·
不同剂量右美托咪定经鼻雾化用药在小儿术前镇静效果的比较
徐 瑾,邓晓明,杨 冬,魏灵欣,郅 娟,徐文莉,刘具会
中国医学科学院 北京协和医学院 整形外科医院麻醉科,北京 100144
目的 比较小儿术前经鼻雾化给予不同剂量右美托咪定(DEX)的镇静效果。方法 择期全麻下行整形外科手术的患儿41例,ASA 分级Ⅰ级,年龄3~6岁,随机分为DEX 1 μg/kg组(D1组,n=21)和DEX 2 μg/kg组(D2组,n=20)。经鼻雾化用药后每5 min评估患儿的镇静评分,并评估患儿入手术室前与父母的分离情况,观察用药后小儿心率(HR)和血氧饱和度(SpO2)变化。结果 D1组和D2组患儿镇静起效时间分别为30 min和20 min;与父母分离的满意率分别为61.9%和95.0%,差异有统计学意义(χ2=5.549,P=0.010);D1组患儿用药后HR无明显变化(t=-0.299,P=0.767),D2组患儿用药后30 min的HR较用药前下降了15.8%(t=2.415,P=0.021);两组患儿用药后30 min的SpO2变化差异均无统计学意义(t=-1.426,P=0.162;t=-1.096,P=0.280)。结论 麻醉前30 min予患儿经鼻雾化喷入DEX 1 μg/kg和2 μg/kg,均可获得良好的镇静作用,其中DEX 2 μg/kg起效更快,镇静效果更满意,患儿更易与父母分离。
右美托咪定;经鼻雾化给药;小儿;术前镇静
ActaAcadMedSin,2016,38(5):563-567
右美托咪定(dexmedetomidine,DEX)是一种高选择性α2-肾上腺素能受体激动剂,具有镇静、抗焦虑、抗交感、减弱应激和镇痛等多重作用,术前使用不仅可以有效缓解小儿手术前的恐惧、焦虑和与父母的分离困难,还能够确保麻醉诱导的平稳顺畅,减少麻醉药用量[1]。在众多给药途径中,经鼻用药简单、方便、无创、刺激性小,是小儿用药的首选方法。本研究观察了不同剂量DEX术前经鼻雾化给药在小儿整形外科手术中的镇静效果,以期为临床合理选用提供参考。
对象和方法
对象及分组 2015年11月至2016年4月在中国医学科学院整形外科医院择期全麻下行整形外科手术的患儿41例,其中,男29例,女12例,平均年龄(4.7±1.2)岁(3~6岁),均为美国麻醉医师协会(American Society of Anesthesiologists,ASA) 分级Ⅰ级。入选标准:(1)ASA I级,3~6岁患儿;(2)有完整的临床资料;(3)获得患者或监护人的知情同意。排除标准:(1)体重在10~30 kg之外;(2)存在气道异常及上呼吸道感染、支气管哮喘、对DEX过敏、心律失常、先天性心脏病、精神异常、自闭症或其他心理发育障碍病史。采用随机数字表法分为两组:(1)D1组(n=21):给予DEX 1 μg/kg(批号:H20090248,江苏恒瑞药业股份有限公司);(2)D2组(n=20):给予DEX 2 μg/kg。本研究经中国医学科学院整形外科医院伦理委员会批准,所有患儿的监护人均签署知情同意书。
麻醉方法 所有患儿均禁食8 h,禁饮4 h,按照双盲法,由1名医生用经鼻雾化给药装置(LMA MAD Nasal,美国)给患儿喷入观察药物。D1组及D2组药物均采用生理盐水稀释至0.6 ml,给药时患儿处于父母怀抱位,操作者一手托举固定患儿头枕部,一手持雾化给药装置经双侧鼻孔等量、快速推注给药。另一名医生监测患儿心率(heart rate,HR)及血氧饱和度(saturation of peripheral oxygen,SpO2),观察给药时(T0),给药后5 min(T1)、10 min(T2)、15 min(T3)、20 min(T4)、25 min(T5)、30 min(T6)患儿的镇静程度,采用Ramsay评分法进行评分,具体如下:1 分:焦虑、躁动或不安;2分:平静、合作;3分:嗜睡,对指令反应敏捷;4分:浅睡眠状态,大声呼唤反应可唤醒;5分:入睡,对大声呼唤反应迟钝; 6分:深睡,对大声呼唤无反应。镇静评分达到4分视为镇静起效。给药后30 min患儿转入手术室,观察患儿与父母分离时的情绪状态,采用4分法进行评分,具体如下:1分:平静;2分:不安、不笑、犹豫、沉默;3分:大哭;4分:猛烈摇晃,大哭伴肢体运动、反抗。评分为1分或2分表示患儿分离时情绪状态满意,评分为3分或4分表示患儿与父母分离时的情绪状态不满意。当患儿接诊入手术室时观察结束。
观察指标 患儿经鼻给药后各观察时间点的镇静程度;患儿与父母分离时的评分;记录患儿给药前及给药后15 min、30 min的HR及SpO2变化情况。

结 果
两组患儿一般情况比较 两组患儿在年龄[(4.6±1.2)岁比(4.7±1.3)岁;t=-0.210,P=0.834]、男女性别比(14∶7比15∶5;χ2=0.344,P=0.558)和体重[(22.4±5.2)kg比(21.1±6.7)kg;t=0.687,P=0.496]等方面差异均无统计学意义。
两组患儿不同时间点镇静评分的比较 D1组患儿镇静起效时间为30 min,D2组患儿镇静起效时间为20 min;15(Z=-3.761,P=0.000)、20(Z=-2.586,P=0.010)、25(Z=-3.424,P=0.001)、30 min(Z=-3.437,P=0.001)时的镇静评分差异有统计学意义(表1)。
两组患儿与父母分离评分的比较 D2组患儿与父母分离的满意率为95.0%,明显高于D1组患儿的61.9%(χ2=5.549,P=0.010)(表2)。
两组患儿HR和SpO2变化情况比较 D1组患儿用药后HR与用药前没有明显变化(t=-0.299,P=0.767);D2组患儿用药后30 min的HR较用药前下降了15.8%(t=2.415,P=0.021)。两组患儿用药后的SpO2与用药前差异均无统计学意义(t=-1.426,P=0.162;t=-1.096,P=0.280)(表3)。
讨 论
患儿术前与家长的强行分离不仅可以导致小儿的恐惧、焦虑、哭闹、延长麻醉诱导时间和增加麻醉药用量,还可以对患儿术后的行为造成明显的影响,甚至影响小儿的心理发育[2]。Watson等[3]研究证实,强制麻醉诱导可引起17%~57%患儿性格及行为发生改变,包括夜游、尿床、易怒。临床研究显示,术前通过静脉、口服等多种途径使用一定剂量的镇静镇痛药物可以有效缓解小儿术前的恐惧、焦虑和分离困难[4]。其中,经鼻给药以无创、安全、操作简单、刺激性小且能快速起效等优点,更易为年龄较小的患儿接受[5]。
DEX作为高选择性α2-肾上腺素受体激动剂,通过作用于脑干蓝斑核产生中枢性镇静、镇痛、抗焦虑作用[6]。DEX经鼻给药黏膜吸收良好,生物利用度可达65%。经鼻雾化给药装置可使药物微粒化喷出30~100 μm,使其附着在黏膜表层而不会下落入咽喉,增加黏膜接触面积,提高药物吸收率。与滴注相比,雾化喷入给药方式稳定,分布面积更大[7],甚至可以通过鼻腔黏膜分布的嗅神经,直接将药物运送至大脑和脑脊液,产生中枢性镇静效应[8]。动物研究发现,经鼻雾化给予咪达唑仑与滴注用药方式相比,雾化方式给药的脑脊液药物浓度更高[9]。
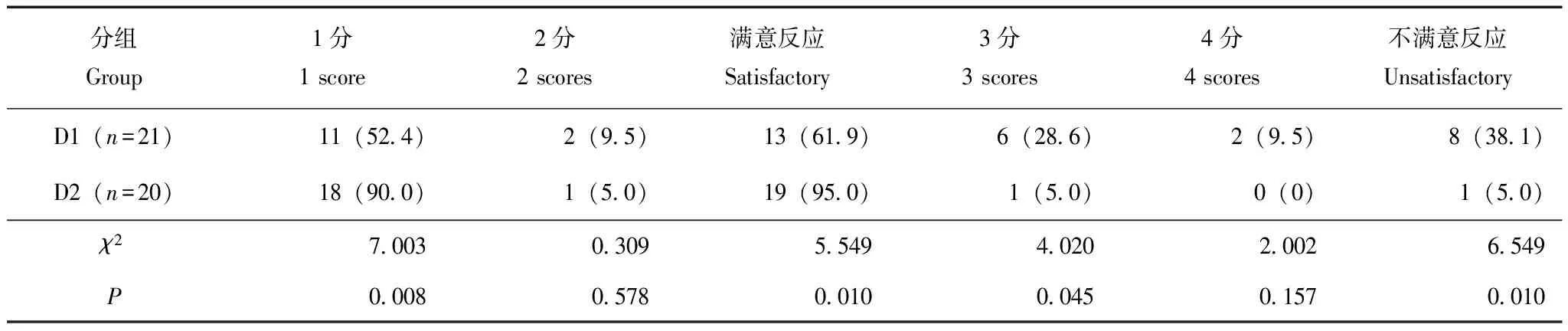
表 2 两组患儿与父母分离评分的比较[n(%)]

表 3 两组患儿经鼻给药后HR及SpO2的比较(x-±s)
HR:心率;SpO2:血氧饱和度;与用药前比较,at=2.187,P=0.035,bt=2.415,P=0.021
HR:heart rate;SpO2:saturation of peripheral oxygen;at=2.187,P=0.035,bt=2.415,P=0.021 compared with baseline
Cimen等[10]研究发现,给予2~6岁小儿术前DEX 1 μg/kg滴鼻,用药30 min后均可达满意镇静评分。在小儿年龄的分层研究中提示,DEX 2 μg/kg滴鼻在5~8岁小儿镇静效果明显优于1 μg/kg,而1~4岁小儿两种剂量无明显差异[11]。在一项小儿脑干听觉诱发电位的检测中,给予44名患儿DEX 3 μg/kg滴鼻,患儿检测完成率达89%,但有2名患儿出现SpO2下降,其中1名降至86%,1名维持在90%~93%[12]。本研究考虑到用药的有效性及安全性,采用术前经鼻雾化喷入DEX剂量为1和2 μg/kg进行比较。
Yuen等[11]给予1~8岁小儿经鼻滴注DEX 1 μg/kg及DEX 2 μg/kg,结果显示镇静起效时间分别为30及25 min。由于患儿手术前等待接诊时间不宜过长,因此本研究只观察用药后30 min内的镇静效果。给药时所有患儿均处于父母怀抱位,增加了患儿安全感,在一定程度上减少对经鼻给药的抵触。本研究结果显示,接受经鼻雾化喷入给药的所有患儿,未有鼻腔烧灼、胀痛、痒等不适主诉。经鼻雾化给药30 min后,D1组及D2组患儿的镇静评分均可达到4分。其中D2组的镇静效果优于D1组,在20 min时开始起效,30 min时达到5分,获得较为满意的镇静效果。本研究结果中DEX 2 μg/kg组患儿的镇静起效时间优于Yuen等[11]观察结果,推测这可能与我们采用经鼻雾化喷入给药,较滴鼻给药相比减少药物经鼻咽腔丢失而发挥经口给药有关。此外,经鼻雾化用药后30 min,D2组小儿与父母的分离满意率为95.0%,显著高于D1组的61.9%,提示小儿与父母的分离情况与小儿的镇静程度相关,镇静程度较深的D2组小儿多为睡眠状态,与家长的分离更加容易。
由于DEX可以减少交感神经系统兴奋性,产生良好的镇静镇痛作用,有可能在一定程度减慢小儿HR,甚至有可能出现严重的血管迷走性晕厥及严重心动过缓[13],故本研究观察了给药前后HR和SpO2变化情况。结果显示,D2组小儿在给药后15和30 min,HR分别下降了11.4%和15.8%,而D1组则无明显变化。提示经鼻雾化给予DEX后,患儿的HR下降程度与DEX呈剂量相关,剂量越大,HR下降越明显。尽管本研究中没有出现HR下降超过30%以及SpO2低于95%的情况,但仍需关注小儿DEX经鼻应用的安全性,监测循环的改变。
经鼻雾化喷入给药装置虽可通过增加黏膜接触面积而提高药物吸收率,但是不排除仍有部分药液经咽腔丢失而发挥经口给药的效果,然而很难计算这部分经咽部丢失的药液量。另外,在本研究中,我们并没有评估经鼻雾化喷入DEX的峰值效应及监测血浆药物浓度,如果延长观察时间,两组中可能会有更多的患儿可以达到满意镇静状态。受客观条件限制,本研究对于患儿镇静状态的评估仅采用Ramsay评分法,未行更多的方法如脑电双频指数、听觉诱发试验等进行联合监测以判定患儿的镇静深度,这也是我们下一步将关注解决的问题。
综上,本研究结果显示,小儿麻醉诱导前30 min经鼻雾化给予DEX 1 μg/kg和2 μg/kg均可获得良好的镇静作用。其中DEX 2 μg/kg的起效更快,镇静效果更满意,患儿与父母分离的满意率达到95%,可作为小儿经鼻雾化用药的推荐剂量。
[1]Plambech MZ,Afshari A. Dexmedetomidine in the pediatric population: a review[J]. Minerva Anestesiol,2015,81(3):320- 332.
[2]Mccann ME,Kain ZN. The management of preoperative anxiety in children: an update[J]. Anesth Analg,2001,93(1):98- 105.
[3]Watson AT,Visram A. Children’s preoperative anxiety and postoperative behaviour[J]. Paediatr Anaesth,2003,13(3):188- 204.
[4]Roback MG,Carlson DW,Babl FE,et al. Update on pharmacological management of procedural sedation for children[J]. Curr Opin Anaesthesiol,2016,29 (Suppl 1):S21-S35.
[5]Primosch RE,Bender F. Factors associated with administration route when using midazolam for pediatric conscious sedation[J]. ASDC J Dent Child,2001,68(4): 233- 238,228.
[6]Correa-Sales C,Rabin BC,Maze M. A hypnotic response to dexmedetomidine,an alpha 2 agonist,is mediated in the locus coeruleus in rats[J]. Anesthesiology,1992,76(6):948- 952.
[7]Primosch RE,Guelmann M. Comparison of drops versus spray administration of intranasal midazolam in two-and three-year-old children for dental sedation[J]. Pediatr Dent,2005,27(5):401- 408.
[8]Vyas TK,Shahiwala A,Marathe S,et al. Intranasal drug delivery for brain targeting[J]. Curr Drug Deliv,2005,2(2):165- 175.
[9]Henry RJ,Ruano N,Casto D,et al. A pharmacokinetic study of midazolam in dogs: nasal dropvs.atomizer administration[J]. Pediatr Dent,1998,20(5):321- 326.
[10]Cimen ZS,Hanci A,Sivrikaya GU,et al. Comparison of buccal and nasal dexmedetomidine premedication for pediatric patients[J]. Paediatr Anaesth,2013,23(2):134- 138.
[11]Yuen VM,Hui TW,Irwin MG,et al. A randomised comparison of two intranasal dexmedetomidine doses for premedication in children[J]. Anaesthesia,2012,67(11): 1210-1216.
[12]Reynolds J,Rogers A,Medellin E,et al. A prospective,randomized,double-blind trial of intranasal dexmedetomidine and oral chloral hydrate for sedated auditory brainstem response (ABR) testing[J]. Paediatr Anaesth,2016,26(3):286- 293.
[13]Patel VJ,Ahmed SS,Nitu ME,et al. Vasovagal syncope and severe bradycardia following intranasal dexmedetomidine for pediatric procedural sedation[J]. Paediatr Anaesth,2014,24(4):446- 448.
Comparison of Sedative Effects of Two Spray Administration of Intranasal Dexmedetomidine Doses for Premedication in Children
XU Jin,DENG Xiao-ming,YANG Dong,WEI Ling-xin,ZHI Juan,XU Wen-li,LIU Ju-hui
Department of Anesthesiology,Plastic Surgery Hospital,CAMS and PUMC,Beijing 100144,China
DENG Xiao-ming Tel:010- 88772082,E-mail:dengxiaoming2003@sina.com
Objective To compare two spray administration of intranasal dexmedetomidine (DEX) doses for premedication in children. Methods In this prospective,randomized,double-blind study,41 children aged 3- 6 years were enrolled. Children were assigned to receive either spray administration of intranasal DEX 1 μg/kg (Group D1) or 2 μg/kg (Group D2). The Ramsay Sedation Scale scores were evaluated at 5 min intervals. Sedation status at separation from patient was also evaluated. Heart rate (HR) and saturation of peripheral oxygen (SpO2) were recorded before and every 15 min after drug administration. Results The median sedation onset time was 30 min and 20 min in group D1 and group D2,respectively. Compared with the children in group D1,those in group D2 were significantly more sedated when they were separated from their parents (61.9%vs. 95.0%,respectively)(χ2=5.549,P=0.010). In Group D2,the HR decreased by 15.8% (t=2.415,P=0.021) 30 min after the spray administration of intranasal DEX. Compared with the baseline values,there was no significant difference in both groups in terms of SpO2(t=-1.426,P=0.162;t=-1.096,P=0.280)and HR in group D1 (t=-0.299,P=0.767) 30 min after the spray administration of intranasal DEX. Conclusion Spray administration of intranasal DEX 2 μg/kg provides superior sedation in children.
dexmedetomidine; intranasal; children; premedication
邓晓明 电话:010- 88772082,电子邮件:dengxiaoming2003@sina.com
R614
A
1000- 503X(2016)05- 0563- 05
10.3881/j.issn.1000- 503X.2016.05.013
2016- 06- 01)

