孕产妇不同分娩方式的选择及结局探讨
庞运夺,马艳,董胜雯,孙忠
孕产妇不同分娩方式的选择及结局探讨
庞运夺1,马艳2,董胜雯1,孙忠3△
目的调查初产妇及经产妇不同情况下分娩方式的选择,并对其分娩结局进行交叉比较。方法回顾性分析天津医科大学总医院妇产科2013年1月1日—2014年12月31日入院分娩产妇7 509例的临床资料,其中初产妇6 229例,经产妇1 280例。统计初产妇和经产妇阴道分娩和剖宫产例数及经产妇中剖宫产者的剖宫产指征构成比,比较初产妇及瘢痕子宫孕产妇再次妊娠选择阴道分娩与剖宫产的比例及结局。结果经产妇剖宫产率高于初产妇(69.06%vs.57.54%,χ2=59.19,P<0.05)。其中瘢痕子宫妇女再次妊娠631例,经阴道分娩39例(6.18%),再次剖宫产592例(93.82%)。经产妇选择剖宫产的手术指征以瘢痕子宫为主。初产妇及瘢痕子宫孕产妇选择阴道分娩结局与剖宫产相比新生儿体质量较轻,孕产妇住院时间较短,产后24 h出血量和产后发热例数均较少(均P<0.05),在新儿评分方面差异无统计学意义。初产妇与瘢痕子宫孕产妇选择阴道分娩结局差异无统计学意义。瘢痕子宫经产妇再次剖宫产与初产妇首次剖宫产相比,会增加孕产妇产后24 h出血量和产后发热例数(P<0.05)。结论经产妇再次分娩仍以剖宫产为主;瘢痕子宫经产妇再次妊娠经阴道分娩的结局明显优于首次和再次剖宫产者,经阴道分娩是孕产妇较为安全的分娩方式。
分娩;剖宫产术;阴道分娩;剖宫产后阴道分娩;瘢痕子宫
随着“二孩政策”的全面放开,我市孕产妇将会迎来新的生育小高峰。目前我市初产妇剖宫产比例虽然较前几年有所下降,但仍然维持在相对较高水平,这样既会影响初产妇和新生儿的分娩结局,又将很大程度地影响今后二孩的分娩方式及分娩结局[1];而经产妇特别是瘢痕子宫孕产妇生育二孩再次选择剖宫产将给孕产妇本身带来很大的痛苦,也会在一定程度上影响新生儿的结局,这也可能是单独二孩政策放开以来新增人口数目远不如预期的原因之一。目前针对部分特殊孕产妇群体分娩方式的研究较多,如妊娠合并心脏病、妊娠合并高血压等,但针对不同孕产妇情况选择不同分娩方式及结局的比较研究相对较少。本研究通过调查初产妇及经产妇不同情况下分娩方式的选择,并对其分娩结局进行交叉比较,特别是瘢痕子宫妇女再次妊娠的分娩方式,探讨孕产妇如何选择适宜的分娩方式以降低分娩痛苦、改善分娩结局。
1 资料与方法
1.1 一般资料天津医科大学总医院妇产科2013年1月1日—2014年12月31日入院分娩产妇7 626例,排除中期引产、晚期流产和胎儿畸形、胎死宫内等117例,最终纳入研究7 509例,年龄21~42岁,平均(28.00±5.37)岁、孕周37+3~41周、孕次1~7次、产次0~4次。其中初产妇6 229例,经产妇1 280例,初产妇年龄[(23.21±3.16)岁]低于经产妇[(25.94± 2.34)岁],差异有统计学意义(t=3.16,P<0.05);孕周差异无统计学意义[(39.00±3.02)周vs.(38.00±2.73)周,t=1.06,P>0.05)。
1.2 指标收集由专人如实记录7 509例入院分娩产妇的年龄、孕周、住院时间、分娩方式、新生儿体质量、Apgar评分、产后发热和产后出血情况。统计初产妇、经产妇阴道分娩和剖宫产例数;分析经产妇中剖宫产者的剖宫产指征构成比。在初产妇中随机抽取经阴道分娩40例(A组)和剖宫产600例(B组),并选择经产妇中全部瘢痕子宫妇女再次妊娠阴道分娩39例(C组)和再次剖宫产592例(D组),进行不同分娩方式和结局的比较。经产妇中首次经阴道分娩的孕产妇再次妊娠,如无严重医学剖宫产指征均会再次经阴道分娩,故暂不列入本研究。
1.3 统计学方法采用SPSS 16.0统计学软件进行数据处理,计数资料组间比较采用χ2检验;计量资料以均数±标准差表示,2组间比较采用独立样本t检验,多组间比较采用方差分析,组间多重比较行LSD-t检验,P<0.05为差异有统计学意义。
2 结果
2.1 初产妇及经产妇阴道分娩和剖宫产比例初产妇阴道分娩2 645例,剖宫产3 584例,比例为1∶1.36;经产妇阴道分娩396例,剖宫产884例,比例为1∶2.23;经产妇剖宫产比例高于初产妇(χ2=59.19,P<0.05)。其中瘢痕子宫妇女再次妊娠631例,经阴道分娩39例(6.18%),再次剖宫产592例(93.82%)。
2.2 经产妇主要剖宫产指征构成比经产妇中剖宫产884例主要剖宫产指征构成比见表1,以瘢痕子宫为主,其次位列前5的分别为妊娠高血压疾病、巨大儿、前置胎盘和HELLP综合征。
2.3 初产妇与瘢痕子宫孕产妇不同分娩方式结局的比较4组除新生儿评分差异无统计学意义外,其余结局指标差异均有统计学意义。A组和C组的结局指标均优于B组和D组(均P<0.05),A组与C组差异均无统计学意义,B组与D组产后24 h出血量和产后发热比例差异有统计学意义,其余结局指标差异均无统计学意义,见表2。
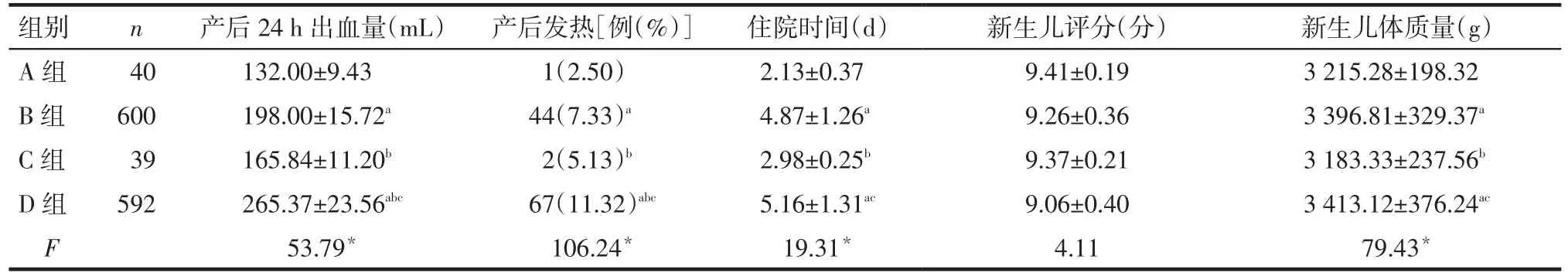
Tab.2Comparison of outcomes of different delivery modes between primipara and pregnant women with scar uterus表2 初产妇与瘢痕子宫孕产妇不同分娩方式结局的比较
3 讨论
3.1 初产妇和经产妇经阴道分娩的分娩结局均较好目前经产妇选择剖宫产主要受前次分娩方式的影响,以瘢痕子宫为主[2]。本研究结果显示,初产妇与经产妇在分娩方式的选择上存在较大差异,经产妇剖宫产率(69.06%)高于初产妇(57.54%),其中瘢痕子宫妇女再次妊娠选择剖宫产的比例高达93.82%。关于剖宫产后再次妊娠分娩方式的选择仍存在较大的争议,争议焦点主要为瘢痕子宫能否承受分娩过程中宫缩乏力等影响,是否会引发子宫破裂等严重并发症,威胁母婴安全[3]。本研究结果显示,无论是初产妇还是瘢痕子宫妇女再次妊娠选择经阴道分娩,其在孕产妇的产后24 h出血量、发热例数及新生儿评分等结局指标差异均无统计学意义,提示阴道分娩是针对所有适宜的孕产妇较为安全的分娩方式。
3.2 经阴道分娩的分娩结局优于剖宫产本研究结果显示,初产妇、瘢痕子宫妇女经阴道分娩和剖宫产的分娩结局仅在新生儿评分方面无明显差异,其余结局指标差异均有统计学意义,且无论是初产妇还是瘢痕子宫妇女再次妊娠选择经阴道分娩,其分娩结局均优于剖宫产组,再次说明瘢痕子宫经产妇再次妊娠经阴道分娩是切实可行的。但本次调查也发现,目前孕产妇的剖宫产率仍较高,即使是初产妇的剖宫产率(57.54%)也远高于WHO建议的剖宫产率低于15%[4],提示应进一步采取措施提高阴道分娩比例,降低剖宫产率,尤其随着二孩政策的全面放开,今后经产妇比例会大幅增加,只有首先降低初产妇剖宫产率,才可能降低整体孕产妇的剖宫产率。
3.3 首次剖宫产的分娩结局优于再次剖宫产有研究表明,多次剖宫产除了会增加孕产妇的不良结局外,还会影响新生儿的结局[5]。本研究结果也显示,再次剖宫产会增加孕产妇的产后24 h出血量和发热例数,给孕产妇带来更多的痛苦。但4组在新生儿评分方面无明显差异,其原因可能与本研究未将多次剖宫产单独分组有关,仍待研究验证。
3.4 瘢痕子宫孕产妇再次妊娠经阴道分娩的可行性及新生儿体质量对其影响有报道称瘢痕子宫孕妇进行阴道试产的成功率可以达到80%以上[6]。Makoha等[7]研究认为,子宫破裂的风险并不会随剖宫产次数的增加而升高。那么瘢痕子宫经产妇在什么情况下才能经阴道分娩,美国妇产科学会也指出选择合适的病例进行阴道试产是安全合理的[8]。李秀平等[9]研究指出由于巨大儿胎头较大且硬,可缩性小,肢体丰满,在头盆之比相同的情况下,巨大儿通过正常产道较正常儿通过狭窄骨盆更困难,因此不可轻易采用试产。但杨佳等[10]研究则表明巨大胎儿并不增加子宫破裂和母儿不良围生结局的危险性,新生儿体质量对分娩方式的选择及结局的影响还需要临床工作者进行更多的资料统计和研究。
[1]Li YH.To study the pregnancy will and the appropriate delivery mode of cesarean delivery women under the"Two-child policy"[J]. Henan Medical Research,2015,24(7):36-37.[李艳红.“二胎政策”下剖宫产妇女再次妊娠意愿及再次适宜分娩方式探讨[J].河南医学研究,2015,24(7):36-37].doi:10.3969/j.issn.1004-437X.2015.07.017.
[2]Wu JP,Shang YQ.Analysis the delivery mode of 186 cases of scar uterus pregnancy[J].China Maternal and Child Health Care,2014,29(7):1177-1179.[吴景平,尚雅琼.186例瘢痕子宫妊娠后的分娩方式分析[J].中国妇幼保健,2014,29(7):1177-1179]. doi:10.7620/zgfybj.j.issn.1001-4411.2014.08.10
[3]Wang LP,Dai XY,Zhu HX.Obstetric treatment of pregnancy again after cesarean delivery[J].Chin J Obstet Gynecol,2002,11(4): 218-221.[王旅萍,代雪莹,朱新红.剖宫产术后再次妊娠的产科处理[J].中华妇产科杂志,2002,11(4):218-221].
[4]Li DY,Yuan LP,Wang H.Selection of delivery mode and its influencing factors among pregnant women[J].Chin J Public Health,2014,30(6):829-831.[李东燕,袁丽萍,王华.孕产妇分娩方式选择及影响因素分析[J].中国公共卫生,2014,30(6): 829-831].doi:10.11847/zgggws2014-30-06-48.
[5]Zhou LP.The effects of repeated cesarean delivery on maternal and newborn[J].China Maternal and Child Health Care,2013,28(27): 4550-4553.[周丽屏.重复剖宫产对孕产妇及新生儿的影响[J].中国妇幼保健,2013,28(27):4550-4553].doi:10.7620/ zgfybj.j.issn.1001-4411.2013.28.46.
[6]Spong CY,Landon MB,Gilbert S,et al.Risk of uterine rupture and adverse perinatal outcome at term after cesarean delivery[J]. Obstet Gynecol,2007,110(4):801-807.
[7]Makoha FW,Felimban HM,Fathuddien MA,et al.Multiple cesarean section morbidity[J].Int J Gynaecol Obstet,2004,87(3): 227-232.
[8]Chang WC,Chang DY,Huang SC,et al.Use of three-dimensional ultrasonography in the evaluation of uterine perfusion and healing after laparoscopic myomectomy[J].Fertil Steril,2009,92(3): 1110-1115.
[9]Li XP.236 cases of macrosomia delivery way and its prognosis[J]. Tianjin Med J,2001,29(4):236-237.[李秀平.236例巨大儿分娩方式及其预后[J].天津医药,2001,29(4):236-237].
[10]Yang J,Liu HM,Zhang YW,et al.The analysis of factors associated with delivery mode of pregnant women[J].Chin J Dis Control,2012,16(4):275-279.[杨佳,刘明慧,张亚玮,等.孕妇分娩方式及其影响因素分析[J].中华疾病控制杂志,2012,16(4):275-279].
(2016-02-01收稿2016-08-27修回)
(本文编辑陈丽洁)
Study of different modes of delivery and outcome of pregnant women
PANG Yunduo1,MA Yan2,DONG Shengwen1,SUN Zhong3△
1 Nursing School of Tianjin Medical University,Tianjin 300070,China;2 The Department of Obstetrics and Gynecology,General Hospital of Tianjin Medical University;3 Public Health School of Tianjin Medical University△
ObjectiveTo study the different selections of delivery mode of pregnant women,and compare their outcomes.MethodsData of 7 509 pregnant women hospitalized in the General Hospital of Tianjin Medical University between January 2013 and December 2014 were retrospectively analyzed.Of them,there were 6 229 cases of primipara and 1 280 cases of multipara.The numbers of vaginal delivery and cesarean delivery were statistical analyzed between primipara and multipara.The cesarean delivery indications of multipara was also studied.The vaginal delivery rates and cesarean delivery rates,and their outcomes were compared between primipara and scar uterus maternal pregnancy.ResultsThe cesarean delivery rate was higher in multipara than that of primipara(69.06%vs.57.54%,χ2=59.19,P<0.05).Among them,631 cases were uterine scar pregnancy,39 cases(6.18%)were vaginal delivery and 592 cases(93.82%)were cesarean delivery.The uterine scar was the main indicator for cesarean delivery in multipara.Compared the outcomes of cesarean delivery,the weight of neonatal body mass was relatively light,the hospital stay was shorter,the amount of 24 h postpartum bleeding and postpartum fever were less in vaginal delivery in primipara and pregnant women with uterine scar(P<0.05). There were no significant differences in scores of newborn.There were no significant differences in outcomes of vaginal delivery between primipara and pregnant women with uterine scar.Compared outcomes of cesarean delivery between multipara with scar uterus and primipara,there were increased maternal blood loss and postpartum fever in multipara with scar uterus(P<0.05).ConclusionThe cesarean delivery is still the mainly mode for multipara.The vaginal delivery is the best mode for pregnant women with scar uterus compared with that of primipara.The vaginal delivery is the safer way of delivery for pregnant women.
parturition;cesarean section;vaginal delivery;vaginal birth after cesarean;scarred uterus
R714
A
10.11958/20160033
1天津医科大学护理学院(邮编300070);2天津医科大学总医院妇产科;3天津医科大学公共卫生学院
庞运夺(1987),女,助理实验师,硕士在读,主要从事临床实验教学研究
△通讯作者E-mail:sunzhong@tmu.edu.cn

