成人与儿童鼻窦胚胎性横纹肌肉瘤比较
周 围ZHOU Wei杨晓燕YANG Xiaoyan董 帜DONG Zhi冯仕庭FENG Shiting崔敏毅CUI Minyi
作者单位1. 佛山市顺德区第一人民医院放射科 广东佛山 528300 2. 广州中医药大学附属深圳市中医院放射科广东深圳 518033 3. 中山大学附属第一医院放射科 广东广州510080 4. 中山大学附属口腔医院放射科 广东广州510055
成人与儿童鼻窦胚胎性横纹肌肉瘤比较
周 围1ZHOU Wei杨晓燕2YANG Xiaoyan董 帜3DONG Zhi冯仕庭3FENG Shiting崔敏毅4CUI Minyi
作者单位1. 佛山市顺德区第一人民医院放射科 广东佛山 528300 2. 广州中医药大学附属深圳市中医院放射科广东深圳 518033 3. 中山大学附属第一医院放射科 广东广州510080 4. 中山大学附属口腔医院放射科 广东广州510055
Department of Radiology, Guanghua School of Stomatology, Hospital of Stomatology, Sun Yat-sen University, Guangzhou 510055, China
Address Correspondence to: CUI Minyi E-mail: cuiminyi@163.com
中国医学影像学杂志2016年 第24卷 第8期:565-569
Chinese Journal of Medical Imaging 2016 Volume 24 (8): 565-569
目的 鼻窦胚胎性横纹肌肉瘤是少见肿瘤,好发于儿童,成人患者相对更罕见,极易误诊,比较成人和儿童患者临床、影像和病理的异同,有助于提高对成人鼻窦胚胎性横纹肌肉瘤的认识。资料与方法 回顾性分析经手术病理确诊的18例鼻窦胚胎性横纹肌肉瘤患者,其中成人组9例,儿童组9例,比较两组患者的症状、肿瘤形态、瘤体边界、中心位置、侵犯范围、瘤内出血、坏死囊变、骨质改变、强化形式、淋巴结转移、病理形态及免疫组织化学等情况。结果 成人组的主诉多与鼻相关,而儿童组的主诉多与眼相关。肿瘤中心成人组多位于鼻窦(6例),而儿童组多位于眼眶(5例)。肿瘤最常累及筛窦,在侵犯范围、瘤内出血、坏死囊变、淋巴结转移方面,成人和儿童比较差异均无统计学意义(P>0.05)。影像检查可以很好地判断肿瘤侵犯范围并推断肿瘤的良恶性,但不借助病理的情况下不能术前确诊胚胎性横纹肌肉瘤,且成人组与儿童组的病理免疫组织化学结果略有差异:所有病例Myogenin均(+);Vimentin(+)儿童组8例、成人组4例;Desmin(+)儿童组4例、成人组2例;HHF35(+)儿童组1例、成人组4例;Ki-67的阳性率儿童组30%~70%,成人组60%~90%。 结论 胚胎性横纹肌肉瘤在成人与儿童的主诉差异可能与肿瘤中心位置有关,成人与儿童鼻窦胚胎性横纹肌肉瘤的影像特点无显著差异,但影像学检查可提示病变的良恶性并明确侵犯范围,结合病理学可以确诊。
鼻窦肿瘤;横纹肌肉瘤,胚胎型;磁共振成像;体层摄影术,X线计算机;成年人;儿童
鼻窦横纹肌肉瘤发生率为0.034/100 000[1],在其4个病理组织学亚型中,胚胎性横纹肌肉瘤(embryonal rhabdomyosarcoma,ERMS)好发于儿童,成人患者相对少见[2]。因此成人鼻窦ERMS极易误诊,影响治疗和预后。目前将成人鼻窦ERMS与相对多见的儿童病例进行对照的文献报道较少,本文回顾性分析9例经病理确诊的成人鼻窦ERMS,并与9例儿童患者进行对比,探讨成人与儿童患者的临床、影像和病理特点的差异,以便提高对本病的认识和诊治水平。
1 资料与方法
1.1研究对象 收集2005年1月—2015年1月经中山大学附属第一医院、佛山市顺德区第一人民医院、广州中医药大学附属深圳市中医院经手术或活检的鼻窦鼻腔肿瘤患者,经病理免疫组织化学检查,以2012年版WHO对横纹肌肉瘤的分类[3]为“金标准”,诊断为ERMS的成人患者(年龄≥18岁)11例。排除标准:①非原发于鼻窦或合并全身其他部位横纹肌肉瘤者,②病理亚型非ERMS或不能明确者。最终入组9例,为成人组。在同期符合同一“金标准”的儿童(年龄<18岁)鼻窦ERMS患者中,按上述同样的排除标准进行排除后,随机抽取9例,为儿童组。两组患者基本情况见表1。
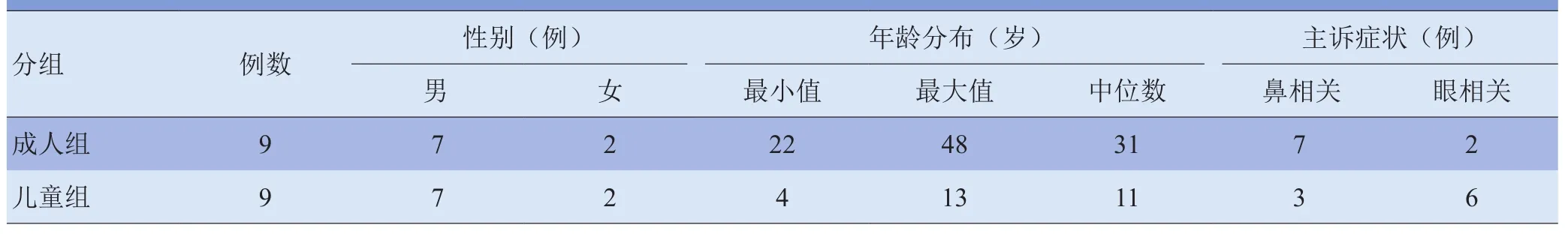
表1 18例ERMS患者基本情况比较
1.2仪器与方法 采用Toshiba Aquilion 64 层螺旋CT机及Siemens Trio 3.0T MR扫描仪。CT平扫参数:层厚3 mm,层间距1 mm,管电压120 kV,管电流150 mAs,矩阵512×512,螺距为1,重建包括骨窗和软组织窗,增强扫描条件同平扫软组织窗,对比剂应用碘海醇(300 mgI/ml),剂量为2 ml/kg,经右侧肘正中静脉以2 ml/s推注。CT与MRI检查之间相隔<48 h。MRI扫描参数:层厚3.6 mm,层间距0.6 mm。行横断位、冠状位、矢状位采集,视野18 cm×22 cm,矩阵256×256,SE-T1WI(TR 400~600 ms,TE 15~20 ms)、SE-T2WI(TR 2000~4000 ms,TE 80~120 ms),增强扫描参数同T1WI。对比剂采用钆喷酸葡胺,剂量为0.1 mmol/kg,经右侧肘正中静脉以2 ml/s推注。
1.3图像分析 所有的影像资料由2位影像科副主任医师共同阅片,以讨论后的统一意见作为最终的结果进行记录,先对CT或MRI的图像分别作诊断,记录初步诊断,再结合CT及MRI进行综合阅片,作最终诊断并记录。判断骨质改变以CT骨窗为准,判断病灶侵犯范围以MRI增强为准。肿瘤形态呈圆形或椭圆形记为规则,否则记为不规则;病灶与周围正常组织分界可勾画为边界清楚,否则记为不清楚;强化形式分为均匀强化、环形强化、不均匀强化、无强化;病灶主体部分最大层面的横断位图像上的中心投影位置,记录为肿瘤中心;按病灶直接侵犯的解剖结构,如:鼻腔、每一鼻窦、眼眶、颅内及其他结构(翼颚窝等)进行积分,每累及一个部位记1分,记录每一样本的侵犯范围(总分);影像可疑的肿瘤内出血、囊变坏死及淋巴结转移均须有病理对照证实才作阳性记录。
1.4统计学方法 采用SPSS 13.0软件,计数资料比较采用χ2检验,计量资料若不满足正态分布,比较采用秩和检验(Mann-Whitney检验),均采用双侧检验,P<0.05表示差异有统计学意义。
2 结果
2.1颅内侵犯与发病部位 两组样本ERMS形态均不规则,边界不清楚;肿瘤常侵犯眼眶、鼻窦、鼻腔、前颅底等多个结构,本研究的18例ERMS,颅内侵犯9例,表现为颅底脑膜增厚并强化9例,海绵窦增宽2例,颅内肿块2例,未见肿瘤随脑脊液播散。成人组与儿童组的侵犯范围得分差异无统计学意义(Z=-1.540,P>0.05),但成人组的肿瘤中心多位于鼻窦(6例),儿童组多位于眼眶(5例)。
2.2CT表现 CT上ERMS平扫密度与肌肉接近,增强扫描时表现为不均匀强化,骨质改变可表现为压迫性骨质吸收(2例,图1A)、溶骨性骨质破坏(11例)或两者并存(5例,图2A)。
2.3MRI表现 MRI上ERMS多呈稍长T1稍长T2信号,T1WI信号与肌肉接近(图1B、图2B),T2WI信号高于肌肉(图1C、图2C),4例肿瘤内见更长T1和更长T2信号的囊变坏死,其中成人组3例,儿童组1例;3例肿瘤内可见短T1、短T2信号的出血,其中成人组2例,儿童组1例;增强扫描时肿瘤呈不均匀强化(图1D、图2D),略高于肌肉组织,瘤内坏死囊变或出血区域无强化。淋巴结转移发生率:成人组为33%(3/9),儿童组为11%(1/9)。囊变、坏死及淋巴结转移的发生率由于样本量少,未进行统计分析。
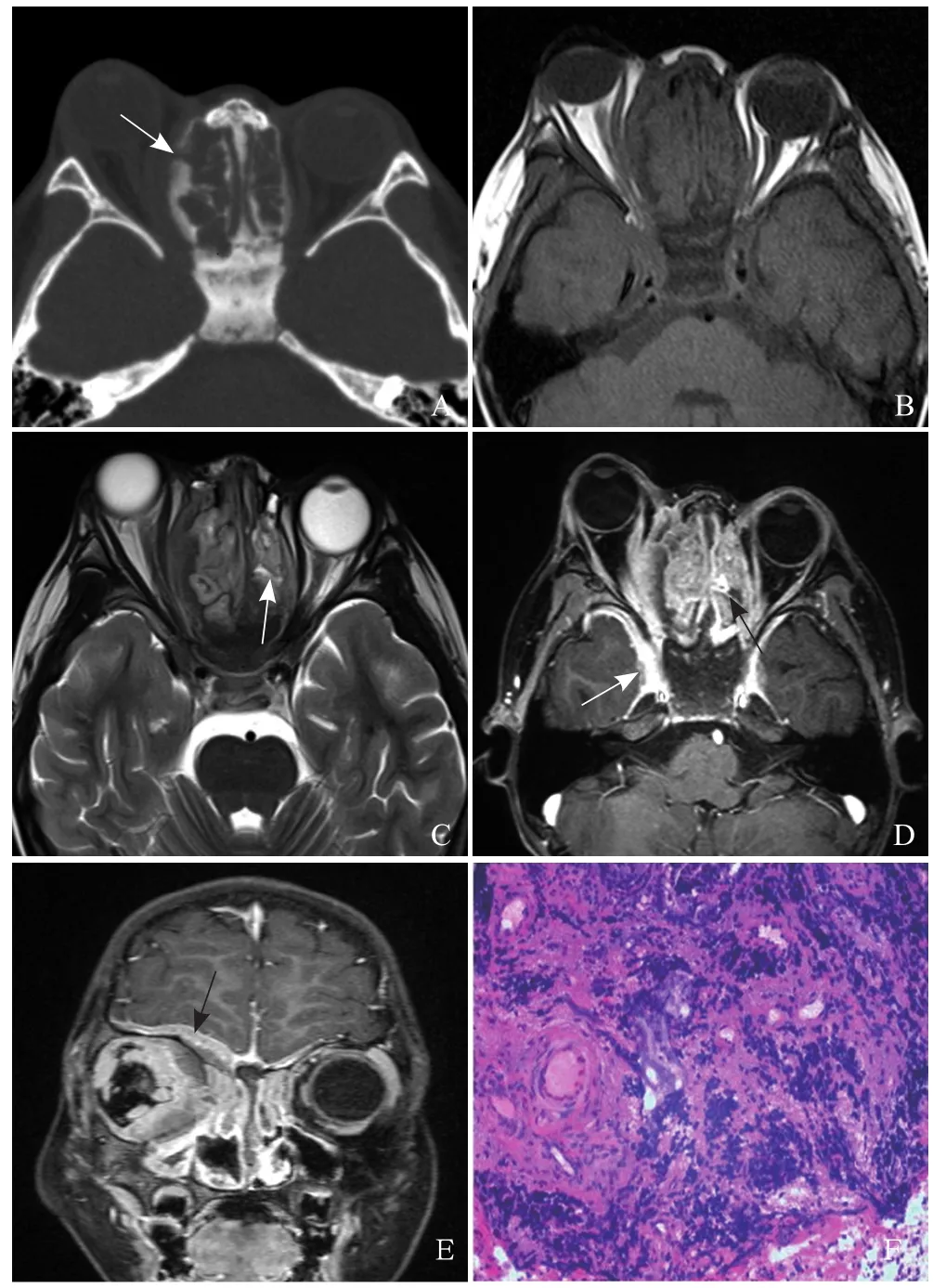
图1 男,8岁,右侧筛窦ERMS。免疫组织化学:肿瘤细胞Myogenin(+)、MyoD1(+)、CD56(+)、Vimentin(+)、Ki-67约30%(+)。CT骨窗横断位示肿瘤中心位于右筛窦,可见压迫性骨质吸收及骨质增生(箭),右眼球突出(A);MRI横断位SE-T1WI示肿瘤中心位于右筛窦,呈团块状等信号影,信号与肌肉接近,侵犯左侧筛窦及右侧眼眶,右眼内直肌受压移位,局部与肿瘤分界不清,右眼球突出(B);MRI横断位SE-T2WI示肿瘤呈不均匀高信号,肿块内见黏液湖为更高信号(箭,C);MRI增强T1WI横断位示肿瘤不均匀强化,右眼内直肌增粗,与肿瘤分界不清,右侧海绵窦稍增宽(白箭),肿块内黏液湖未见强化(黑箭,D);MRI增强T1WI冠状位示肿瘤侵犯右侧眼眶内及颅底脑膜,表现为眶内不均匀强化肿块及脑膜不均匀增厚强化(箭,E);组织病理学示小圆形肿瘤细胞呈索条状分布,挤压变形明显,异型性明显,核质比大,核染色质粗且不均匀,部分可见核分裂象(HE,×200,F)
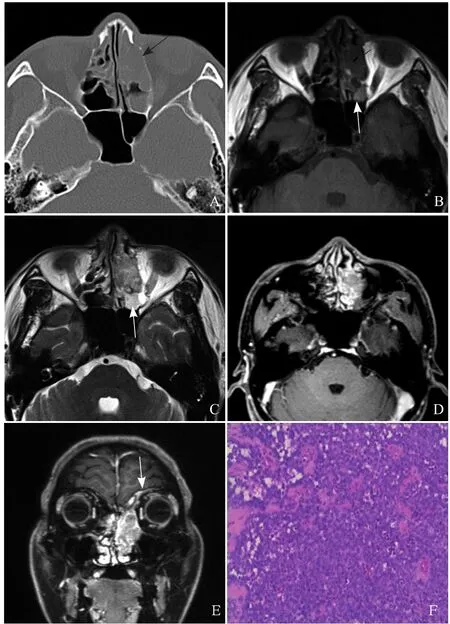
图2 男,48岁,左筛窦ERMS。免疫组织化学:肿瘤细胞Myogenin(+)、Desmin部分(+)、Vimentin(+)、CD56(+)、CK灶性(+)、Syn灶性(+)、Ki-67约60%(+)。CT骨窗横断位示肿瘤中心位于左筛窦,可见压迫性骨质吸收和溶骨性骨质破坏(箭,A);MRI横断位SE-T1WI示左侧筛窦团块状等稍低信号影,信号欠均匀,可见小点片状高信号影(黑箭),部分筛窦小房见小斑片状稍高信号影(白箭,B);MRI横断位SET2WI示左筛窦肿瘤呈等高混杂密度,部分筛窦小房见小斑片状高信号影(箭),左眼眶内脂肪清晰,未见异常信号(C);MRI增强T1WI横断位示左侧筛窦肿块不均匀强化;平扫肿块边缘高信号影未见强化,为出血;筛窦小房稍高信号影亦未见强化,为脓液(D);MRI增强T1WI冠状位,肿块向下侵犯鼻腔,向上累及脑膜(箭),未侵犯左眼眶内(E);组织病理学示大片状肿瘤细胞弥漫分布,核质比大,核分裂易见(HE,×200,F)
2.4CT和MRI影像诊断 MRI可进行多方位成像,CT多平面重组对显示病灶亦有重要价值,观察眼眶侵犯以横断位或冠状位为好(图1E),观察脑膜及颅内侵犯则以冠状位或矢状位更佳(图2E)。影像学可以很好地判断肿瘤侵犯范围并推断肿瘤的良恶性,以病理为“金标准”,CT做出恶性肿瘤诊断的准确度为67%(成人组)、89%(儿童组),组间差异无统计学意义(χ2=2.286,P>0.05);MRI的准确度为78%(成人组)、67%(儿童组),组间差异亦无统计学意义(χ2=0.277,P>0.05);CT结合MRI时,两组的准确度均为100%。见表2。但不借助病理的情况下,无一例术前影像确诊为ERMS。
2.5病理及免疫组织化学结果 光学显微镜下,瘤细胞形态多种多样,但基本上重演了骨骼肌胚胎发育过程中各阶段的细胞。分化较为原始的细胞为与未分化的原始间叶细胞相似的小圆形细胞,逐渐向成熟方向分化时,演变为各种形态的横纹肌母细胞。肿瘤细胞胞质少,呈淡嗜酸性,细胞核增大、深染、不规则,有明显的异型性,核质比大,核染色质粗且不均匀,部分可见核分裂象,部分细胞核呈空泡状。肿瘤组织结构类似胚胎横纹肌,由聚集的瘤细胞和疏松、黏液样的中胚层组织组成,不同病例、不同区域内的瘤细胞丰富程度不一,常见瘤细胞围绕血管生长,肿瘤间质含有薄壁毛细血管,无明显的淋巴细胞和浆细胞浸润(图1F、图2F)。免疫组织化学显示:所有病例Myogenin均(+);Vimentin(+)儿童组8例、成人组4例;Desmin(+)儿童组4例、成人组2例;HHF35(+)儿童组1例、成人组4例; Ki-67的阳性率儿童组30%~70%、成人组60%~90%。
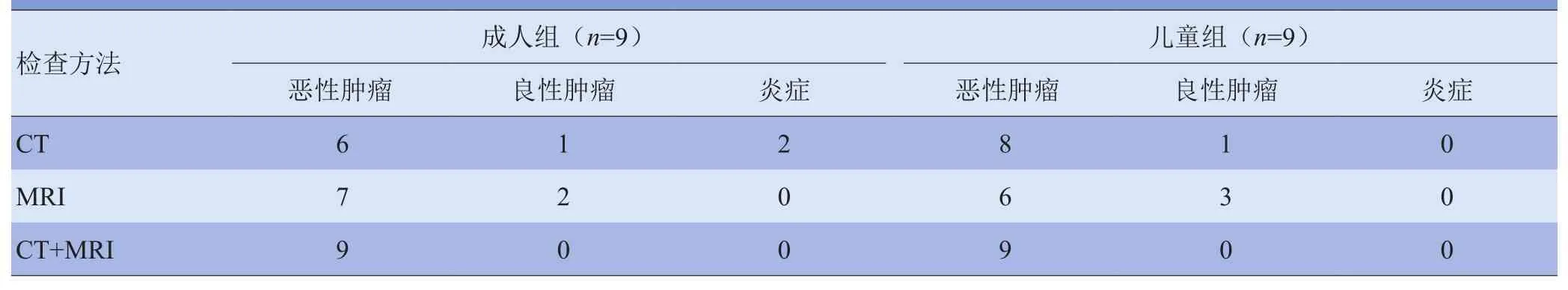
表2 18例ERMS影像学诊断情况
3 讨论
根据WHO软组织肿瘤的病理学和遗传学分类[3],ERMS是具有胚胎性骨骼肌表型和生物学特征的一种原始恶性软组织肉瘤,源自未分化的间充质细胞或专有的胚胎肌肉组织区,在正常无横纹肌的鼻腔和鼻窦也可发生,且在儿童期发生率较高[4]。成人组和儿童组的性别比例与文献报道[5]相似,成人病例由于更为罕见,常被误诊,在疑难病例鉴别诊断时要考虑到该肿瘤。
本研究显示,成人组的就诊主诉多与鼻相关,如鼻塞(6例)、涕血(2例)、嗅觉减退(1例)等;但儿童组的就诊主诉多与眼相关,如突眼(6例)、视力下降(3例)、复视(1例)等,与张伟令等[5]总结的39例14岁以下头颈部横纹肌肉瘤临床特点相似。结合CT和MRI资料分析,这一差异可能与ERMS中心位置差异有关:ERMS最常累及筛窦(16例),由于儿童颅骨发育不成熟,易导致肿瘤早期即向同侧眼眶内突破,因此儿童组肿瘤中心位置多偏向眼眶内,常以明显的眼部症状或体征就诊(特别是突眼);而成人颅骨发育成熟,对肿瘤的限制作用较儿童更强,肿瘤更易向鼻腔鼻窦等空腔或孔道蔓延,导致成人组肿瘤中心位置多偏向副鼻窦或鼻咽,使得鼻部症状表现得更为突出并常以此为主诉就诊。
本研究显示,多数ERMS患者在就诊时已发现肿瘤广泛侵犯破坏周围结构,可侵犯鼻咽鼻腔、咽旁间隙、翼腭窝,甚至眼眶、颅内,与文献报道[6-7]相似,提示鼻窦ERMS与全身其他部位ERMS一样具有明显的侵袭性。MRI具有高软组织分辨率,能从不同方位观察肿瘤边界,可考虑作为ERMS首选的检查方法[8]。本研究显示,成人组与儿童组的肿瘤侵犯范围得分差异无统计学意义(P>0.05),ERMS颅内侵犯的发生率高达50%,表现为颅底脑膜增厚并强化(9例)、海绵窦增宽(2例)、颅内肿块(2例)等,未见肿瘤随脑脊液播散。李晶等[9]报道横纹肌肉瘤颅内侵犯发生率约27%(4/15),但其仅研究了15岁以下的病例,且除ERMS外,还纳入了其他病理亚型的样本进行分析,本研究18岁以上样本占总样本的50%,且仅对明确的ERMS病例进行分析,因此可能造成统计结果的差异。
本研究还显示,ERMS病灶平扫及增强扫描的信号多数不均匀,其原因包括病理上肿瘤细胞间的疏松黏液样间质区、肿瘤内出血或坏死、局部骨质破坏残留骨等[10]。肿瘤内出血的检出率成人组2例,儿童组1例;病灶内坏死成人组3例,儿童组1例,但由于病例数较少,均不能据此认为两组间差异有统计学意义。对照病理结果,确诊ERMS转移的淋巴结短径均超过10 mm,最大者14 mm,圆形,边界清楚,呈不均匀强化。本研究中ERMS淋巴结转移成人组3例,儿童组1例,虽然病例数太少不适合统计分析,但从数据看高于Cantù等[11]报道的Meta分析结果。Rahman等[12]指出鼻部ERMS可转移至肺、骨、脑等部位,但考虑到不能明确全身多处ERMS病灶发生的先后顺序及内在关联,根据纳入及排除标准,样本中同时存在鼻窦以外ERMS病灶的病例已被排除,所以本研究未能分析ERMS的远处转移情况。
成人鼻窦ERMS需与内翻乳头状瘤相鉴别,后者对周围骨质压迫、侵蚀的程度较轻,肿瘤在T2WI呈中等信号,增强扫描时呈卷曲脑回状强化;也要与嗅神经母细胞瘤、淋巴瘤、未分化癌等小圆细胞恶性肿瘤鉴别[13],淋巴瘤常无明显骨质破坏或者骨质破坏较轻,但单凭组织形态有时候也鉴别困难,免疫组织化学检测上述肿瘤均不表达肌细胞标志物(如Desmin、MSA和Myogenin等),可能有助于鉴别诊断;极个别情况下还要注意与恶性黑色素瘤、转移瘤等鉴别,仔细观察黑色素瘤细胞内有黑色素颗粒,免疫组织化学标志物HMB45、A103和S-100蛋白(+)有助于黑色素瘤的诊断,转移癌的肿瘤细胞则表现为原发癌的组织特点,并可见相应的免疫组织化学表现,结合病史应该可以鉴别。儿童鼻窦ERMS由于常以眼部主诉就诊,可见眶内肿块,则需要与眶内淋巴管瘤、恶性肉芽肿、原始神经外胚层肿瘤相鉴别[14],免疫组织化学肌细胞标志物是鉴别诊断的主要依据。两组样本的病理免疫组织化学结果显示:Vimentin(+)儿童组8例、成人组4例;Desmin(+)儿童组4例、成人组2例;HHF35(+)儿童组1例、成人组4例;Ki-67的阳性率儿童组30%~70%、成人组60%~90%。上述差异有无意义以及发生于成人与儿童的ERMS基因特征、具体表型是否一致,由于样本量太少,这些问题尚缺乏实质性的证据。
确诊ERMS必须依赖病理组织学检查,本研究不借助病理术前不能确诊为ERMS,提示该肿瘤的影像表现不能反映其病理亚型的特征,与Franco等[15]的研究结论相同。单从影像学的角度来看:CT有极佳的密度分辨率,发现骨质破坏比MRI更敏感,但CT软组织分辨率有限,对肿瘤与脓液、肿瘤侵犯范围的评价不如MRI准确,即使进行CT增强扫描,价值仍然有限,因此要重视观察CT骨窗,当肿瘤周围骨质无改变或轻度压迫性吸收时,CT诊断非常困难,若仅作平扫易误诊为炎症,即使行增强扫描,也容易误诊为良性肿瘤;MRI平扫T2WI即可有效鉴别肿瘤实体和伴发的阻塞性鼻窦炎积脓,平扫结合增强扫描可较好地提示肿瘤内部不同性质的区域,并准确判断肿瘤对周围软组织、颅内及脑膜的侵犯,有助于正确分期,但MRI对骨质的显示不如CT,对残留骨、钙化、气体、陈旧出血可能难以鉴别。因此,MRI结合CT才能够为ERMS的诊断提供全面的影像信息[16]。
总之,成人鼻窦ERMS与相对常见的儿童病例对比,除临床主诉、肿瘤的中心位置和病理免疫组织化学部分结果外,未发现成人与儿童鼻窦ERMS影像表现有显著差异,这与Ferrari等[17]的研究结论相似。本研究未能对鼻窦ERMS的远处转移情况进行分析,亦未对发生于成人与儿童的ERMS基因特征、具体表型、演进规律有针对性地研究,有待今后随着对该肿瘤认识的深入及确诊样本的增多,进一步进行研究总结。
[1] Sanghvi S, Misra P, Patel NR, et al. Incidence trends and longterm survival analysis of sinonasal rhabdomyosarcoma. Am J Otolaryngol, 2013, 34(6): 682-689.
[2] Dumont SN, Araujo DM, Munsell MF, et al. Management and outcome of 239 adolescent and adult rhabdomyosarcoma patients. Cancer Med, 2013, 2(4): 553-563.
[3] Fletcher CD, Bridge JA, Hogendoorn PC, et al. WHO classification of tumours of soft tissue and bone. 4th ed. 2013.
[4] Moretti G, Guimarães R, Oliveira KM, et al. Rhabdomyosarcoma of the head and neck: 24 cases and literature review. Braz J Otorhinolaryngol, 2010, 76(4): 533-537.
[5] 张伟令, 张谊, 黄东生, 等. 39例儿童头颈部横纹肌肉瘤临床特点及治疗转归. 中国当代儿科杂志, 2012, 14(11): 847-851.
[6] 于小平, 梁赵玉, 王平. 成人鼻部横纹肌肉瘤的影像学表现.临床放射学杂志, 2006, 25(7): 612-615.
[7] Herrmann BW, Sotelo-Avila C, Eisenbeis JF. Pediatric sinonasal rhabdomyosarcoma: three cases and a review of the literature. Am J Otolaryngol, 2003, 24(3): 174-180.
[8] 陈锦华, 田为中, 李瑗, 等. 前列腺横纹肌肉瘤的MRI表现(附2例分析). 中国医学影像学杂志, 2010, 18(2): 132-134.
[9] 李晶, 谢传淼, 李卉, 等. 儿童头颈部横纹肌肉瘤的影像表现. 放射学实践, 2014, 29(3): 326-329.
[10] 李树荣, 杨智云, 郑少燕. 鼻腔鼻窦胚胎型横纹肌肉瘤磁共振表现及临床价值. 中华耳鼻咽喉头颈外科杂志, 2010,45(5): 393-396.
[11] Cantù G, Bimbi G, Miceli R, et al. Lymph node metastases in malignant tumors of the paranasal sinuses: prognostic value and treatment. Arch Otolaryngol Head Neck Surg, 2008,134(2): 170-177.
[12] Rahman HA, Sedky M, Mohsen I, et al. Corrigendum to "outcome of pediatric parameningeal rhabdomyosarcoma. The children cancer hospital, Egypt experience". J Egypt Natl Canc Inst, 2013, 25(2): 79-86.
[13] 宋乐, 杨本涛, 陈光利, 等. 鼻腔鼻窦横纹肌肉瘤的CT和MRI诊断. 中国医学影像技术, 2008, 24(3): 366-369.
[14] 归云荣, 归俊, 马春艳, 等. 左眼眶横纹肌肉瘤1例. 中国医学影像学杂志, 2008, 16(3): 235-236.
[15] Franco A, Lewis KN, Lee JR. Pediatric rhabdomyosarcoma at presentation: can cross-sectional imaging findings predict pathologic tumor subtype? Eur J Radiol, 2011, 80(3): e446-450.
[16] Brisse HJ, Orbach D, Klijanienko J. Soft tissue tumours:imaging strategy. Pediatr Radiol, 2010, 40(6): 1019-1028.
[17] Ferrari A, Dileo P, Casanova M, et al. Rhabdomyosarcoma in adults. A retrospective analysis of 171 patients treated at a single institution. Cancer, 2003, 98(3): 571-580.
(本文编辑 周立波)
Comparison of Embryonal Rhabdomyosarcoma of Nasal Sinuses in Adult and Pediatric Patients
Purpose Embryonal rhabdomyosarcoma of the nasal sinus is a rare tumor mostly found in children. Adult cases are even rarer and often misdiagnosed. The understanding of adult embryonal rhabdomyosarcoma can be improved from comparing the similarity and difference in clinical presentation, imaging and pathology between adult and children cases. Materials and Methods Eighteen cases of pathology-proven embryonal rhabdomyosarcoma of the nasal sinuses were analyzed retrospectively, of which 9 were adult patients, and 9 were pediatric patients. The clinical presentation, imaging features and pathology were compared between these two groups of patients, including chief complaints, tumor shape, tumor boundaries, center location, infiltration range,hemorrhage, necrotic or cystic changes, bone changes, enhancement patterns, lymph node metastasis, pathological morphology and immuohistochemistry. Results Chief complaints of the adult group were mostly associated with the nose while those of the pediatric group were mostly associated with the eyes. In the adult group, most tumors were centered in the sinus (6 cases), while those of the children were mostly in the orbit (5 cases). The ethmoid sinus was mostly involved in both groups. There was no significant difference in the incidence of hemorrhage, necrotic or cystic changes or lymph node metastasis. Imaging studies helped making correct diagnosis of tumor invasive range and differentiating benign and malignant tumor; however, no preoperative diagnosis of embryonal rhabdomyosarcoma of sinus can be made without pathology, and there was a slight difference in the pathological immunohistochemical analysis of two groups: Myogenin (+) was shown in all cases; Vimentin (+) was present in 8 pediatric patients and 4 adult patients. The positive rate of Ki-67 was around 30% to 70% for children compared with 60% to 90% for adults. Conclusion Difference in chief complaints of embryonal rhabdomyosarcoma of sinus between adults and children may be related to the difference in tumor location. There is no significant imaging difference of embryonal rhabdomyosarcoma of the sinus between adults and pediatric patients. However imaging examination can help differentiate benign and malignant tumors and identify invasive range, which makes it possible to confirm diagnosis with pathology.
Paranasal sinus neoplasms; Rhabdomyosarcoma, embryonal; Magnetic resonance imaging; Tomography, X-ray computed; Adult; Child
崔敏毅
广东省科技计划项目(2012B031800086)。
R739.62
2015-12-28
2016-03-02
10.3969/j.issn.1005-5185.2016.08.002

