分析和比较不同麻醉方式下直肠癌术后患者的疼痛情况
肖贺
【摘要】 目的 分析比较不同麻醉方式下直肠癌术后患者的疼痛情况。方法 50例采取直肠癌手术患者, 随机分为A组和B组, 各25例。A组使用单纯全身麻醉(全麻)方式, B组使用硬膜外复合全麻, 对比分析两组患者术后苏醒时间、术后疼痛情况、麻醉后监测治疗室(PACU)停留的时间。结果 A组总有效率为100.0%, B组总有效率为52.0%;比较差异具有统计学意义(P<0.05)。B组术后苏醒时间为(25.40±4.18)min, A组为(50.40±4.57)min;B组PACU停留的时间为(29.40±4.54)min, A组为(55.40±4.12)min;比较差异均具有统计学意义(P<0.05)。结论 在直肠癌手术中采用硬膜外复合全麻方式, 所需药物较少, 且患者术后苏醒时间较短, 有利于缓解患者术后疼痛情况, 值得在临床中推广。
【关键词】 麻醉方式;硬膜外复合全身麻醉;单纯全身麻醉;直肠癌;疼痛情况
DOI:10.14163/j.cnki.11-5547/r.2016.26.143
直肠癌属于常见消化道疾病, 主要采取外科手术辅助放化疗的治疗措施。在手术过程中, 选择合理的麻醉方式, 有利于保障手术顺利进行, 缓解术后患者苏醒时间和疼痛情况。硬膜外复合全麻是目前临床中应用得较广泛的麻醉方式, 具有肌松效果好、镇痛效果好、用药量少等优点, 将该种方式与传统单纯全麻相比较, 可以更好地发现其优点, 拓宽其在临床应用的范围。本文重点分析和比较这两种方式下直肠癌术后患者的疼痛情况, 现将结果报告如下。
1 资料与方法
1. 1 一般资料 选取本院2014年4月~2015年4月采取直肠癌手术50例患者, 所有患者都符合临床直肠癌诊断, 并进行直肠癌手术, 随机分为A组和B组, 各25例。A组男14例, 女11例, 年龄24~68岁, 平均年龄(35.4±11.28)岁;B组男12例, 女13例, 年龄25~69岁, 平均年龄(34.9±11.74)岁。排除特殊疾病患者。两组患者一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 麻醉方法
1. 2. 1 手术中麻醉方式 进入手术室后, 开放外周静脉, 并对患者进行常规指标检测, 包括动脉氧分压(SpO2)、血压(BP)、心电图、心率(HR)等, 两组都使用静脉注射方式, 给患者注射0.1 mg/kg维库溴铵、0.1 mg/kg咪达唑仑、3 ?g/kg芬太尼、2 mg/kg丙泊酚[1], 进行科学麻醉诱导, 并插入气管开始间歇通气。在手术过程中, 需要根据患者实际情况, 合理加入相关血管的活性药物, 避免患者BP、HR的波动幅度过大, 一般不超过30%的基础值。A组采用单纯全麻方式:在静脉泵中注入瑞芬太尼0.2~0.4 ?g/(kg·min)、丙泊酚4~6 ?g/(kg·min), 维持麻醉效果[2]。B组采用硬膜外复合全麻:通过L1~2间隙实施硬膜外的穿刺, 并做好向上置管工作, 给患者注入2%利多卡因试验剂量4 ml, 进行约5 min后, 开始麻醉平面的满意测试;在静脉泵中注入丙泊酚1~3 ?g/(kg·min)、瑞芬太尼0.1~0.2 ?g/(kg·min), 切皮开始前, 在硬膜外注射0.75%布比卡因5 ml、2%利多卡因试验剂量15 ml维持麻醉效果[3]。结束手术后, 需要及时停止注药、静脉泵入, 并拔除气管导管, 进行机械通气。
1. 2. 2 手术后镇痛方式 A组采取自控静脉方法镇痛:生理盐水100 ml、托烷司琼10 mg、地佐辛20 mg、芬太尼1 mg, 给药0.5 ml/次, 约为15 min。B组采取自控硬膜外方法镇痛:2 ?g/ml芬太尼、0.125%布比卡因4 ml, 约为8 min。
1. 3 观察指标及疗效标准 观察两组患者术后苏醒时间、PACU停留的时间, 评定患者术后疼痛程度。疼痛程度分为0~10分, 0分为无痛, 1~3分为有效、4~6分为一般, 7~10分为无效。总有效率=(无痛+有效)/总例数×100%。
1. 4 统计学方法 采用SPSS13.0统计学软件对数据进行统计分析。计量资料以均数 ± 标准差( x-±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
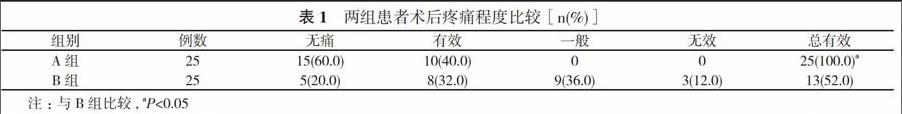
2. 1 两组患者术后疼痛程度比较 A组无痛15例, 有效10例, 一般0例, 无效0例, 总有效率为100.0%;B组无痛5例, 有效8例, 一般9例, 无效3例, 总有效率为52.0%;比较差异具有统计学意义(P<0.05)。见表1。
2. 2 两组患者术后情况比较 B组术后苏醒时间为(25.40±
4.18)min, A组为(50.40±4.57)min;B组PACU停留的时间为(29.40±4.54)min, A组为(55.4±40.12)min;比较差异均具有统计学意义(P<0.05)。
3 讨论
术后疼痛属于一种极为常见的并发症, 不但会给患者带来是心理、生理上的伤害, 同时对于患者的康复也具有一定的影响, 长期发展下去甚至可能转变成慢性长期疼痛, 增加患者痛苦。
直肠癌手术术后疼痛明显, 这些疼痛主要来自于肌肉、皮肤及内脏等深部组织, 浅表性的疼痛和内脏疼痛导致患者中枢和外周敏感化, 交感神经过度紧张, 出现应激反应, 血管收缩、血流降低, 导致组织分解代谢明显加速, 引起血糖升高, 导致患者脂肪动员和蛋白质分解, 增加疼痛。在传统直肠癌手术中主要运用单纯全麻方式, 如果想要确保患者手术过程感觉不到痛苦, 需要加强术中麻醉深度, 但这样势必会增加麻醉药物量, 也会延长患者术后苏醒时间, 不利于患者恢复。随着硬膜外复合全麻方式的应用, 有效提高了患者术中前期镇痛效果, 有利于缓解患者术后痛苦。在实际手术中, 必须结合患者实际情况, 科学控制麻醉药剂量, 以达到最佳麻醉效果。
本研究中, A组无痛15例, 有效10例, 一般0例, 无效0例, 总有效率为100.0%;B组无痛5例, 有效8例, 一般9例, 无效3例, 总有效率为52.0%;比较差异具有统计学意义(P<0.05)。B组术后苏醒时间为(25.40±4.18)min, A组为(50.40±4.57)min;B组PACU停留的时间为(29.40±4.54)min,
A组为(55.40±4.12)min;比较差异均具有统计学意义(P<0.05)。
综上所述, 对比单纯全麻和硬膜外复合全麻两种不同麻醉方式应用在直肠癌手术中控制患者疼痛的效果, 发现硬膜外复合全麻更有利于缓解患者术后疼痛, 缩短患者术后苏醒时间和PACU停留的时间, 具备临床推广价值。
参考文献
[1] 国松, 姜万维, 郭旭东, 等. 不同剂量右美托咪定复合丙泊酚-瑞芬太尼对肝功能异常患者腹部手术的麻醉效果与安全性评价. 中国医药导报, 2015, 12(34):98-101, 121.
[2] 宁加娟, 李锋. 腹腔镜结直肠癌根治术后复苏期呼吸道的护理. 中国实用医药, 2011, 6(1):183-184.
[3] 胡乃浩, 盛和标, 戴东明, 等. 不同全身麻醉方式对直肠癌术后静脉自控镇痛的影响. 实用临床医药杂志, 2015, 19(3):85-87.
[收稿日期:2016-04-25]

