隐匿性低血糖识别图的设计与应用
姚孝娟,陆群,孙海峰,谈静
(江苏省无锡市人民医院,江苏无锡214023)
隐匿性低血糖识别图的设计与应用
姚孝娟,陆群,孙海峰,谈静
(江苏省无锡市人民医院,江苏无锡214023)
目的循证隐匿性低血糖的高危因素,根据隐匿性低血糖的发生机制,设计隐匿性低血糖识别图,实现临床护士以及患者及早发现、及时处理急救,防止引起血糖进一步下降而导致的“睡眠中死亡”综合征、心律失常、心血管风险、脑损伤等不可逆危害。方法选择2011年至2015年在院或因隐匿性低血糖入院的糖尿病患者46例,按入院时间先后顺序,分为对照组和试验组。试验组应用隐匿性低血糖识别图进行观察和识别患者低血糖病情,并予及时的对症处理和治疗。结果使用隐匿性低血糖识别图协助护理试验组23例患者取得较对照组满意的结果(P<0.01)。结论应用隐匿性低血糖识别图能及时识别隐匿性低血糖患者,达到及时救治处理的目的,防止患者因隐匿性低血糖造成的伤害。
隐匿性低血糖;识别图;设计;临床诊断
低血糖是糖尿病患者长期维持正常血糖水平的制约因素[1]。低血糖风险最小化是糖尿病管理中需要解决的一个重要问题[2]。低血糖是由多种原因引起的血糖水平过低状态,血糖降低并出现相应的症状及体征时称为低血糖症。目前,对低血糖生化检测阈值的定义尚未达成共识,根据美国糖尿病学会、加拿大糖尿病学会和欧洲药品管理局对低血糖最新的诊断标准,血糖水平低于3.9 mmol/L(70 mg/dL)即可诊断低血糖[3]。低血糖严重程度可以根据患者的临床表现进行分级,包括轻度、中度、重度[4]。糖尿病患者发生低血糖临床最常见,可反复发生,有时可危及生命[5-6]。糖尿病患者对重度低血糖的最好防御就是在血糖下降的早期自己能感知到低血糖,并且立即进食可以快速吸收的碳水化合物。不能产生和(或)不能觉察到这样的症状,称为隐匿性低血糖或无感知性低血糖(hypoglycemia unawareness),是一个严重的临床问题,可使重度低血糖的危险增加约10倍。
大多数1型糖尿病患者不能避免低血糖发生,每周平均发作2次症状性低血糖,一生中可发作数千次[7]。30%~40%的1型糖尿病患者每年发生严重低血糖事件(需要他人的救助),严重低血糖事件的发生率为每年1~1.7次,可伴有癫痫或昏迷[8-11]。2型糖尿病患者的低血糖发生率较1型糖尿病患者低。严重低血糖事件在2型糖尿病早期并不常见,但随着病情的进展,低血糖的发生和血糖控制的关系逐渐密切,在胰岛素治疗开始后的最初几年,低血糖风险相对较低,到病程后期,风险可大大增高,强化治疗增加低血糖发生率是不可避免的[12]。隐匿性低血糖的发生,可导致“睡眠中死亡”综合征[13]、心律失常[14]、心血管风险[15]、脑损伤[16]的发生率大大增加。隐匿性低血糖的有效和及时识别,对糖尿病尤其是1型糖尿病以及病程较长/并发症较多的2型糖尿病患者和老年患者的抢救/治疗及预后有着举足轻重的作用。因此,我科设计了隐匿性低血糖识别图,应用于2014年至2015年46例患者,在院内隐匿性低血糖识别和及时治疗和护理方面取得满意效果,现报道如下。
1 资料与方法
1.1一般资料
选择2013年4月至2015年3月内分泌科入院的发生过隐匿性低血糖或因低血糖昏迷/低血糖症住院治疗的46例患者,根据入院日期分组,2011年4月至2013年3月入院者为对照组,2013年4月至2015年3月入院者为试验组。对照组资料来源于电子病历和护理记录单,存在隐匿性低血糖或使用胰升糖素等治疗的书面记录,出现低血糖时给予常规低血糖护理;试验组应用隐匿性低血糖识别图(以下称识别图)协助对发生隐匿性低血糖的患者进行病情观察和治疗护理。对照组23例中,男14例,女9例;年龄68~92岁。试验组23例中,男16例,女7例;年龄69~84岁。两组患者性别、年龄、既往病史比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法
1.2.1识别图的设计方法
分析内分泌科患者低血糖高发生率的特点,检索中文科技期刊数据库2000年至2015年相关临床护理文献,外文期刊数据库1990年至2015年相关护理文献,结合文献分析、总结与评价作为循证支持,归纳内分泌科糖尿病患者并发隐匿性低血糖危险因素与预防和控制严重低血糖集束干预策略[17],以方便临床护理人员以及患者识别并处理隐匿性低血糖,避免由此引起的危害。
1.2.2识别图的使用方法
有研究显示,糖尿病患者出现严重低血糖与其年龄、心脑血管疾病、肝硬化以及糖尿病的治疗措施有较大的关系,严重低血糖死亡率增加也与患者的基础性疾病存在较大的关系[18],并提示严重低血糖的发生可能与其体重指数(BMI)、病程以及住院时间有一定的关系。糖尿病病程超过15年,有无感知低血糖病史,有严重伴发病如肝肾功能不全或全天血糖波动较大并反复出现低血糖症状的患者,很难设定其糖化血红蛋白(HbA1C)的靶目标。因此,在临床护理工作中,在对患者病情掌握的基础上,还需掌握发生隐匿性低血糖的高危因素,并对此类患者使用识别图,监测和观察其血糖情况,并由责任组长向发生隐匿性低血糖的高危患者宣教每个血糖谱值的具体症状,如有相应症状,在院及时通知医护人员,院外及时补充含糖物质,避免严重低血糖引起的“睡眠中死亡”综合征、心律失常、心血管风险、脑损伤等严重不可逆的损伤。
1.3统计学处理
2 结果
2.1隐匿性低血糖识别图的设计
根据不同血糖值的区间范围产生相应生理性变化设计,以此提醒临床医护人员根据不同的血糖水平判断患者是否存在相应的生理表现,亦可根据患者出现的生理表现迅速推断出大致的血糖范围,以免耽误最佳救治时间。见图1。
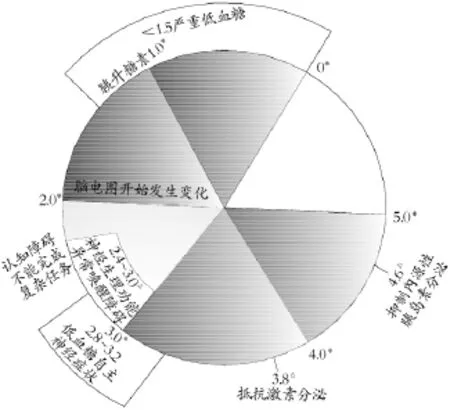
图1 隐匿性低血糖识别图
2.2两组患者低血糖发生情况比较
在研究过程中,试验组2例(8.70%)发生严重低血糖,对照组11例(47.83%)发生严重低血糖,提示对照组发生低血糖的风险是试验组的1.49倍。详见表2。

表2 两组患者低血糖发生情况比较[例(%),n=23]
3 讨论
持续性的或者是反复性的严重低血糖会增加心脑血管病的发生率,加速并发症的进展,给患者带来较大的危害,并严重影响其生活质量,给患者及其家属带来较大的经济负担[19]。严重低血糖患者心脑血管疾病的死亡率相比正常血糖会增高2.7倍,因此在糖尿病的治疗过程中防止严重低血糖的发生对患者具有重要的意义[20]。设计和应用识别图,从患者入院时即开始评估并实施护理干预,旨在提前识别和及时处置隐匿性低血糖发生,为发生隐匿性低血糖的患者治疗和处理措施前移,提前识别或预警,提醒医护人员及患者及时处理,改善患者预后。
有研究结果证实,胰岛素治疗或其疗程、严重低血糖史及肾功能障碍是严重低血糖的独立预测指标[21]。周围神经病变可作为一个替代指标,提示自主神经/神经内分泌防护功能减退,易于发生需要医疗救助的隐匿性低血糖。虽然严重低血糖与教育程度和HbA1C之间的相关性不如与某些已知的预测指标那么密切,但不应认为教育程度较高或HbA1C较高的2型糖尿病患者发生严重低血糖的危险会降低。因此,病程超过10年、胰岛素应用以及和口服降糖药联用、白细胞升高、果糖胺低于2.5 mmol/L、肾功能受损均和严重低血糖发生有关,在行降糖治疗的时候应该注意评估上述危险因素,进而避免严重低血糖的发生。均提醒和患者接触最紧密的临床护士,除了第一时间及时准确掌握隐匿性低血糖高危患者病情外,对其他观察指标的掌握也是侧面筛选高危患者的有利依据,并对内分泌科临床护士的健康宣教提出了更加专业、科学和实效性的要求,来识别、应对和避免隐匿性低血糖的发生。
掌握低血糖的高危征象,对于病程长、伴有较重自主神经病变的老年患者,有高血压、肾功能不全及冠心病者,长期使用胰岛素和降糖药、近期未监测血糖者,夜间发生意识紊乱、噩梦、紧张或在睡醒后仍感疲乏无力、嗜睡、思维障碍、情绪改变或头痛症状者均为高危人群,其次为器质性病变如胰岛细胞瘤患者,应列入重点交班及观察对象。
[1]Gryer PE.The barrier of hypoglycemia in diabetes[J].Diabetes,2008,57:3 169-3 176.
[2]Gryer PE.Elimination of hypoglycemia from the lives of people affected by diabetes[J].Diabetes,2011,60:24-27.
[3]Amiel SA,Dixon T,Mann R,et al.Hypoglycemia in type 2 diabetes[J].Diabet Med,2008,25:245-254.
[4]Gryer PE,Axelrod L,Grossman AB,et al.Evaluation and managment of adult hypoglycemic disorders:an Endocrine Society Clinical Practice in diabetes[J].N Engl J Med,1985,313:232-241.
[5]Gryer PE.Diverse causes of hypoglycemia-associated autonomic failure in diabetes[J].N Engl J Med,2004,350:2 272-2 279.
[6]Cryer PE,Gerich JE.Glucose counterregulation,hypoglycemia,and intensive insulin therapy in diabetes mellitus[J].N Engl J Med,1985,313:232-241.
[7]UHS Group.Risk of hypoglycaemia in types 1 and 2 diabetes:effects of treatment modalities and their duration[J].Diabetologia,2007,50(6):1 140-1 147.
[8]Anonymity.The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulindependent diabetes mellitus.The Diabetes Control and Complications Trial Research Group[J].N Engl J Med,1993,329(14):977-986.
[9]Akram K,Pedersen-Bjergaard U,Carstensen B,et al.Frequency and risk factors of severe hypoglycaemia in insulin-treated Type 2 diabetes:across-sectional survey[J].Diabet Med,2006,23:750-756.
[10]Donnelly LA,Morris AD,Frier BM,et al.Frequency and predictors of hypoglycaemia in Type 1 and insulin-treated Type 2 diabetes:apopulation-based study[J].Diabet Med,2005,22:749-755.
[11]Henderson JN,Allen KV,Deary IJ,et al.Hypoglycaemia in insulin-treated type 2 diabetes:frequency,symptoms and impaired awareness[J].Diabet Med,2003,20:1 016-1 021.
[12]Ray KK,Seshasai SR,Wijesuriya S,et al.Effect of intensive control ofglucose on cardiovascular outcomes and death in patients with diabetesmellitus:a meta-analysis of randomised controlled trials[J].Lancet,2009,373:1 765-1 772.
[13]Tattersall RB,Gill GV.Unexplained deaths of type 1 diabetic patients[J].Diabete Med,1991,8:49-58.
[14]Gill GV,Woodward A,Casson IF,et al.Cardiac arrhythmia and nocturnal hypoglycaemia in type 1 diabetes-the′dead in bed′syndrome revisited[J].Diabetologia,2009,52(1):42-45.
[15]Kosiborod M,Inzucchi SE,Krumholz HM,et al.Glucometrics in patients hospitalized with acute myocardial infarction:defining the optimal outcomes-based measure of risk[J].Circulation,2008,117(8):1 018-1 027.
[16]Whitmer RA,Karter AJ,Yaffe K,et al.Hypoglycemic episodes and risk of dementia in older patients with type 2 diabetes mellitus[J].JAMA,2009,301(15):1 565-1 572.
[17]Schultes B,Peter A,Hallschmid M,et al.Modulation of food intake by glucose in patients with type 2 diabetes[J].Diabetes Care,2005,28(12):2 884-2 889.
[18]潘虹,孔迪.老年2型糖尿病低血糖症39例临床分析[J].中华全科医学,2012,10(4):567-568.
[19]刘梦颖,段晨阳,周艳荣,等.新生儿低血糖症的高危因素及临床防治探讨[J].现代生物医学进展,2013,13(26):5 074-5 112.
[20]Candace M,Marrina L,Amy L,et al.Defective counter regulation and hypoglycemia unawareness in diabetes:mechanisms and emerging treatments[J].Endocrinol Metab Clin North Am,2013,42(1):15-38.
[21]李果,童伟.2型糖尿病患者发生严重低血糖的决定因素:Fremantle糖尿病研究[J].中华内分泌代谢杂志,2010,26(9):812-814.
Design and Application of Occult Hypoglycemia Identification Diagram
Yao Xiaojuan,Lu Qun,Sun Haifeng,Tan Jing
(Wuxi People′s Hospital,Wuxi,Jiangsu,China214023)
ObjectiveTo investigate the evidence-based risk factors for occult hypoglycemia,and to design a diagram for identification,implementation to enable the early detection,timely emergency treatment by the clinical nurses and patients,to prevent further decline in blood sugar and thus cause the irreversible damages such as″death during sleep″syndrome,arrhythmia,cardiovascular risk,and brain damage.Methods46 cases of patients with diabetes or occult hypoglycemia from 2011 to 2015 were selected and divided into experimental group and the control group according to admission time sequence.Occult hypoglycemia identification diagram was used in the experimental group to identify occult hypoglycemia,and then timely treatment was given.Results23 patients achieved satisfactory results with the assistance of occult hypoglycemia identification diagram(P<0.01).ConclusionThe application of occult hypoglycemia recognition diagram can timely identify occult hypoglycemia,achieve timely treatment,and thus prevent occult hypoglycemia.
occult hypoglycemia;identification;design;clinical diagnosis
R587.3;R441
A
1006-4931(2016)17-0082-04
姚孝娟(1984-),大学本科,主管护师,主要从事临床护理工作,(电子信箱)yaoxj84@sohu.com;陆群,副主任护师,主要从事临床护理工作,本文通讯作者,(电子信箱)luqu@wuxiph.com。
(2016-05-22)

