13例重症急性胰腺炎诊治特点临床分析
李文礼 张海星 刘伟斌 谢亨银
广东省兴宁市人民医院 (兴宁 514500)
Li Wenli, Zhang Haixing, Liu Weibin, et al.
People’s Hospital of Xingning, Xingning 514500, China
13例重症急性胰腺炎诊治特点临床分析
李文礼张海星刘伟斌谢亨银
广东省兴宁市人民医院 (兴宁 514500)
目的探讨重症急性胰腺炎诊治特点。方法回顾性分析13例重症急性胰腺炎患者临床资料,包括一般资料、生化检测及影像资料、治疗措施与预后结果,纳入标准为急性胰腺炎合并器官衰竭>48 h(改良Marshall评分≥2分)。结果重症急性胰腺炎患者一般资料中普遍突出存在心率增快(121.07±28.09)次/分、APACHE II评分偏高(18.92±7.34),病因排序则是高脂血症(38.5%)>胆石症(30.8%)>酒精性(23.1%),SAP合并ARDS发生率可达46.2%,合并AKI则高达69.2%;WBC(12.60±5.57)×109/L、CRP(138.16±67.06)mg/L及PCT(15.76±27.33)ng/L等炎症指标升高提示SAP普遍存在炎症反应,影像学中69.2%患者合并发生肺炎及腹腔积液则提示多处感染部位,其他脏器指标异常升高也提示SAP患者心肺肝肾均存在不同程度的受损;接受CRRT治疗及呼吸支持可分别达46.2%及76.9%,7天内死亡例数为1例(7.7%),28天内死亡例数为4例(30.8%),ICU及总住院时间为(10.77±7.38)及(19.61±13.40)天。 结论重症急性胰腺炎是全身及局部性的炎症反应累及全身各个脏器的急性复杂病变,以合并发生ARDS及AKI为临床特征,需要多器官功能保护与替代、外科干预等多学科综合协作治疗。
重症急性胰腺炎诊治特点临床分析
LiWenli,ZhangHaixing,LiuWeibin,etal.
People’sHospitalofXingning,Xingning514500,China
中华医学会外科学分会胰腺外科学组修订并发布《急性胰腺炎诊治指南(2014)》,其中对重症急性胰腺炎定义为急性胰腺炎伴有持续(>48 h)的器官功能衰竭,其中采用改良Marshall评分≥2分即可认为发生器官衰竭,具体体现在循环呼吸及肾脏功能表现,本文总结本单位救治13例重症急性胰腺炎患者的临床诊治特征。
1 资料与方法
1.1一般资料与纳入标准2014年1月—2015年10月入住兴宁市人民医院重症医学科的13例急性胰腺炎患者纳入研究,入组标准符合急性胰腺炎诊治指南(2014),即原发病为急性胰腺炎合并器官衰竭>48 h(改良Marshall评分≥2分)。急性肾损伤诊断标准参考KDIGO的急性肾损伤指南[1]:在48小时内肾功能急剧下降,具体表现为Scr上升>0.3 mg/dl(26.4 μmol/L)或者Scr上升>50%(即达到基线的1.5倍),或尿量减少<0.5 mL/(kg·h)持续超过6小时;急性呼吸窘迫综合症诊断标准参照柏林会议制定诊断新标准[2]:①一周以内急性起病;②低氧血症:氧合指数(PaO2/Fi O2)≤300 mmHg且PEEP或CPAP≥5 cmH2O;③肺水肿病因:呼吸衰竭无法用心功能不全或液体过负荷解释;④床边X片结果提示双肺斑片状模糊影。
1.2标本采集与方法13例重症急性胰腺炎患者入科24小时内临床相关资料回顾性收集:①一般资料:性别、年龄、病因、心率、收缩压、舒张压、平均动脉压、体温及首日APACHEII评分,是否合并ARDS及是否符合AKI;②生化及影像收集:生化检测项目包括WBC、CRP、PCT、PH、PaO2/FiO2、血淀粉酶、血脂肪酶、尿淀粉酶、NT-proBNP、Cr及白蛋白,影像学包括:改良的CT严重指数评分、是否合并肺炎、合并胸腔积液、合并腹腔积液;③治疗与预后资料收集:接受呼吸支持类型、是否接受CRRT、是否留置腹腔置管、是否手术干预、7天生存率、28天生存率、ICU住院时间、总住院时间。
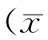
2 结 果
2.1一般资料整个研究13例患者中男9例、女4例,平均年龄(49.64±13.6)岁,一般资料见表1,从中可见普遍突出存在心率增快、APACHEII评分偏高,病因方面则以高脂血症>胆石症>酒精性,另外合并ARDS发生率可达46.2%,合并AKI则高达69.2%。

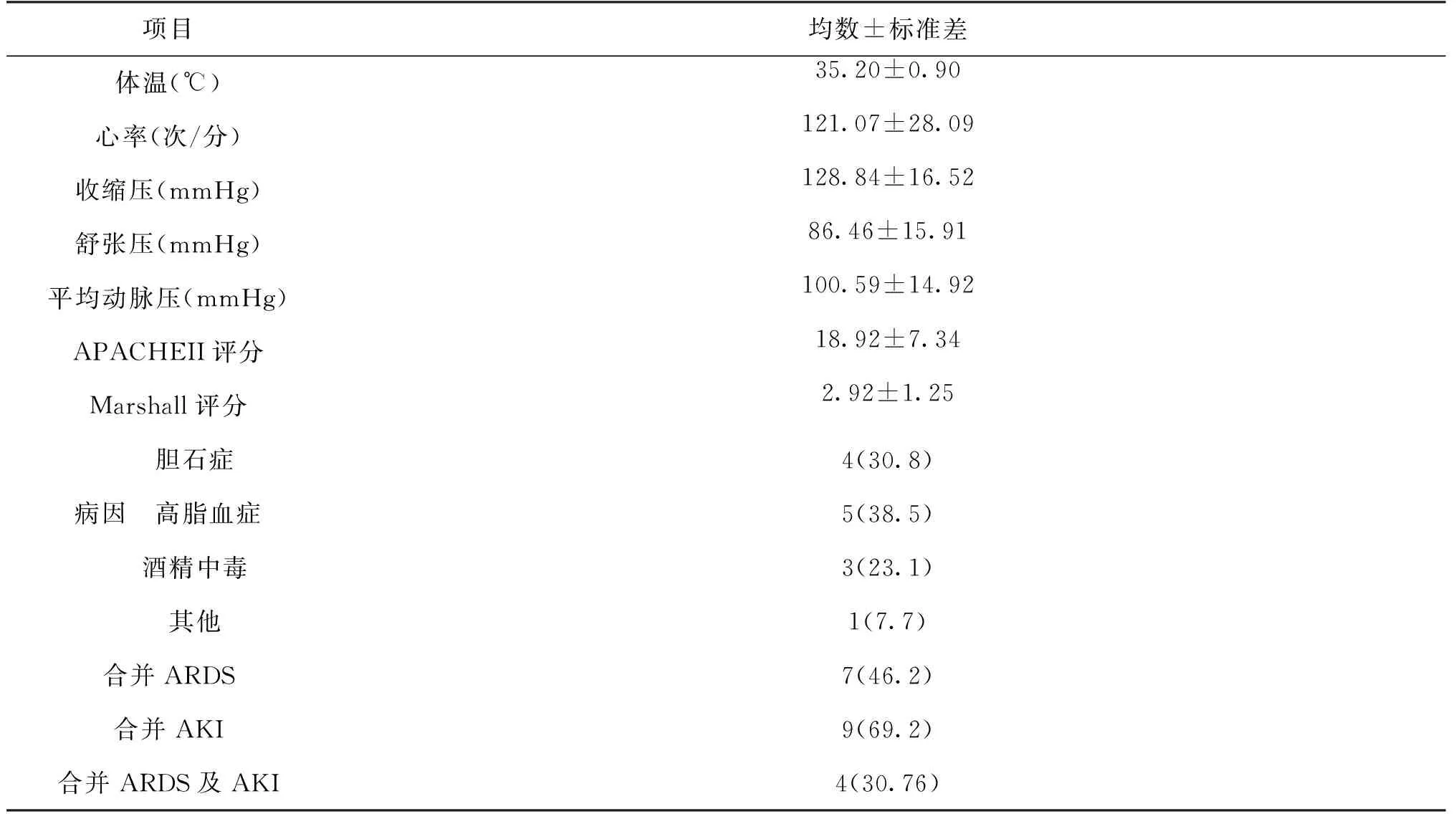
项目均数±标准差体温(℃)35.20±0.90心率(次/分)121.07±28.09收缩压(mmHg)128.84±16.52舒张压(mmHg)86.46±15.91平均动脉压(mmHg)100.59±14.92APACHEII评分18.92±7.34Marshall评分2.92±1.25 胆石症4(30.8)病因 高脂血症5(38.5) 酒精中毒3(23.1) 其他1(7.7)合并ARDS7(46.2)合并AKI9(69.2)合并ARDS及AKI4(30.76)
2.2生化及影像患者在入科24 h内接受血液生化及CT检查,结果如下表2所示,WBC、CRP及PCT等炎症指标升高提示普遍存在炎症反应,相应影像学提示69.2%患者合并发生肺炎及腹腔积液则提示感染部位广泛性,脏器指标异常升高也提示心肺肝肾均存在不同程度的受损。
2.3治疗与预后资料整个观察研究发现13例患者的7天内死亡例数为1例,总体死亡率为7.7%,28天内死亡例数为4例,总体死亡率为30.8%;排除死亡病例后,其中ICU及总住院时间为(10.77±7.38)及(19.61±13.40)天,提示SAP治疗时间仍需比较漫长过程,另外接受CRRT治疗及呼吸支持可分别达46.2%及76.9%。


项目均数±标准差WBC(×109/L)12.60±5.57CRP(mg/L)138.16±67.06PCT(ng/L)15.76±27.33PH7.36±0.11PaO2/FiO2(mmHg)277.48±76.28血淀粉酶(U/L)1208.61±824.02血脂肪酶(U/L)2137.46±1602.61尿淀粉酶(U/L)7964.61±7991.23NT-proBNP(pg/L)179.76±261.22Cr(umol/L)140.66±101.20白蛋白(g/L)28.56±5.53改良的CT严重指数评分4.46±1.45是否合并肺炎9(69.2)合并胸腔积液12(92.3)合并腹腔积液9(69.2)

表3 治疗与预后结果,例(%)]
3 讨 论
急性胰腺炎(acute pancreatitis,AP)的诊断与治疗已更新至容量复苏、器官功能保护与替代、序贯营养支持、外科干预的多学科综合治疗体系[3],诊断标准及严重程度随指南更新愈发明确,其中重型胰腺炎满足改良Marshall评分≥2分持续>48 h即可,本文探讨了13例重型胰腺炎的临床表现,在病因方面,高脂血症为本研究SAP首位病因,部分患者行CRRT治疗后可置换出乳白色血清;入科表现提示APACHEII评分位于(18.92±7.34),可能心率偏高、氧合指数及肾功能受损密切相关,高于亚达兰大指南中APACHEII评分≥8标准[4],因此新指南删除有一定现实意义;生化指标可见特点如下:①SAP的炎症指标包括WBC、CRP及PCT均升高,相应CT证实存在广泛肺炎、胸腔积液及腹腔积液,提示SAP已经发生严重脓毒症。虽然许多临床研究不推荐预防性使用抗生素[5],但对于已发生脓毒症的SAP来,广谱及广覆盖的喹诺酮类、头孢菌素、碳青霉烯类及甲硝唑等抗生素应该值得推荐使用。另外低蛋白也预示SIRS诱导毛细血管渗漏综合征( capillary leak syndrome,CLS)同时发生;②多器官脏器指标异常提示SAP患者心肺肝肾功能均有受损,需要全面的脏器支持治疗。按照最新更新的ARDS及AKI标准,本研究发现46.2%SAP累及肺部发生ARDS,69.2%SAP累及肾脏发生AKI。虽然经过早期液体复苏等治疗后部分患者转归良好[6],但仍有46.2%及76.9%SAP患者需接受CRRT治疗及呼吸支持。目前经生长抑制素、胰酶抑制剂、胃肠减压等内科保守治疗后,SAP早期死亡率已有所控制,但治疗时间仍需较长过程。手术治疗主要是针对胰腺局部并发症或产生压迫症状,一般采用延迟手术治疗原则,即最佳手术时间为发病3~4周[7]。国内建议B超或CT导向下经皮穿刺引流作为术前的过渡治疗,不推荐在AP早期将ACS作为开腹手术指征。手术方式上指南建议PCD、内镜、微创手术和开放手术[8],实质是通过手术实现引流目的[9]。因此推荐采用创伤递升式分阶段处理理念,能够避免早期开放性手术而达到治愈目的[10],因为开放性手术往往附带继发感染及炎性水肿加重ACS可能。事实上本课题组也发现本组69.2%SAP患者需留置腹腔引流管进行炎症引流,但4例死亡患者均为需转需开放性手术,死亡原因与后续腹腔感染及ACS密切相关。
综上所述,SAP是多种病因引起的胰酶激活诱发全身及局部性的炎症反应,以累及ARDS及AKI为特征,既要对病因治疗,也需积极内科保守治疗及必要的手术干预[11]。
[1] KHWAJA A. KDIGO clinical practice guidelines for acute kidney injury[J]. Nephron Clin Pract, 2012,120(4):c179-c184.
[2] ARDS Definition Task Force, Ranieri VM, Rubenfeld GD, et al. Acute respiratory distress syndrome: the Berlin Definition[J]. JAMA, 2012,307(23):2526-2533.
[3] 王春友,赵玉沛.重视重症急性胰腺炎多学科综合治疗[J]. 中国实用外科杂志,2012,32(7):517-519.
[4] BANKS PA, BOLLEN TL, DERVENIS C, et al. Classification of acute pancreatitis--2012: revision of the Atlanta classification and definitions by international consensus[J]. Gut, 2013,62(1):102-111.
[5] DELLINGER EP, TELLADO JM, SOTO NE, et al. Early antibiotic treatment for severe acute necrotizing pancreatitis: a randomized, double-blind, placebo-controlled study[J]. Ann Surg, 2007,245(5):674-83.
[6] FISHER JM, GARDNER TB. The “golden hours” of management in acute pancreatitis[J]. Am J Gastroenterol, 2012,107(8):1146-1150.
[7] 孙备,冀亮. 重症急性胰腺炎并发腹腔感染的治疗策略[J]. 临床外科杂志, 2013, 21(1):11-13.
[8] Working Group IAP/APA Acute Pancreatitis Guidelines. IAP/APA evidence-based guidelines for the management of acute pancreatitis[J]. Pancreatology, 2013,13(4 Suppl 2):e1-e15.
[9] 孙备,程卓鑫,姜洪池. 对重型急性胰腺炎引流治疗的几点认识[J]. 中国实用外科杂志, 2009, 11(11):907-909.
[10] 孙备,宋增福,姜洪池,等. 创伤递升式分阶段处理重症胰腺炎[J]. 中华外科杂志, 2013, 51(6):493- 498.
[11] 孙备,苏维宏. 急性胰腺炎诊治的现状与进展[J]. 临床外科杂志, 2015, 3(3):168-170.
Analysis on clinical characteristics of diagnosis and treatment of 13 severe acute pancreatitis
ObjectiveTo evaluate characteristics of diagnosis and treatment on severe acute pancreatitis.Methods To respective analysis clinical data of 13 patients with severe acute pancreatitis. The data included baseline characteristics, biochemical tests and imaging data, treatment and prognosis, inclusion criteria for acute pancreatitis with organ failure > 48 h (modified Marshall score > 2).ResultsHigher heart rate(121.07±28.09) times/min and APACHEII scores(18.92±7.34) were universally found in SAP, which primary disease contained hyperlipidemia (38.5%) > cholelith disease (30.8%) > alcohol (23.1%) with incidence of ARDS and AKI being 46.2% and 69.2%; Higher inflammatory biomarkers including WBC(12.60±5.57)×109/L, CRP(138.16±67.06)mg/L and PCT(15.76±27.33)ng/L indicated widespread inflammation with many infection sites revealing by 69.2% pneumonia and peritoneal effusion on imaging; Other abnormally biochemical index prompted some injury of viscera including heart, lungs, kidney and liver; 1 case suffered death within 7 days and 4 cases also did within 28 days, ICU and total length of hospital stay was (10.77±7.38) and (19.61±13.40) days, CRRT treatment and respiratory support respectively reached 46.2% and 46.2%.ConclusionSevere acute pancreatitis is a acute complex pathological changes on various organs induced by acute systemic and local inflammation with feature of mergence with the ARDS and AKI, which need the multidisciplinary integrated collaborative treatment on organ function protection and sustain and surgical intervention.
Severe acute pancreatitis; Diagnosis and treatment; Clinical characteristics
10.3969/j.issn.1000-8535.2016.05.019
2016- 07-12)

