子痫前期并发胎盘早剥的相关因素研究
邝清梅 许韶荣
子痫前期并发胎盘早剥的相关因素研究
邝清梅 许韶荣
目的 探讨子痫前期并发胎盘早剥的相关因素。方法 子痫前期患者78例,根据是否发生胎盘早剥分为观察组(子痫前期合并胎盘早剥组)18例、对照组(子痫前期未合并胎盘早剥组)60例,调查两组产妇年龄、体质指数(BMI)、孕产次、孕周、分娩次数、流产次数、血压情况,采集血清检测血肌酐(cr)、尿素氮(BUN)、纤维蛋白原(FIB)、内皮素1(ET-1)、一氧化氮(NO)的含量。结果 观察组患者分娩次数、流产次数多于对照组,cr、BUN、ET-1含量明显高于对照组,FIB、NO含量明显低于对照组(P<0.05);分娩次数和流产次数多以及cr、BUN、ET-1含量高是子痫前期并发胎盘早剥的危险因素( P<0.05),FIB含量和NO含量高是子痫前期并发胎盘早剥的保护因素(P<0.05)。结论 分娩次数和流产次数多以及肌酐、尿素氮、ET-1含量高的产妇发生子痫前期并发胎盘早剥的风险较高,纤维蛋白原含量和NO含量高的产妇发生子痫前期并发胎盘早剥的风险较低。
子痫前期 胎盘早剥 内皮素 一氧化氮 相关因素
子痫前期属于妊娠期高血压的范畴,是我国最常见的妊娠期并发症,对产妇和胎儿的危害极大,还会增加胎盘早剥发生的风险[1]。在子痫前期患者终末器官受损中,胎盘受累约为18%~55%[2]。目前,关于子痫前期和胎盘早剥的发病机制仍未完全阐明,探寻疾病发生的相关因素有助于筛查可能发病的高危人群[3]。本文分析子痫前期并发胎盘早剥的相关因素。
1 临床资料
1.1一般资料 2013年9月至2014年12月本院分娩孕妇12358例,其中并发子痫前期78例(0.63%)。将其中18例(23.08%)并发胎盘早剥患者纳入观察组(1例发生于轻度子痫前期,17例发生于重度子痫前期)。60例(76.92%)未并发胎盘早剥患者纳入对照组。子痫前期﹑胎盘早剥诊断标准均符合乐杰《妇科科学》第7版[4]诊断标准。
1.2实验仪器和试剂 电化学发光试剂盒为Roche公司,酶联免疫吸附试剂盒为R&D公司,硝酸还原法试剂盒为武汉博士德公司。电化学发光仪为Roche公司,酶标仪为Bio-rad公司,全自动放射免疫测定仪为MJ-182。
1.3方法 记录两组产妇的年龄﹑体质指数(BMI)﹑孕产次﹑孕周﹑分娩次数﹑流产次数﹑血压(舒张压﹑收缩压)等资料。采集两组患者空腹静脉血4ml,3000r/min离心分离10min,采用电化学发光试剂盒检测血肌酐(cr)﹑尿素氮(BUN)和纤维蛋白原(FIB)含量,采用酶联免疫吸附试剂盒检测内皮素1(ET-1)含量,采用硝酸还原法试剂盒测定一氧化氮(NO)的含量。
1.4统计学方法 采用SPSS20.0软件。计量资料用(±s)表示,采用t检验,计数资料用频数(n)或率(%)表示,采用χ2检验,相关性分析采用logistic回归分析。P<0.05为差异有统计学意义。
作者单位:518000 广东省深圳市龙岗区妇幼保健院产科
2 结果
2.1单因素分析 两组患者年龄﹑BMI﹑孕产次﹑孕周﹑血压等资料比较,差异无统计学意义(P>0.05);观察组患者的分娩次数﹑流产次数多于对照组,cr﹑BUN﹑ET-1含量明显高于对照组,FIB﹑NO含量明显低于对照组,差异有统计学意义(P<0.05)。见表1。
2.2logistic回归分析 将单因素分析中有统计学意义的变量纳入Logistic回归分析,结果表明,分娩次数和流产次数多以及cr﹑BUN﹑ET-1含量高是子痫前期并发胎盘早剥的危险因素,FIB含量和NO含量高是子痫前期并发胎盘早剥的保护因素。见表2。
表1 子痫前期并发胎盘早剥相关因素的单因素分析[n,(±s)]
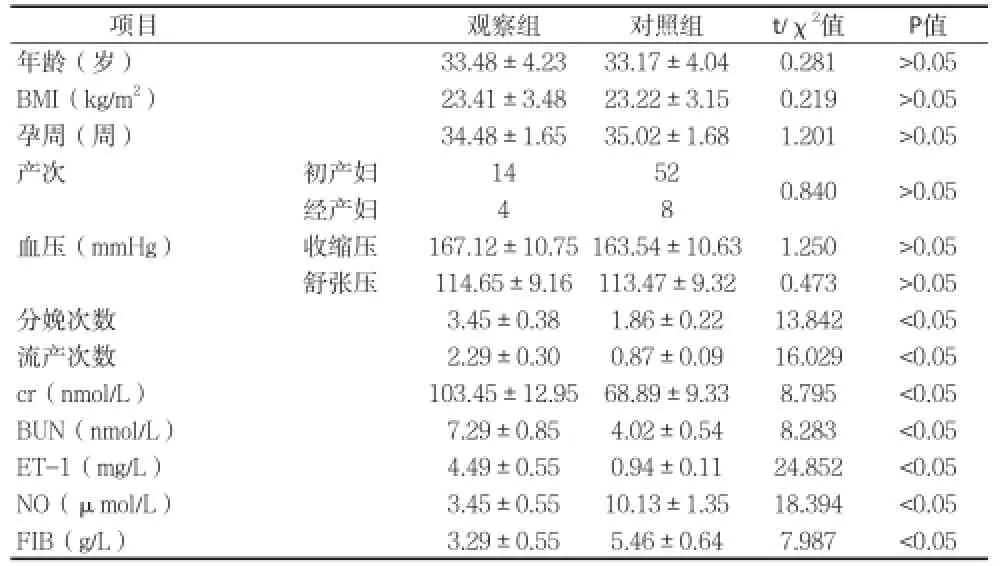
表1 子痫前期并发胎盘早剥相关因素的单因素分析[n,(±s)]
项目 观察组 对照组 t/χ2值 P值年龄(岁) 33.48±4.23 33.17±4.04 0.281 >0.05 BMI(kg/m2) 23.41±3.48 23.22±3.15 0.219 >0.05孕周(周) 34.48±1.65 35.02±1.68 1.201 >0.05产次 初产妇 14 52 0.840 >0.05经产妇 4 8血压(mmHg) 收缩压 167.12±10.75 163.54±10.63 1.250 >0.05舒张压 114.65±9.16 113.47±9.32 0.473 >0.05分娩次数 3.45±0.38 1.86±0.22 13.842 <0.05流产次数 2.29±0.30 0.87±0.09 16.029 <0.05 cr(nmol/L) 103.45±12.95 68.89±9.33 8.795 <0.05 BUN(nmol/L) 7.29±0.85 4.02±0.54 8.283 <0.05 ET-1(mg/L) 4.49±0.55 0.94±0.11 24.852 <0.05 NO(μmol/L) 3.45±0.55 10.13±1.35 18.394 <0.05 FIB(g/L) 3.29±0.55 5.46±0.64 7.987 <0.05
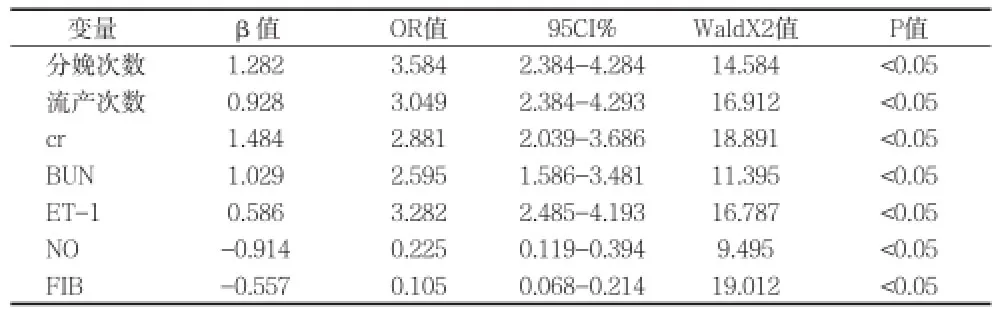
表2 子痫前期并发胎盘早剥相关因素的logistic回归分析
3 讨论
胎盘早剥(PA)是指正常位置的胎盘在妊娠20周后﹑胎儿娩出前部分或全部从子宫壁剥离,是造成妊娠中期和晚期发生产前出血的常见原因。胎盘早剥的发生会增加产妇大出血死亡的风险,也增加早产儿和低出生体质量儿的发生风险,对产妇和胎儿的危害大[5]。子痫前期患者多合并存在胎盘发育异常和功能异常,与健康产妇比较,子痫前期产妇更容易发生胎盘早剥,进而增加凝血功能障碍﹑急性肾功能衰竭﹑羊水栓塞等严重并发症的发生风险,危害产妇和新生儿的生命健康[6]。
目前,关于子痫前期及胎盘早剥的发病机制仍未阐明。研究认为,两者在发病过程中存在部分相同的病理特征,具体是指母体螺旋动脉重构不完全﹑子宫动脉血流阻力增高﹑子宫胎盘血流灌注减少﹑胎盘功能受损[7,8]。在以上病理基础上,母体蜕膜动脉破裂会造成胎盘蜕膜界面发生剥离并造成胎盘早剥;母体代偿性升高血压以维持子宫胎盘足够的血流灌注,进而造成子痫前期的发生[9]。
在本资料中,作者首先对子痫前期并发胎盘早剥发生的相关因素进行单因素分析,分析结果显示:观察组患者的分娩次数﹑流产次数多于对照组,肌酐﹑尿素氮﹑ET-1含量高于对照组,纤维蛋白原含量﹑NO含量低于对照组。由此作者推测:(1)分娩次数和流产次数越多,宫内环境越不理想,胎盘功能不良与受累更加容易发生子痫前期和胎盘早剥[10]。(2)ET-1为血管内皮细胞释放的缩血管物质,具有缩血管作用,当血管内皮细胞受损时,ET会大量释放入血,导致全身小动脉痉挛,增加肾血管阻力,一定程度上可以反映出子宫前期血管病变,NO具有舒血管作用,子宫前期患者内源性NO合成减少,且其含量变化会影响子宫动脉的收缩和舒张状态[11]。(3)肌酐是反映肾小球滤过功能的指标,当肾小球严重受损时,血肌酐表达量明显升高,子痫前期病理生理变化主要是全身小血管痉挛,导致全身有效血容量减少,进一步发展尿素氮浓度升高。肌酐和尿素氮含量升高表明患者存在肾功能损伤[12]。(4)纤维蛋白原为肝细胞合成﹑分泌的一种糖蛋白,也是血浆中含量最高的凝血因子,其主要生理功能包括参与血小板活化聚集与凝血过程,能够维持母胎稳定,含量减少会造成胎盘与子宫蜕膜分离[13]。
子痫前期并发胎盘早剥的发生过程十分复杂,多种因素可能在基本的发生过程中共同发挥作用,为明确以上相关因素与子痫前期并发胎盘早剥发生的关系,进行logistic回归分析,结果显示:分娩次数和流产次数多以及肌酐﹑尿素氮﹑ET-1含量高是子痫前期并发胎盘早剥的危险因素,纤维蛋白原含量和NO含量高是子痫前期并发胎盘早剥的保护因素。NO含量减少和ET-1含量增多会造成全身小动脉痉挛﹑子宫胎盘血流灌注不足,进而增加疾病的发生风险[14];血肌酐和尿素氮含量增高体现肾功能发生损伤,与血流灌注不足呈正相关[15];纤维蛋白原能够维持凝血和纤溶平衡。
综上所述,分娩次数和流产次数多以及肌酐﹑尿素氮﹑ET-1含量高的产妇发生子痫前期并发胎盘早剥的风险较高,纤维蛋白原含量和NO含量高的产妇发生子痫前期并发胎盘早剥的风险较低。临床上可针对诱发胎盘早剥的危险因素采取干预措施,以降低子痫前期胎盘早剥的发生率,改善妊娠结局。
1 周佳任,李威,杜鹃,等.重度子痫前期合并甲状功能减退症孕妇的甲状腺激素水平变化与肾功能的相关性.中华妇产科杂志,2014,49(11):811~81.
2Tikkanen M. Placental abruption: epidemiology, risk factors and consequences. Acta Obstet Gynecol Scand, 2011, 90(2): 140~149.
3Naknao, K Iwai K, Yamada Y, et al. 231-POS: Recurrent abruption in hypertensive pregnancy, a case report and historical control study for the mode of delivery after fet al death by placental abruption. Pregnancy Hypertens, 2015,5(1):117~117.
4乐杰,谢幸,林仲秋,等.妇产科学.7版.北京:人民卫生出版社,2008:113.
5覃慧君,黄守国,高凌雪.低分子肝素预防子痫前期及其并发症的Meta分析.现代妇产科进展,2014,23(8):598~601.
6许旭,朱启英.维吾尔族早发型子痫前期患者血清晚期氧化蛋白产物和胱抑素C水平及其与妊娠结局的相关性.中国免疫学杂志,2014,30(12):1701~1704.
7Schleussner E, Lehmann T, Kahler C, et al. Impact of the nitric oxide-donor pentaerythrityl-tetranitrate on perinatal outcome in risk pregnancies: a prospective, randomized, double-blinded trial. J PennatMed, 2014, 42(4):507~514.
8卢明霞. 胎盘早剥并发子宫胎盘卒中12例临床分析. 中国妇幼保健,2012,9(36):5895~5897.
9陈林芳,王丹,张雪刚,等. 胎盘早剥并发子宫胎盘卒中的临床分析.现代妇产科进展,2009,12( 2) : 938~939.
10王静,王艳,王永清.胎盘早剥184例临床特点分析.中国生育健康杂志,2013,24(5):396~398,406.
11李龚萍,关慧敏.早发型重度子痫前期患者终止妊娠孕周对母婴结局的影响研究.中国妇幼保健,2014,29(36):6011~6012.
12Gunnarsdottir J, Stephansson O, Cnattingius S, et al. Risk of placental dysfunction disorders after prior miscarriages: a population-based study. Am J Obstet Gynecol, 2014, 211(10): 34.
13李卫文.早发型重度子痫前期患者的围产儿预后及影响因素分析.中国计划生育和妇产科,2015,7(3):20~23.
14Abdel-Hady el-S, Fawzy M, EI-Negeri M, et al. Is expectant management of early-onset severe preeclampsia worthwhile in lowresource settings?. Arch Gynecol Obstet, 2010, 282(1):23~27.
15Suetsugu Y, Tokudome G, Sugano N, et al. Study on the predictors for superimposed preeclampsia in patients with IgA nephropathy. Nihon Jinzo Gakkai Shi, 2011, 53(8): 1139~1149.
Objective To study the related factors of preeclampsia complicated by placental abruption. Methods 78 cases patients with preeclampsia from September 2013 to December 2014 in our hospital were divided into observation group (preeclampsia complicated by placental abruption) 18 cases and control group(preeclampsia group no complicated by placental abruption) 60 cases. Then age,BMI,maternal time,gestational age,birth numbers and abortion numbers,blood pressure were collected,cr,BUN,FIB,ET-1),NO content were detected. Results Birth numbers and abortion numbers of observation group were higher than the control group,cr,BUN,ET-1 levels were higher than the control group,FIB and NO contents were lower than the control group(t=7.987~24.852,P<0.05); more birth numbers and abortion numbers,high cr,BUN,ET-1 contents were risk factors for preeclampsia complicated by placental abruption(P<0.05); high levels of FIB and NO contents were protective factors for preeclampsia complicated by placental abruption(P<0.05). Conclusion Risk of preeclampsia complicated by placental abruption is higher in maternal with more birth numbers and abortion numbers and high creatinine,urea nitrogen,ET-1 contents are higher;while the risk is lower with high levels of fi brinogen and NO contents.
Preeclampsia Abruption Endothelin Nitric oxide Related factors

